INTRODUCCIÓN
El sistema de salud argentino se caracteriza por la fragmentación y descentralización en la prestación de servicios1'2. Estas dos características impactan en la salud materno-infantil. Gracias a los acuerdos federales, las provincias han ido adhiriendo a políticas públicas de organización de la salud perinatal, entre ellas la regionalización de la atención perinatal y la aplicación de las Condiciones Obstétricas y Neonatales Esenciales (CONE, Resolución 670/2019)34. Regionalizar implica categorizar las instituciones según nivel de complejidad, establecer redes de atención y contar con un sistema de traslado adecuado3. Todas las maternidades públicas de Argentina se encuentran categorizadas, y un 70-80% de los partos se producen en la institución que corresponde según el nivel de riesgo de la madre o del recién nacido (RN). Esta política sanitaria, que ha contribuido a disminuir la mortalidad materna y neonatal, no se encuentra establecida para las instituciones privadas del país5. En 2016 la Dirección de Maternidad e Infancia de Mendoza detectó mayor mortalidad en RN <1500 gramos en las instituciones privadas (37% vs. 31% en el sector público) y la muerte de un elevado número de madres en una entidad de ese ámbito. Estas dos circunstancias llevaron a las autoridades sanitarias a solicitar la colaboración de la Dirección Nacional de Maternidad, Infancia y Adolescencia del Ministerio de Salud de la Nación (DINAMIA) para efectuar una evaluación categorizante de las maternidades privadas (similar a la realizada en las maternidades públicas en los años 2010-2011)4 6 y determinar la capacidad de atención de cada una de las instituciones. El objetivo de esta intervención sanitaria fue categorizar las maternidades de las instituciones privadas de la provincia de Mendoza y evaluar el impacto de esta estrategia en los prematuros de muy bajo peso.
MÉTODOS
Se categorizaron todas las maternidades y se efectuó una evaluación prospectiva y transversal de la intervención sanitaria. Se analizó el cumplimiento de las resoluciones ministeriales y se evaluó la evolución de los RN de < 1500 gramos. En lo que respecta al diseño de la intervención, las acciones fueron acordadas y planificadas por la DINAMIA y la Dirección de Maternidad e Infancia de Mendoza, a saber:
1) Reuniones de articulación entre DINAMIA y autoridades de la provincia de Mendoza.
2) Elaboración conjunta de un documento de acuerdo entre Nación (Dirección Nacional de Maternidad, Infancia y Adolescencia) y Provincia (Secretaría de Salud, Dirección de Maternidad e Infancia), explicitando el alcance, la implementación y la medición de resultados.
3) Reunión de presentación de la estrategia de categoriza-ción ante los principales actores involucrados (directores de las instituciones, jefes de servicio).
4) Acuerdo del Ministerio de Salud de Mendoza con la obra social provincial, obras sociales sindicales y entidades de medicina prepaga.
5) Constitución del equipo de trabajo provincial: neonató-logo, enfermera neonatal, obstetra, obstétrica.
6) Elaboración de instrumento para efectuar la evaluación categorizante.
7) Designación formal por parte de la DINAMIA de un equipo de evaluadores nacionales que, junto con el equipo provincial, se capacitó en el uso del instrumento de evaluación.
8) Confección por parte del Ministerio de Salud de la Provincia de Mendoza del listado de los establecimientos privados en los que se efectúan partos. Aunque no era condición para categorizar una maternidad que esta cumpliera con las CONE ni que contara con la habilitación, ambos puntos serían informados al final del proceso.
9) Se estableció que en cada visita el grupo de evaluadores externos concurriría a realizar su tarea en las instituciones. A partir de la segunda visita, además, se efectuaría la devolución de los resultados. En esta instancia deberían estar presentes los responsables de la institución, de los servicios y las autoridades provinciales.
10) Finalizado el trabajo en terreno, se entregaría un informe con la categoría asignada, un listado de modificaciones, sugerencias de mejoras y problemas a resolver.
11) La categoría asignada podría ser otorgada con reparos, es decir, la categoría definitiva se otorgaría una vez resueltos los aspectos a mejorar.
12) El Ministerio de Salud provincial, por Resolución Ministerial, comunicaría la categoría asignada para conocimiento de los financiadores (obra social provincial, obras sociales sindicales y prepagas).
• Población: Todas las clínicas o sanatorios que atendieran partos y todos los RN prematuros de muy bajo peso (< 1500 gramos) nacidos en Mendoza en 2017 (preintervención) y 2019 (postintervención).
• Instrumentos: Las evaluaciones categorizantes se basaron en las resoluciones del Ministerio de Salud de la Nación 348/20 037, 495/20 1 48 y 641/20 1 29, que instituyen los niveles de atención de las maternidades en II (embarazos y partos de bajo riesgo, con una edad gestacional mayor o igual a 35 semanas), IIIA (embarazos y partos de alto riesgo en instituciones con terapia intensiva de adultos, con una edad gestacional mayor o igual a 32 semanas) y IIIB (embarazos y partos de alto riesgo en instituciones con terapia intensiva de adultos, con una edad gestacional menor a 32 semanas). En el Cuadro 1 se enumeran los criterios para la categorización.
• Análisis estadístico: Se utilizó estadística descriptiva para resumir la población de estudio. Se informaron la media y desvío estándar (DE) para las variables continuas y los valores absolutos, y las proporciones para los datos categóricos. Para los datos demográficos, se recurrió a la prueba t de Student y la prueba X2 de proporciones. Se utilizó Stata 13 (Stata Corp, College Station, Tx). Se consideró significativo un valor de p<0,05.
RESULTADOS
Se evaluó la totalidad de las 20 instituciones privadas que contaban con maternidad. Solo el 50% de ellas cumplían con los estándares para ser categorizadas como IIIB (n=2), IIIA (n=1) y II (n=7). A las 10 maternidades restantes se les adjudicó con reparos la categoría IIIB (n=2), IIIA (n=1) y II (n=7). Dentro del grupo de instituciones categorizadas "con reparos" en 3 se suspendieron los partos hasta que efectuaran una serie de reformas y reunieran las condiciones suficientes. El porcentaje de cumplimiento de los aspectos evaluados se describe en la Tabla 1. En los establecimientos analizados, la media de partos por cesáreas fue de 71%, con un rango de 46% a 93%. Con respecto a la población de < 1500 gramos, la Tabla 2 compara los años 2017 y 2019 en lo que se refiere a lugar de nacimiento, traslados y sobrevida. No hubo diferencia en las características demográficas entre los dos años. Aunque la comparación no fue estadísticamente significativa, en forma marginal se observó una mayor proporción de RN prematuros trasladados. Se observa el impacto positivo de la categorización en la cantidad de prematuros nacidos en maternidades privadas IIIB. La Figura 1 muestra que la proporción de prematuros nacidos en instituciones de alta complejidad fue claramente en aumento.
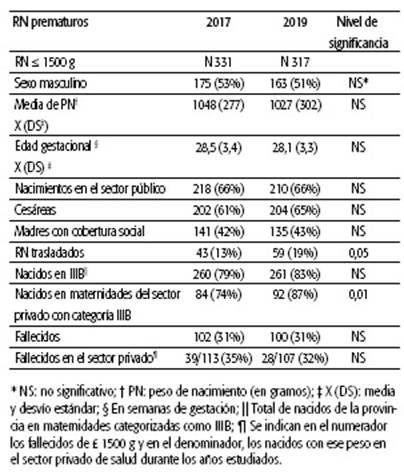
TABLA 2: Comparación de la población de recién nacidos (RN) prematuros de muy bajo peso en la provincia de Mendoza, Argentina, 2017 y 2019.
DISCUSIÓN
Está umversalmente aceptado que cuanta más experiencia tiene un centro en el tratamiento de una patología, mejores son los resultados. Para que una institución concentre los partos de mayor complejidad, la estrategia es la regionalización, que implica conocer la capacidad instalada de una región y establecer mecanismos para la derivación al lugar de mayor experiencia4. En un metaanálisis sobre la asociación entre mortalidad y nivel de atención en < 1500 gramos, Lasswell mostró que la probabilidad de muerte era un 62% más elevada en niños que no nacían en una maternidad de alta complejidad10. Por su parte, Desplanches investigó la asociación entre número de ingresos en la Unidad de Cuidados Intensivos Neonatales y sobrevida sin discapacidad a los dos años de vida y concluyó que los niños egresados de las unidades con mayor número de prematuros tenían menor discapacidad sensorial y motora11. Una evidencia similar existe para la emergencia obstétrica. A partir del análisis de 2209 pacientes sometidas a histerectomía por hemorragia posparto, Wright registró que los hospitales con mayor volumen de pacientes tenían menos complicaciones posquirúrgicas, menos necesidad de transfusiones, menos ingresos a terapia intensiva y un 71% menos de mortalidad12.
El sector público ha recurrido a estrategias de regionalización perinatal4. Para ello fue necesario categorizar todas las maternidades de su ámbito, organizar los sistemas de comunicación y traslado, y entrenar al personal en medidas de emergencia. No ocurre lo mismo en el sector privado de salud, donde las prioridades de atención se rigen más por criterios comerciales que sanitarios; esto, que es válido para la atención de los RN, lo es también para los embarazos y partos de riesgo. La mortalidad materna está vinculada en la mayoría de los casos a una correcta atención de la emergencia obstétrica y a la existencia de insumos, medicamentos y cajas prearmadas, así como a la presencia visible de algoritmos de tratamiento13.
En general, se conoce bastante bien el funcionamiento del sector público, pero no así el del privado. Cuando el análisis de los resultados perinatales levanta alarmas, se abre la puerta a la intervención sanitaria. En este caso, el Ministerio de Salud de Mendoza identificó que las muertes -tanto maternas como de prematuros pequeños- eran mayores en las instituciones privadas, por lo que tomó la decisión de evaluarlas y categorizarlas. Esta intervención es casi inédita en Argentina. Existen una serie de resoluciones y normas cuyo cumplimiento se les exige a las maternidades del sector público y no de la misma manera a las que están fuera de ese ámbito, que atienden según sus intereses y no siempre por su verdadera capacidad de resolución.
Los resultados de esta intervención sanitaria muestran claramente la brecha existente entre los subsectores de salud. Apenas 4 establecimientos privados cumplían las denominadas CONE, y la mayoría no estaba preparada para la emergencia obstétrica. Estas falencias explican la mayor proporción de muertes maternas ocurridas en 2016 en instituciones privadas de la provincia de Mendoza. En las instituciones evaluadas, la tasa de cesáreas fue extremadamente alta (71%) comparada con la de las instituciones públicas provinciales (32%) o la tasa nacional (34%); aunque cuando está bien indicada contribuye a disminuir la morbimortalidad perinatal, hay evidencia robusta que señala que se debe evitar la cesárea injustificada14.
Existen estándares de atención aceptados internacionalmente para el RN sano o enfermo. Como muestra esta evaluación categorizante, el cumplimiento de esos estándares es extremadamente bajo en todos los niveles de complejidad (ver Tabla 1).
Toda intervención sanitaria requiere una evaluación de impacto. En el caso de la provincia de Mendoza, y a pesar del corto tiempo transcurrido entre la emisión de la resolución ministerial y el momento del análisis de estos datos, hay ya un resultado medible en lo referente a los RN < 1500 gramos. No solo aumentaron los nacimientos en las maternidades IIIB, sino también los traslados oportunos. Con un número mayor de pacientes, posiblemente podrá evidenciarse el impacto en la sobrevida.
A partir de la publicación y difusión a la comunidad de la Resolución 3009/2019 de la Provincia de Mendoza se produjeron varias modificaciones en los centros privados15 16:
• Normatización de los principales procedimientos en servicios de Neonatología y Obstetricia.
• Identificación del binomio madre-hijo con pulseras inviolables.
• Armado de cajas para el manejo de emergencias obstétricas y colocación de algoritmos de manejo de emergencias obstétricas y de reanimación cardiopulmonar a la vista.
• Colocación de aire comprimido en todas las salas de recepción.
• Adquisición de mezcladores en sala de recepción y del equipamiento faltante.
• Instalación de aire acondicionado central en una institución.
• Creación de centros de lactancia.
• Adecuación del número de piletas de lavado de manos.
• Creación de una red con los jefes de Neonatología (públicos y privados) para dar respuesta en forma segura y según la complejidad a cada binomio madre-hijo.
• Acuerdo para realizar auditorías de los pacientes derivados a las instituciones públicas desde el sector privado y solicitud de informes en caso de que el efector haya atendido a un paciente no acorde con su complejidad.
A partir de la situación identificada, la provincia de Mendoza logró aprovechar la oportunidad para llevar a cabo
una intervención novedosa en el sector privado de salud, que se destaca por su articulación intersectorial y, fundamentalmente, por el impacto que ya revelan los últimos indicadores disponibles. La evaluación de la atención de salud perinatal en Argentina es prioritaria porque significa evaluar la calidad y seguridad de la atención y detectar prioridades de mejoras para disminuir la mortalidad materna y neonatal. No alcanza con garantizar la accesibilidad: debe asegurarse la calidad de atención por medio de un sistema organizado, articulado y regionalizado independientemente del financiador, que brinde servicios acordes a sus capacidades y según los riesgos identificados. Esta intervención muestra que es posible y necesario recuperar el rol rector de la autoridad sanitaria. Todo indica que se trata de una experiencia reproducible en cualquier nivel jurisdiccional. El interés por llevar adelante el proceso debe surgir de cada jurisdicción, ya que implica un cambio importante en la concepción de los subsistemas de salud.

















