Introducción
Las cirugías abdominales mayores (gastrointestinales, esofagogástricas, hepatobiliopancreáticas o colorrectales) pueden presentar complicaciones posoperatorias graves. Poder distinguirlas de los cambios esperables del posoperatorio resulta fundamental para detectar complicaciones como sangrado, oclusión, evisceración, pesquisar cuadros de sepsis de manera temprana y disminuir la morbimortalidad. A tal fin se han utilizado distintos métodos para evaluar el postoperatorio, y se pueden agrupar en variables clínicas, de laboratorio y de imágenes.
Las variables clínicas más utilizadas son las escalas pronósticas como el de SOFA (Sepsis related Organ Failure Assessment) o el qSOFA (quick Sequential Organ Failure Assessment) que ‒si bien son sensibles‒ resultan poco específicas. Dentro de las variables de laboratorio, el análisis de los reactantes de fase aguda como la proteína C reactiva cobró relevancia recientemente1,2. Las imágenes más utilizadas son la ecografía y la tomografía computarizada (TC). La ecografía tiene las ventajas de su bajo costo y la posibilidad de realizarla al pie de la cama del paciente; sin embargo, es poco específica y dependiente del operador. La TC es más sensible y específica en la detección de complicaciones3.
El objetivo de este trabajo fue determinar la utilidad del uso de TC para el diagnóstico temprano de las complicaciones de cirugía abdominal mayor.
Materiales y métodos
Se realizó un trabajo retrospectivo observacional descriptivo a través los datos encontrados en las historias clínicas de pacientes con cirugía abdominal mayor entre marzo de 2022 y mayo de 2023. Se protegió la identidad de los pacientes.
Criterios de inclusión: cirugía abdominal mayor electiva y por urgencia, abierta o laparoscópica, ya sea por patología inflamatoria o neoplásica.
Se definió cirugía abdominal mayor a toda resección gastrointestinal con anastomosis u ostoma, cirugías esofagogástricas, resecciones hepatobiliopancreáticas y resecciones colorrectales. Todas las anteriores están incluidas en alguno de los niveles 5-7-8-9-10 del nomenclador nacional de la Asociación Argentina de Cirugía4.
Manejo de los pacientes en el posoperatorio: hidratación parenteral con bomba de infusión continua, antieméticos y protectores gástricos (metoclopramida y omeprazol), analgesia con diclofenac 75 mg cada 12 horas a todos los pacientes con creatinina igual a 1,2 o menor; los opioides fueron indicados una vez que el anestesiólogo retiró el catéter epidural colocado en quirófano.
Extracción de sonda vesical si el ritmo diurético es mayorde 50 mL/h a las 24 horas postperatorias, y alimentación según protocolo ERAS®5,6.
En el posoperatorio se analizaron las reoperaciones y sus causas, según la escala de Clavien-Dindo7, y distribuidas en: lesión inadvertida, fístula anastomótica, íleo posoperatorio, colección subfrénica, hemorragia, evisceración.
Los pacientes fueron agrupados en aquellos en evolución posoperatoria favorable, sin síntomas y aquellos con síntomas sospechosos de complicación posoperatoria. En este segundo grupo se consideraron los pacientes a los que se no se les solicitó TC (T0), y aquellos con TC con imágenes sospechosas de complicaciones, que se catalogaron como T+, y aquellos sin imágenes sospechosas como T-. Las TC se agruparon de acuerdo con si fueron realizadas antes de las 48 horas del posoperatorio, entre las 48 horas y 7 días o luego de los 7 días. También se analizaron las reoperaciones y sus indicaciones. Se realizó un análisis descriptivo de todos los grupos comparándose hallazgos positivos (T+) con las reoperaciones. Se describe la toma de decisiones en el flujograma de la figura 1.
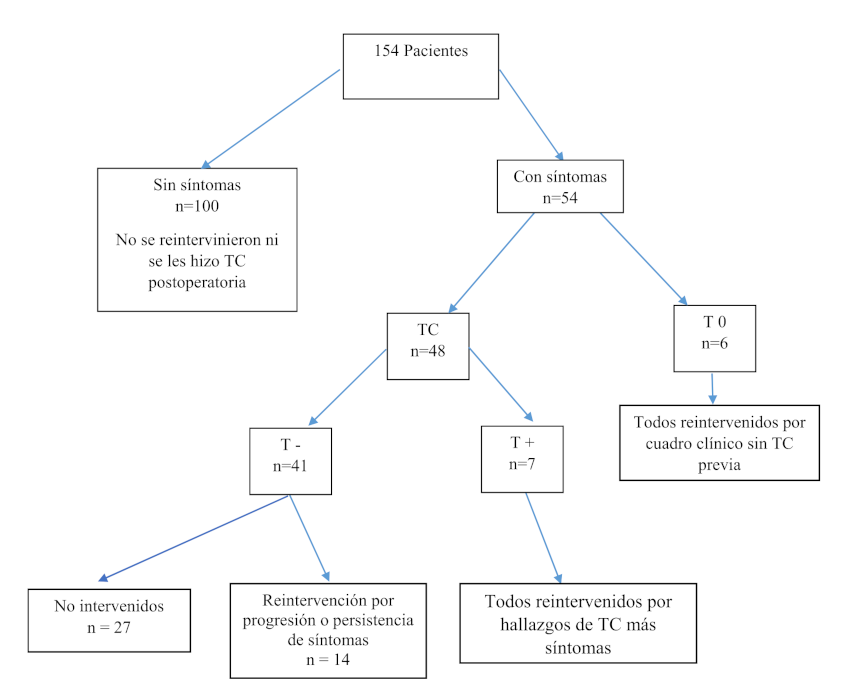
FIGURA 1 Diagrama de flujo de la toma de decisiones sobre los pacientes con cirugía abdominal mayor. Abreviaturas: S+: Síntomas positivos, S-: Síntomas negativos, T0: Sin tomografía, T+: Hallazgos patológicos en TC, T-: TC sin hallazgos patológicos
Se definió S+ cuando alguno de los siguientes datos fue observado: taquicardia: frecuencia cardíaca > 100/min, qSOFA: frecuencia respiratoria ≥ 22 respiraciones/min, alteración del sensorio, presión arterial sistólica ≤ 100 mm Hg, fiebre: temperatura axilar superior a 38 grados centígrados; íleo paralítico posoperatorio: ausencia de ruidos hidroaéreos o tránsito intestinal luego de 96 horas8),; dolor: expresado por el paciente como 6 o más según la escala verbal numérica a pesar de recibir la analgesia indicada; cambio en débito del drenaje: color, olor o cantidad de débito de los drenajes, o evisceración.
Se definió como T+ alguno de los siguientes hallazgos,(9:
Seroma: colección líquida homogénea adyacente a la herida, de baja atenuación (-10 a 20 UH) y con ausencia de realce poscontraste.
Hematoma: colección líquida heterogénea adyacente a la herida, de elevada atenuación (20 a 60 UH) y con ausencia de realce poscontraste.
Infección/absceso de pared: colección líquida heterogénea en la proximidad del trayecto incisional.
Colección o colecciones líquidas con contenido de baja/media atenuación (variable) y bordes irregulares e hipercaptantes, que pueden albergar niveles líquido-líquido o líquido-gas.
Dehiscencia y hernia incisional: separación de los bordes del plano fascial subyacente en la incisión cutánea, con salida de vísceras o sin ella.
Infección órgano-espacio: alteraciones del tejido circundante a la anastomosis, manifestadas en las imágenes como aire acompañado de una rarefacción de los planos grasos o como un absceso paraanastomótico.
Alteración en flujo portal: ausencia de contraste en fase venosa en vena porta.
Los T- se definieron como 10:
Material quirúrgico: clips metálicos/grapas, hilos de sutura, catéteres de drenaje, material de hemostasia, prótesis, etcétera.
Cambios en la pared abdominal anterior: alteración de la atenuación de la grasa del tejido celular subcutáneo, pudiendo existir pequeñas cantidades de líquido de distribución laminar y algunas burbujas de gas en este nivel.
Cambios inflamatorios en grasa intraperitoneal: edema alrededor de órgano-espacio con aumento de la densidad grasa.
Gas extraperitoneal: especialmente tras la cirugía laparoscópica.
Neumoperitoneo. Esperable dentro de los primeros 3 días posteriores a laparoscopia y hasta 5 días posteriores a laparotomía.
Líquido libre intraperitoneal: pequeñas cantidades dentro de las primeras 48-72 horas.
Íleo paralítico posquirúrgico: distensión generalizada de asas intestinales, sin punto de transición brusca y con presencia de aire en recto.
Derrame pleural: acumulación de líquido en el espacio entre las dos capas de la pleura.
El tomógrafo utilizado fue de alta resolución, Toshiba Aquilion 64 canales®.Se utilizó contraste intravenoso en ausencia de falla renal.
Resultados
Se analizaron historias clínicas de 154 pacientes, cuya edad promedio fue de 61,3 ± 12,6 años, y 83 (54%) fueron varones. Presentaron síntomas sospechosos de complicaciones 54 pacientes (35%). De los 54 pacientes, se reoperaron 27.
A 6 enfermos que presentaron síntomas no se les realizó tomografía (T0) y fueron reoperados directamente por los parámetros clínicos, taquicardia, fiebre, íleo prolongado o cambios en el débito del drenaje, todos con hallazgos positivos (hemoperitoneo, evisceración, fístula anastomótica, lesión inadvertida, colección con fístula anastomótica).
Los 7 pacientes con síntomas y hallazgos tomográficos sospechosos (T+) fueron reoperados y todos presentaron distintos hallazgos que justificaron la conducta (evisceración, hemorragia, fístula anastomótica, lesión inadvertida, colecciones subfrénicas).
De los 41 casos que tuvieron síntomas y sin hallazgos tomográficos sospechosos (T-) fueron reoperados 14 por la persistencia de su cuadro clínico. En todos se constató un hallazgo que justificó la conducta (fístulas anastomóticas, colecciones intraabdominales, lesión del uréter, otras lesiones). Los 27 restantes no debieron ser reoperados por resolución del cuadro clínico.
Del total de la serie de operados con cirugía abdominal mayor se registraron complicaciones en 27 pacientes (17,5%), que requirieron para su tratamiento anestesia general y/o tuvieron falla de órgano (Clavien-Dindo IIIb y IV). No hubo que tratar pacientes con anestesia local. Se informaron 3 óbitos (2% de mortalidad). De las 48 TC, 12 se hicieron durante las prime-
ras 48 horas del posoperatorio, 25 entre 48 horas y 7 días y 11 después del día 7.
De las 48 TC en pacientes S+, 7 son verdaderos positivos y 27 verdaderos negativos, 14 fueron falsos negativos y no hubo falsos positivos.
La mayoría de las complicaciones se presentaron entre las 48 horas y el día 7 del posoperatorio.
Véanse tablas con detalles en Material Suplementario (Tablas 1, 2, 3 y 4).
Discusión
El momento ideal para realizar la TC en el postoperatorio es un tema aún no definido. Algunos autores aconsejan el uso temprano para evitar reoperaciones tardías, debido a que el examen físico puede ser de poco valor, particularmente en pacientes que se encuentran en asistencia respiratoria mecánica bajo el efecto de relajantes musculares11. Otros utilizan como límite de corte las 72 horas12.
La ausencia de imágenes patológicas en la TC no descarta la posibilidad de una complicación postoperatoria13. La taquicardia y el qSOFA + fueron de mayor utilidad para la detección de complicaciones. En el Relato Anual de Cirugía del año 2018 la taquicardia fue el signo más observado y demostró ser relevante como predictor de complicaciones14.
En nuestro estudio las imágenes aportaron información en un 13 % para la decisión de reoperar, y tuvieron un valor menor en comparación con la Guía de la Sociedad de Anestesia de Francia en la que reportaron un 50%15,16. Hay que destacar que en este trabajo la TC se solicitaba luego de hallazgos clínicos y ecográficos con alta sospecha de complicación. Hubo 3 óbitos, todos con T- y reoperación tardía (luego del 7mo día postoperatorio). Estos datos coinciden con la guía citada que afirma que la identificación de una complicación postoperatoria y la decisión de realizar una relaparotomía de forma inmediata reducen la falla multiorgánica en un 60% y mejoran la supervivencia.
Encontramos dos debilidades en nuestro trabajo: el carácter retrospectivo de la muestra y la no utilización de proteína C reactiva17 para la detección de complicaciones debido a no contar con la posibilidad de realizarla 24 horas. Algunos autores, (The PRECious trial PREdiction of Complications) indican la TC solo en los casos en los que el valor de esta proteína supera un número estipulado18.
Hasta nuestro conocimiento se trata de un trabajo original en Argentina, no hallamos en la bibliografía reportes similares.
La toma de decisiones para reoperar un paciente luego de una cirugía abdominal mayor debería ser una decisión consensuada entre los profesionales a cargo, luego de evaluar todos los datos disponibles, ya que ningún puntaje o método por imágenes tiene en forma aislada suficiente valor para confirmar una complicación. Los parámetros clínicos siguen teniendo la mayor importancia
Como conclusión, sobre la base de los resultados presentados, es posible concluir que la TC en el postoperatorio de cirugía abdominal mayor con hallazgos positivos justifica una reoperación. Sin embargo, la ausencia de estos hallazgos no excluye esta posibilidad.











 texto en
texto en 



