Introducción
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune y crónica, caracterizada por daño multiorgánico, patrón de remisión y brotes, y con un aumento de la mortalidad en comparación con la población general. La mortalidad por LES depende de factores epidemiológicos, sociodemográficos, genéticos y clínicos, entre otros1.
El LES es una enfermedad difícil de tratar por sus heterogéneas características. El tratamiento tiene como objetivo controlar la actividad de la enfermedad y prevenir daños. El daño refleja la pérdida acumulada e irreversible de la función de órganos debido a la enfermedad en sí o a su tratamiento. Por lo tanto, los médicos tratantes deben ofrecer a los pacientes las mejores opciones de tratamiento que equilibren el riesgo de los efectos secundarios de la terapia inmunosupresora, con el control eficiente de la enfermedad a fin de evitar el daño orgánico irreversible. Si bien las estrategias de tratamiento y los fármacos actuales para el LES favorecen una disminución de las tasas de mortalidad en general, estas aún son inaceptablemente altas en comparación con la población general2, y muchos pacientes tienen una enfermedad activa en curso a pesar del esquema terapéutico instaurado3.
La nefritis lúpica y el lupus neuropsiquiátrico son las principales manifestaciones asociadas a un aumento de la mortalidad. La infección bacteriana aún es una causa importante de muerte, y la mortalidad cardiovascular es casi el doble en comparación con personas sanas de igual edad y sexo. Características como el retraso en el diagnóstico mayor a un año, la afectación renal, el Systemic Lupus Erythematosus Disease Activity Measure (SLEDAI) elevado y la afectación orgánica grave pueden ser predictores de mortalidad1. Los brotes se han asociado con más hospitalizaciones4 y acumulación de daño5,6, incluso con mayores costos8,9 y una menor calidad de vida vinculada con la salud10,11.
Se reconoce que el control de la actividad de la enfermedad para muchos pacientes es subóptimo; solo un pequeño porcentaje logra una remisión a largo plazo que se mantiene con el tratamiento habitual12-16.
Si bien existen diversos estudios que evalúan factores de riesgo para brote vs. remisión y otros sobre la persistencia de la actividad de la enfermedad en el tiempo, no se encontró bibliografía específica sobre aquellos pacientes con actividad leve de la enfermedad al momento del diagnóstico y su evolución a lo largo del tiempo. Es por ello que nos propusimos describir la distribución de los niveles de actividad al momento del diagnóstico del LES, y evaluar si los pacientes con una enfermedad leve al momento del diagnóstico tienen un curso de la enfermedad más benigno y con menor daño acumulado.
Materiales y métodos
Estudio observacional, analítico, de cohorte retrospectiva. Se revisaron las historias clínicas de pacientes con diagnóstico de LES según los criterios del American College of Rheumatology (ACR 1982, revisados 1997) o del Systemic Lupus International Collaborating Clinics (SLICC 2012) o del ACR/European League Against Rheumatism (EULAR 2019), que acudieron a la Sección de Reumatología del Hospital Rivadavia de la Ciudad Autónoma de Buenos Aires.
La revisión de historias clínicas se realizó entre agosto y octubre de 2021. Se excluyeron todos los pacientes con otra enfermedad reumática o crónica autoinmune, excepto aquellos con síndrome de Sjögren y síndrome antifosfolipídico. La actividad basal se evaluó mediante el índice SLEDAI, el curso de la enfermedad se midió por el Safety of Estrogen in Lupus Erythematosus National Assessment-Systemic Erythematosus Lupus Disease Activity Index (SELENA-SLEDAI) flare index y el daño se calculó con el índice de daño SLICC y el SLICC/ACR SDI. Se realizó la búsqueda y lectura de las historias clínicas para la recolección de datos de cada paciente y una vez obtenida toda la información, se volcó en forma codificada en una planilla Excel y luego se transfirió al programa estadístico STATA para su análisis.
Las variables continuas se expresaron como media y desvío estándar (DE) o mediana y rango intercuartílico (RIC), según distribución y tamaño muestral. Las variables categóricas se expresaron como proporciones. Para la comparación de las variables continuas entre grupos se usó la prueba t de Student o de Mann Whitney, según distribución y tamaño muestral. Las variables categóricas se analizaron mediante chi2 o test exacto de Fisher, según la tabla esperada de distribución de frecuencias.
Este estudio se realizó de acuerdo con las guías de buenas prácticas clínicas (Good Clinical Practice, GCP), definidas en la International Conference on Harmonisation (ICH) y según los principios éticos establecidos en la Declaración de Helsinki, Ley 3301/09. Los datos personales se mantuvieron anónimos y protegidos según las normas internacionales y nacionales vigentes para garantizar su confidencialidad acorde a la Ley de Protección de Datos Personales Nº 25326/2000.
Resultados
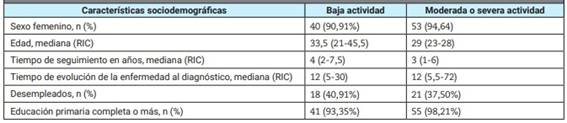
Se incluyeron 100 pacientes con diagnóstico de LES. Las características sociodemográficas de la población se detallan en la Tabla 1.
El 93% de los pacientes pertenecía al sexo femenino; la mediana del tiempo de evolución de la enfermedad al momento de la evaluación basal fue de 12 meses (RIC 5-48) y la mediana del tiempo de seguimiento de la enfermedad fue de 3 años (RIC 2-6).
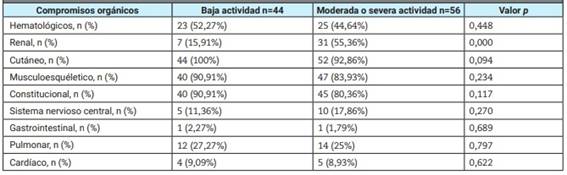
En relación con las manifestaciones clínicas durante la evolución de la enfermedad, se destacó el compromiso cutáneo en el 94% de los pacientes, junto con el compromiso musculoesquelético y el constitucional presentes en el 87 y 85% de los casos respectivamente. El compromiso hematológico se observó en el 48% de los pacientes, el renal en el 38% y el pulmonar en el 26%.
El 80% de los pacientes estudiados presentó alguna vez un brote. De aquellos que tuvieron un brote leve a moderado, el 98% solo lo manifestó una vez durante la evolución de la enfermedad y un 2% en dos ocasiones. En cuanto a los pacientes que registraron brotes severos, el 75% lo tuvo una vez y el 25% restante tres o cuatro veces.
El 44% de los pacientes presentaba actividad basal leve, mientras que el 56% tenía actividad basal moderada o severa. No se encontraron diferencias estadísticamente significativas en las características sociodemográficas entre los pacientes con actividad basal leve vs. actividad basal moderada/severa en sexo, edad, tiempo de seguimiento, tiempo de evolución de la enfermedad al diagnóstico, ocupación, ni nivel educativo (Tabla 2).
Para el caso particular de quienes presentaron brotes severos, se hallaron diferencias estadísticamente significativas entre el grupo que tuvo una actividad basal leve vs. el grupo que tuvo actividad basal moderada a severa, presentando menor cantidad de brotes el primero de ellos a lo largo de la evolución de la enfermedad (mediana del primer grupo 0 (RIC 0-1) vs. mediana del segundo grupo 1 (RIC 1-2); p<0,01).
A su vez, en la Tabla 3 se muestra la distribución de los compromisos orgánicos. Se observó menor compromiso renal a lo largo de la evolución de la enfermedad cuando la actividad basal fue leve en comparación con la actividad basal moderada/severa, con diferencias estadísticamente significativas (15,91% vs. 55,36%; p<0,01).
Durante el seguimiento se utilizó tratamiento con inmunosupresores con una frecuencia estadísticamente menor en los pacientes con actividad basal baja vs. aquellos con actividad basal moderada o alta (59,09% vs. 78,57%; p=0,035). Respecto del tratamiento con hidroxicloroquina (HCQ), lo recibió el 84,1% de los pacientes del primer grupo vs. el 80,4% del segundo.
Aquellos pacientes con SLEDAI basal leve presentaron una media de uso de corticoides acumulados de 8.190 mg/dosis total vs. 11.190 mg/dosis total que recibieron los pacientes del grupo con SLEDAI basal moderado/severo, sin diferencias estadísticamente significativas. El uso de glucocorticoides en los pacientes descendió del 84,09% (n=37) en la primera consulta al 43,18% (n=19) en el último control en pacientes con baja actividad de la enfermedad basal, y del 82,14% (n=46) al 62,5% (n=35) en el grupo de moderada/alta actividad basal.
En relación al índice de daño SLICC, el 68% de los pacientes no presentó daño acumulado por LES. De aquellos que lo manifestaron, el 30% tenía actividad basal leve, con un rango de entre 0 a 3 y una mediana de 0 (RIC 0-0), mientras que el 70% restante tenía actividad basal moderada/severa, con un rango de entre 0 a 5 y una mediana de 0 (RIC 0-1), siendo la más frecuente la osteoporosis.
Discusión
La persistencia de la actividad de la enfermedad en el tiempo puede terminar en remisión, sin estar exenta de exacerbaciones y acumulación de daño. Esto sugiere la necesidad de un seguimiento personalizado del paciente y enfoques terapéuticos que apunten a una inmunosupresión eficaz. No se encontró bibliografía específica sobre aquellos pacientes con actividad basal leve de la enfermedad al momento del diagnóstico y su evolución a lo largo del tiempo.
Dentro de la bibliografía relevada, Chambers et al. (2009) publicaron un estudio retrospectivo de revisión de historias clínicas con el objetivo de estudiar la acumulación de daño y la mortalidad en pacientes británicos con LES bajo seguimiento durante más de 10 años16. El mismo incluyó 232 pacientes de los cuales el 90% no presentaba daño en el primer año posterior al diagnóstico; sin embargo, para el décimo año, el 50% había acumulado algún tipo de daño.
Nossent et al. (2010) difundieron un estudio prospectivo multicéntrico con el fin de describir el curso temprano de la enfermedad y la acumulación de daño17. Describieron una cohorte inicial de 200 pacientes con LES de 14 centros europeos seguidos hasta 5 años: el 42% de los pacientes acumuló algún daño durante el período de observación, y la mayor acumulación ocurrió en los dos primeros años. En nuestro estudio, observamos un bajo porcentaje de pacientes que presentó daño, el cual fue más frecuente en el grupo con actividad basal moderada/severa.
Ugarte-Gil et al. publicaron un estudio prospectivo que tuvo como objetivo determinar los predictores de remisión y estado de baja actividad de la enfermedad (low disease activity state, LDAS) en LES18-19. La ausencia de afectación mucocutánea, renal y hematológica, el uso de fármacos inmunosupresores y una menor actividad de la enfermedad al inicio de esta, fueron predictivos de remisión en pacientes con LES. En correlación con nuestro estudio, podemos mencionar que aquellos pacientes que presentaron actividad basal leve, tuvieron menos brotes en el tiempo y un curso más benigno de la enfermedad.
En una cohorte española Pego-Reigosa et al.3 informaron que el 15% de 3.568 pacientes tenía enfermedad activa (según la definición del SLEDAI ≥6) después de una media de 8 años de enfermedad, y más del 50% tomaba prednisona. Esta alta frecuencia de uso de corticoides sugiere que se requiere inmunosupresión continua y sostenida para mantener un nivel bajo de actividad de la enfermedad21. En el caso particular de nuestro estudio, si bien descendió el empleo de glucocorticoides en la última consulta con respecto a la basal, el 43,18% de los pacientes con actividad basal leve continuaba recibiéndolo en su plan terapéutico. Esto apunta a que, a pesar de los avances, aún resulta dificultoso implementar estrategias y tratamientos eficientes para alcanzar una baja actividad sostenida de la enfermedad o la remisión, resultando en una acumulación de daño a lo largo del tiempo.
En cuanto al tratamiento, la HCQ es un fármaco ampliamente utilizado en LES. La terapia con HCQ reduce la actividad, la acumulación de daño orgánico, el riesgo de infecciones y trombosis, mejora el perfil cardiometabólico, contribuye a inducir la remisión de la nefritis lúpica, ahorra el uso de esteroides y aumenta las tasas de supervivencia22-24. En esta población se observó un amplio uso de HCQ, que fue similar en ambos grupos.
Según los hallazgos del presente trabajo, resaltamos la importancia de realizar seguimientos periódicos por sus implicancias pronósticas y terapéuticas dado que, si bien los pacientes con actividad inicial severa de la enfermedad tuvieron un mayor número de brotes en el tiempo, también aquellos con actividad leve basal presentaron al menos un caso de brote durante el seguimiento.
Al ser nuestro estudio de cohorte retrospectiva, se presentaron algunas limitaciones como: la ausencia de registros de ciertos datos en las historias clínicas, su característica de ser monocéntrico (lo que dio lugar a sesgo de selección) y que el tiempo de seguimiento fue relativamente corto. Tal como mencionamos al comienzo, no se dispone de bibliografía específica sobre aquellos pacientes con actividad leve de la enfermedad al momento del diagnóstico y su evolución a lo largo del tiempo, por ello parece oportuna la necesidad de continuar investigando acerca de este tópico y consideramos que nuestro trabajo aporta información valiosa para ampliar el conocimiento al respecto.
Conclusiones
En base a los resultados obtenidos podemos mencionar que los pacientes con LES en baja actividad de la enfermedad en la consulta basal tuvieron un curso más benigno de la enfermedad, y presentaron una menor cantidad de brotes severos y un menor uso de inmunosupresores en comparación con quienes tuvieron moderada a alta actividad al inicio de la enfermedad.