Introducción
El volumen minuto de aire inspirado se divide en: una porción que toma contacto con los alvéolos perfundidos realizando hematosis, la ventilación alveolar; y otra porción que no realiza intercambio gaseoso, llamada ventilación de espacio muerto (VD). Este volumen de espacio muerto, forma una porción del total del aire inspirado y se puede representar como una fracción, ventilación de espacio muerto sobre volumen tidal (VT) o volumen corriente (VD/VT). Normalmente esta relación es del 30% dado que existe un espacio muerto fisiológico, representado por el espacio muerto anatómico y el espacio muerto alveolar.1 El valor obtenido de la medición del espacio muerto es considerado un subrogante de la eficacia de la ventilación y en ciertas situaciones o patologías, la relación VD/VT puede verse alterada.2 El aumento de la fracción VD/VT calculada mediante la ecuación de Bohr-Enghoff3 es un marcador de severidad de la alteración del intercambio gaseoso y un predictor independiente de mortalidad en SDRA.4,5,6,7,8 Se considera que el espacio muerto de Bohr9) es el “verdadero espacio muerto alveolar” dado que al introducir la presión arterial de dióxido de carbono (PaCO2) a la ecuación (modificación de Enghoff), el resultado se ve influido por otras causas de hipoxemia como el shunt o la admisión venosa, sobreestimando el espacio muerto real. Por este motivo, esta fracción VD/VT debe ser tomada como un indicador de alteración de la relación ventilación-perfusión en su espectro y no como una valoración del espacio muerto real.2 Para calcularla es necesario contar con un capnógrafo, herramienta que mide el dióxido de carbono exhalado en función del volumen corriente, permitiendo estimar el espacio muerto y la ventilación alveolar de forma dinámica y no invasiva.2,10 Si bien la capnografía volumétrica tomó protagonismo en el monitoreo del intercambio gaseoso en los últimos años y su utilidad es indiscutida, no todas las terapias intensivas cuentan con esta herramienta11 Alternativamente, existen fórmulas matemáticas, que sin contar con la medición directa del dióxido de carbono exhalado, se han logrado correlacionar con el VD/VT medido por capnografía volumétrica y así con la evolución de los sujetos con síndrome de distrés respiratorio agudo (SDRA).12,13,14 El ratio ventilatorio (VR por sus siglas en inglés, ventilatory ratio) descripto en el año 2009 por Sinha et al.15 ha sido propuesto como una alternativa para valorar el riesgo en sujetos con falla respiratoria. El VR se calcula de la siguiente forma: el volumen minuto espirado (VE) medido, multiplicado por la PaCO2 medida, sobre el VE predicho, multiplicado por la PaCO2 predicha. El VE medido corresponde al volumen minuto ventilatorio (frecuencia respiratoria por VT espirado), la PaCO2 medida es la presión arterial de dióxido de carbono, el VE predicho es tomado como el peso corporal predicho multiplicado por 100 y la PaCO2 predicha es considerada 37,5 mmHg. Es un cálculo que no tiene unidades, y como resultado, un valor cercano a 1 es esperable en sujetos sin alteraciones del intercambio gaseoso. Valores crecientes se corresponden con el deterioro de la ventilación, con un aumento en la producción de dióxido de carbono o ambas. Estudios de sujetos con SDRA recientemente analizados, dan como resultado que un valor de VR mayor a 2 puntos, está vinculado con el aumento de la mortalidad.16,17 Al momento, la cantidad de publicaciones sobre este predictor son escasas, y el mismo parece proporcionar una solución sencilla y pragmática para el monitoreo de la eficacia del intercambio gaseoso, como así también, para valorar la severidad y estratificar el riesgo de los sujetos con SDRA.14,16,17,18,19 El objetivo de presente trabajo fue describir las características y la evolución de los sujetos con diagnóstico de SDRA al ingreso a la unidad de cuidados intensivos (UCI) y con requerimiento de asistencia ventilatoria mecánica (AVM) según el punto de corte, VR alto (≥ 2) o VR bajo (< 2).
Materiales y método
El presente es un estudio observacional descriptivo, retrospectivo. Se incluyeron sujetos mayores de 18 años de edad con requerimiento de ventilación mecánica invasiva y diagnóstico de SDRA que ingresaron a la UCI del Hospital interzonal de agudos Vicente López y Planes de General Rodríguez (Gran Buenos Aires) en el período comprendido entre julio de 2020 y mayo de 2021. Se excluyeron aquellos sujetos con datos faltantes en la planilla de registro.
Los datos fueron recolectados de la planilla de registro donde se recopilan los datos demográficos y monitoreo diario de la ventilación mecánica invasiva de los sujetos en nuestra UCI. Los datos extraídos fueron los registrados durante las primeras 24 horas de evolución del cuadro.
El SDRA se diagnosticó según los criterios de Berlín.20 Al momento del registro de las mediciones de la mecánica ventilatoria y toma de muestra de gases en sangre arterial, los sujetos se encontraron adaptados a la ventilación mecánica y sin esfuerzos espontáneos, con infusión continua de sedantes y bloqueantes neuromusculares, en el caso de ser necesario. Los sujetos fueron ventilados con parámetros de protección pulmonar, según la práctica habitual. En modo mandatorio controlado por volumen, con un volumen corriente entre 5 y 8 ml/kg de peso corporal predicho. Se limitó la presión meseta entre 28 y 30 cmH2O. La frecuencia respiratoria fue seteada según objetivo de pH (no menor a 7,20). La presión positiva al final de la espiración (PEEP) se seleccionó según la complacencia del sistema respiratorio más elevada. En consecuencia, con la menor presión de conducción o driving pressure (DP) posible, idealmente menor de 15 cmH2O (DP= presión meseta - PEEP total).21
Para todos los sujetos se han registrado las siguientes variables clínicas y demográficas: edad; sexo; etiología del SDRA según si fuera debido a enfermedad por coronavirus de 2019 (COVID-19) o No COVID-19, y su severidad (leve, moderado, severo)20; peso corporal predicho; PEEP utilizada; DP; volumen minuto; PaCO2; scores de Acute Physiology And Chronic Health Evaluation II (APACHE II) y el índice de comorbilidad de Charlson (ICC). Se registró para el estudio el valor más bajo de la relación entre la presión arterial de oxígeno (PaO2) y la fracción inspirada de oxígeno (FiO2), PaO2/FiO2, y el VR. Asimismo, se consideraron variables de resultado relacionadas con la estadía en la UCI: días de ventilación mecánica invasiva, cantidad de extubaciones, fallas de extubación (necesidad de reanudar la ventilación mecánica invasiva dentro de las 48 horas posteriores a la extubación), realización de traqueostomía, días de estadía y mortalidad.
El trabajo fue aprobado por el comité de docencia e investigación de la institución.
Análisis estadístico
Los resultados se reportaron según VR alto (VR ≥ 2) y VR bajo (VR < 2) de acuerdo a la estratificación sugerida por Shina et al.16 Las variables categóricas se reportaron como número de presentación y porcentaje. Las variables continuas que asumieron una distribución normal se reportaron como media y desvío estándar (DE). De lo contrario, se utilizó la mediana y el rango intercuartílico (RIQ). Para determinar la distribución muestral de las variables continuas se utilizó la prueba de Shapiro-Wilk. Para comparar las variables categóricas se utilizó el test Chi Cuadrado o el test exacto de Fisher, según correspondiera. Para la comparación de variables continuas se utilizó el test t de Student para muestras independientes o el test U de Mann Whitney, según correspondiera. Se consideró significativo un p valor < 0,05 para significancia estadística. Para el análisis de los datos se utilizó el software IBM SPSS Macintosh, versión 24.0 (IBM Corp. Armonk, NY, USA).
Resultados
Durante el período de estudio ingresaron 156 sujetos a nuestra UCI. De ellos, 58 cumplieron el criterio de inclusión y 50 se incluyeron para el análisis final. De los 50 sujetos incluidos, 19 tuvieron un VR alto (Figura).
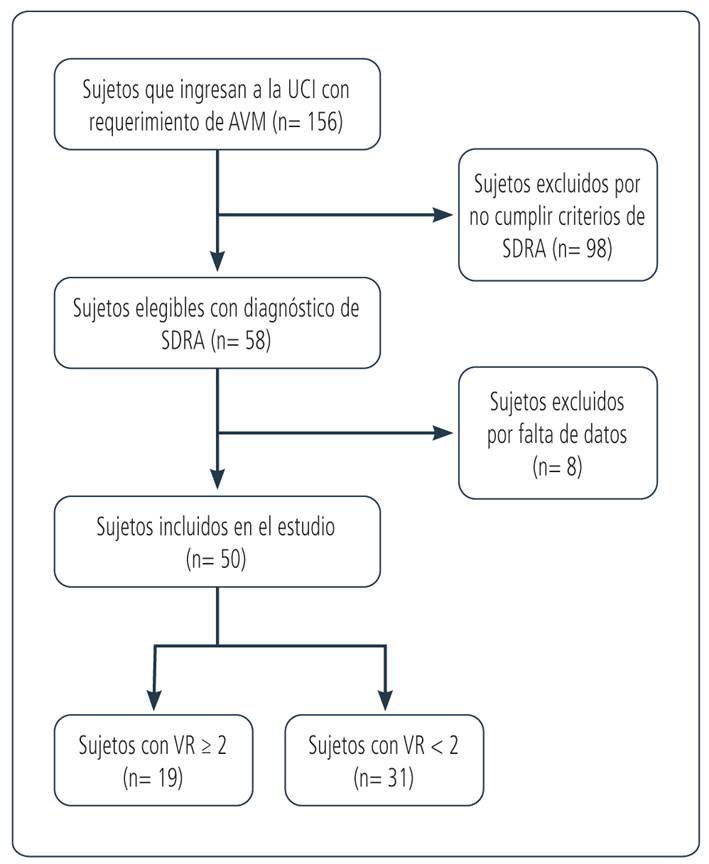
UCI: unidad de cuidados intensivos; AVM: asistencia ventilatoria mecánica; SDRA: síndrome de distrés respiratorio agudo; VR: ratio ventilatorio.
Figura Diagrama de flujo.
Los sujetos analizados tuvieron una mediana de edad de 57 años (RIQ 47,8 - 64); 62% eran masculinos. La mediana de APACHE II fue de 13 puntos (RIQ 9 - 17). Se encontraron diferencias significativas entre los grupos de VR en el ICC (p= 0,04) y en la PaCO2 (p= 0,002). Las características demográficas y asociadas a la ventilación mecánica, se encuentran representadas en la Tabla 1. En el grupo de sujetos con VR alto, el 47,7% fue de sexo masculino, la mediana de edad fue de 61 años (RIQ 53 - 66) y el APACHE II fue de una mediana de 13 puntos (RIQ 9 - 15). En cuanto a los valores de PaO2/FiO2, la mediana fue de 173 (RIQ 125 - 213). Los sujetos con VR alto tuvieron una mediana de 151 (RIQ 91 - 210), lo que puede observarse en la Tabla 1.
Tabla 1. Características de los sujetos
Tabla 1 Características de los sujetos
| Variables | Muestra total (n= 50) | VR ≥ 2(n= 19) | VR < 2(n= 31) | valor p |
|---|---|---|---|---|
| Sexo masculino, n (%) | 31 (62) | 9 (47,4) | 22 (71) | 0,13 |
| Edad, mediana (RIQ), años | 57 (47,8 - 64) | 61 (53 - 66) | 54 (47 - 64) | 0,10 |
| ICC, mediana (RIQ), puntaje | 2 (1 - 3) | 3 (2 - 4) | 2 (1 - 3) | 0,04 |
| APACHE II, mediana (RIQ), puntaje | 13 (9 - 17) | 13 (9 - 15) | 9 (13 - 20) | 0,44 |
| Antecedentes, n (%) | ||||
| Respiratorios | 14 (28) | 6 (31,6) | 8 (25,8) | 0,75 |
| Cardiológicos | 20 (40) | 9 (47,4) | 11 (35,5) | 0,55 |
| Neurológicos | 2 (4) | 0 (0) | 2 (6,5) | 0,52 |
| Metabólicos | 29 (58) | 11 (57,9) | 18 (58,1) | 0,99 |
| Reumatológicos | 4 (8) | 3 (15,8) | 1 (3,2) | 0,15 |
| Quirúrgica | 2 (4) | 1 (5,3) | 1 (3,2) | 0,99 |
| Oncológica | 2 (4) | 2 (4) | 0 (0) | 0,14 |
| Clasificación SDRA, n (%) | ||||
| Leve | 18 (36) | 5 (26,3) | 13 (41,9) | |
| Moderado | 21 (42) | 8 (42,1) | 13 (41,9) | |
| Severo | 11 (22) | 6 (31,6) | 5 (16,1) | |
| Neumonía por COVID-19, n (%) | 29 (58) | 12 (63,2) | 17 (54,8) | 0,77 |
| Variables ventilatorias | ||||
| PaCO2, mediana (RIQ), mmHg | 45,5 (40 - 50) | 52 (43 - 56) | 44 (40 - 46) | 0,002 |
| Volumen minuto, mediana (RIQ), L/min | 9,1 (8 - 10,1) | 8,8 (7,8 - 10,5) | 9,2 (8,5 - 10) | 0,33 |
| PEEP, mediana (RIQ), cmH2O | 10 (8 - 12) | 10 (8 - 12) | 10 (8 - 12) | 0,63 |
| DP, mediana (RIQ), ml/cmH2O | 12,5 (11 - 14) | 13 (12 - 15) | 12 (10 - 14) | 0,11 |
| PaO2/FiO2, mediana (RIQ), índice | 173 (125 - 213) | 151 (91 - 210) | 187 (134 - 215) | 0,42 |
VR: ratio ventilatorio; RIQ: rango intercuartílico; ICC: índice de comorbilidad de Charlson; APACHE II: Acute Physiology And Chronic Health Evaluation II; SDRA: síndrome de distrés respiratorio agudo; COVID-19: enfermedad por coronavirus de 2019; PaCO2: presión arterial de dióxido de carbono;PEEP: presión positiva de fin de espiración; DP: driving pressure; PaO2/FiO2: relación entre presión arterial de oxígeno y fracción inspirada de oxígeno.
La evolución de los sujetos analizados se encuentra en la Tabla 2. De la totalidad de los sujetos incluidos, fueron extubados 18 (36%). Seis de ellos fallaron la extubación (12%), 10 requirieron traqueostomía (20%) y 31 sujetos fallecieron (62%). Se observaron diferencias significativas en la cantidad de extubaciones (p= 0,03) y en la mortalidad (p= 0,02) entre ambos grupos.
Tabla 2 Resultados según el ratio ventilatorio a las 24hs.
| Variables | Muestra total (n= 50) | VR ≥ 2 (n= 19) | VR < 2 (n= 31) | valor p |
|---|---|---|---|---|
| Extubación, n (%) | 18 (36) | 3 (15,8) | 15 (48,4) | 0,03 |
| Falla de extubación, n (%) | 6 (12) | 2 (10,5) | 4 (12,9) | 0,99 |
| Traqueostomizados, n (%) | 10 (20) | 2 (10,5) | 8 (25,8) | 0,28 |
| Días de AVM, mediana (RIQ) | 13,5 (8 - 18,5) | 13 (8 - 18) | 14 (8 - 20) | 0,42 |
| Días en UCI, mediana (RIQ) | 16 (10,8 - 21) | 13 (8 - 20) | 18 (11 - 23) | 0,13 |
| Mortalidad en UCI, n (%) | 31 (62) | 16 (84,2) | 15 (48,4) | 0,02 |
VR: ratio ventilatorio; AVM: asistencia ventilatoria mecánica; RIQ: rango intercuartílico; UCI: unidad de cuidados intensivos.
Discusión
En nuestro estudio pudimos observar que los sujetos con un valor de VR mayor a 2 puntos tuvieron peores resultados en términos de mortalidad y cantidad de extubaciones. Este grupo de sujetos, como característica, presentaba una puntuación mayor en el ICC. Si bien esta diferencia tiene un valor estadísticamente significativo, consideramos que probablemente no tenga relevancia clínica dado que ambos grupos se encontraban por debajo de los 4 puntos.22
También hallamos diferencias significativas en los valores de PaCO2 entre ambos grupos. Resulta esta diferencia lógica y atribuible a que dicha variable influye en el resultado del VR a partir del cual fue estratificada la población.
Según la bibliografía, un valor de VR mayor a 2 puntos, está vinculado con el aumento de la mortalidad de los sujetos con SDRA.16,17) Estos resultados coinciden con los hallazgos del presente trabajo. En nuestra población, los sujetos con VR alto tuvieron una notable mayor mortalidad.
El momento de la evolución del SDRA en el cual el VR es calculado, resulta de interés. En nuestro trabajo fue tomado en las primeras 24 horas de ingreso a la UCI, basándonos en el trabajo de Shina et al.16 Morales Quinteros et al.14 exponen que el mayor poder predictivo lo brinda cuando es calculado al día 2, aunque en los sujetos fallecidos, la medida de tendencia central del VR al día 1 fue de 1,8 y al día 2 de 1,9, valor muy cercano al punto de corte utilizado en este estudio. En nuestro trabajo y en coincidencia con la bibliografía, resultó de utilidad tomado dentro de las 24 horas de ingreso a la UCI.16,17
La relación PaO2/FiO2 es la única variable respiratoria para estratificar la severidad del SDRA.20 No sólo este índice como predictor de evolución y resultado es incierto,23 sino que también existen incertidumbres en torno a su capacidad de categorizar la severidad del SDRA, dada que su variabilidad se encuentra sujeta a la manipulación de valores como la PEEP y FiO2.24,25,26 Existen trabajos que confirman que con una ventilación controlada y respetando parámetros de protección pulmonar, dentro de las primeras 24 horas, la PaO2/FiO2 puede cambiar drásticamente llevando a recategorizar al sujeto, modificando su pronóstico y la terapéutica requerida.27,28 Si bien en nuestro trabajo la PaO2/FiO2 de ambos grupos de sujetos fue diferente, aunque no significativa, consideramos que podría deberse a que la población no fue analizada después del período de estabilización sugerido por la bibliografía citada.27,28,29,30
Al analizar la cantidad de extubaciones, se observó que la proporción de sujetos extubados en el grupo de bajo VR fue mayor. Recientemente, Vaporidi et al.31, mediante un análisis retrospectivo, observaron que los sujetos con un VR menor a 2 puntos tenían más probabilidad de ser desvinculados de la ventilación mecánica. Este grupo de sujetos también tuvo una estadía más corta en UCI y menos días de asistencia ventilatoria. Sobre este último punto, en nuestro análisis se observó que los sujetos con VR bajo tuvieron más días de internación en UCI y más días de ventilación mecánica, aunque este fenómeno podría deberse a un sesgo de sobrevida.
El VR es un cálculo sencillo cuyo resultado puede obtenerse sin la necesidad de contar con aparatología adicional. Dicho valor tomado al pie de la cama del paciente dentro de las primeras horas de ingreso a la UCI brinda, no sólo información sobre la severidad de la alteración del intercambio gaseoso, sino que también permite estratificar a los sujetos, dado que es un probado predictor independiente de mortalidad en SDRA.14,16
Nuestro estudio cuenta con varias limitaciones. Más allá de las propias de un estudio retrospectivo, creemos que la limitación más importante está dada porque contamos en nuestros registros con los valores de VR sólo de las primeras 24 horas y no se pautó un período de estabilización de los sujetos con la ventilación mecánica como plantean otros trabajos.27,28,29,30 Por otro lado, hubiese sido interesante reportar variables fisiológicas relacionadas con la composición del APACHE II o tendencias de variables relacionadas con la programación del ventilador. Si bien, según Sinha et al. el impacto de la hipoperfusión en el VR sería significativo únicamente si existe un VD/VT > 0,75 perdiendo correlación recién a partir de este valor16, hubiera sido interesante poder tener registro de la tensión arterial y frecuencia cardiaca de los sujetos al momento del cálculo del VR.
Conclusión
En nuestra población pudimos observar que la evolución de los sujetos con diagnóstico de SDRA al ingreso y requerimiento de ventilación mecánica, fue diferente según tuvieran un valor de VR alto o bajo medido en las primeras 24 horas de ingreso a UCI. El grupo con VR alto tuvo menor cantidad de sujetos extubados y mayor mortalidad.














