Introducción
La espina bífida (EB) forma parte de los defectos del tubo neural y es una de las malformaciones congénitas más severas compatibles con la vida. Acorde al Registro Nacional de Anomalías Congénitas, en Argentina nacen alrededor de 124 niños con EB por año (prevalencia 5/10.000 recién nacidos). El 90% presentan mielomeningocele (MMC), la forma más severa.1
Las niñas y los niños con MMC desarrollan deformidades ortopédicas congénitas y adquiridas, como paraparesia fláccida de miembros inferiores (MMII), disbalances musculares y alteración en la sensibilidad. Frecuentemente, presentan compromiso neuroquirúrgico, hidrocefalia con requerimiento de derivación ventriculoperitoneal (DVP) y compromiso visceral, con vejiga e intestino neurogénicos.2,3 Al ser una patología crónica compleja, requieren una atención interdisciplinaria.4,5,6 Si bien es frecuente encontrar limitaciones del rango de movimiento y retracciones tendinosas, el compromiso articular no presenta características inflamatorias.7 La evaluación del terapista físico (TF) incluye la determinación del nivel funcional, el tipo de traslado según el ámbito, el grado de dependencia en las actividades de la vida diaria y la necesidad de equipamiento ortésico.8
La artritis idiopática juvenil (AIJ) es la enfermedad reumática crónica más común en la infancia. Es de etiología desconocida y se caracteriza por la presencia de artritis en una o varias articulaciones, comenzando antes de los 16 años y persistiendo durante, al menos, seis semanas. La AIJ constituye una importante causa de discapacidad a corto y largo plazo.9 La incidencia mundial varía de 0,8 a 22,6 por 100000 niños/año, con una prevalencia de 7 a 401 por 100000 niños/año.10
La naturaleza crónica y fluctuante de esta patología, con brotes y remisiones, obliga a un seguimiento longitudinal. En esta población, las evaluaciones del TF incluyen la valoración de la actividad articular inflamatoria, capacidad funcional, calidad de vida y daño articular.11,12,13,14,15
La asociación de MMC con otra patología crónica es muy poco frecuente, siendo aún más infrecuente su presentación junto a AIJ, debido a su forma de presentación clínica. Realizando una búsqueda exhaustiva en la literatura, sólo se encontró publicado un reporte de caso de un niño con EB, parálisis cerebral y AIJ, en el que se exponen las estrategias de abordaje.16
El objetivo del presente reporte de caso es describir la evaluación y tratamiento del TF, en una niña con diagnóstico de MMC y AIJ, en un hospital público pediátrico.
Presentación del caso
Corresponde a una niña oriunda de Monte Grande, con antecedentes perinatológicos de diagnóstico prenatal de MMC y cesárea electiva. Se realizó corrección del defecto a los cinco días de vida, presentando hidrocefalia con requerimiento DVP a los diez días de vida, con un único recambio, por una disfunción valvular, a los seis meses. A los cinco meses de vida, realizó tratamiento con yesos seriados con técnica Ponsetti17, con posterior tenotomía, por pie bot bilateral.7 Además, desde el período neonatal, presentó vejiga e intestino neurogénicos.18,19 Nunca logró la bipedestación ni la marcha independiente.
Primera valoración por TF
En noviembre de 2015, comenzó seguimiento en nuestra institución, donde fue evaluada por primera vez por el TF, con 1 año y 3 meses de edad, presentando sedestación independiente, sin compromiso en miembros superiores (MMSS) ni retracciones articulares en MMII. Se determinó de manera teórica y aproximada, limitado por la edad, el nivel funcional, impresionando ser lumbar según la clasificación de CaNeo20. La niña estaba equipada con valvas de pie y tobillo (AFO, por sus siglas en inglés) y realizaba estimulación temprana, en centro cercano a su domicilio. Se indicaron ejercicios de elongación de MMII, cuidados posturales, valvas largas con andador, comenzar con bipedestación asistida y ejercicios de pre marcha.
Evaluaciones de seguimiento
Continuó las consultas con regular adherencia en 2015, 2017 y 2020. En Enero del 2020, a los cinco años de edad, la madre refirió dolor, incremento de la temperatura, aumento de tamaño y deformidad de codos, muñecas y rodillas, de un año de evolución.
En la evaluación por el TF, se observó rigidez nucal con limitación en la flexión de cuello. En MMSS, presentó tumefacción y limitación articular en codos, muñecas, carpos, metacarpofalángicas (MTCF), interfalángicas proximales (IFP) y distales (IFD) a predominio izquierdo, con dedos de mano izquierda en leve garra, dolor en reposo que aumentaba ante la movilización pasiva, y limitación en la supinación, más acentuada del lado izquierdo. En MMII, presentó tumefacción y aumento de temperatura local en rodillas, retracción en flexión de caderas y rodillas, pie izquierdo bot rígido, debilidad muscular proximal con fuerza conservada contra gravedad de extensores de rodilla -según escala del Medical Research Council21-, sin movilidad activa de tobillo, mostrando un nivel funcional lumbar bajo8.
Desde el punto de vista funcional, presentó independencia en pasajes, con dependencia moderada para el vestido y la higiene, según el índice de Barthel.22
La madre refirió mayor dificultad para el vestido por compromiso de MMSS. Asimismo, relató rigidez matinal, que cedía con la actividad, lo que hizo sospechar una disfunción valvular, que fue descartada posteriormente.
La paciente estaba equipada con valvas AFO, que no utilizaba por deformidad articular, y silla de ruedas manual, que lograba autopropulsar. En distancias largas, aumentaba el dolor en MMSS. En la escala de movilidad funcional (FMS, por sus siglas en inglés) mostró valores 1/1/1.23
Al momento de esta evaluación, la niña ya no realizaba tratamiento con otro TF cercano a su domicilio, ya que perdió cobertura en salud.
Como plan de tratamiento, se indicaron ejercicios de elongación de cadena posterior de MMII y cadena antero-interna de MMSS, cuidados posturales que incluían pautas de uso de equipamiento y cuidados de zonas de apoyo, y se confeccionaron férulas de material termomoldeable para carpos, con indicación de uso en reposo.24 Además, se solicitó que retomara terapia física.
Debido al compromiso articular que no pudo ser explicado por la patología de base, se solicitó valoración por el servicio de reumatología.
Evaluación inicial y seguimiento en el área reumatológica
En el estudio de laboratorio, presentó valores de eritrosedimentación de 110 mm/h, proteína C reactiva de 304, factor reumatoideo negativo y factores antinucleares negativos. El servicio de reumatología solicitó valoración por el TF del grupo de seguimiento de enfermedades reumáticas. El mismo constató actividad articular inflamatoria, limitación de los rangos de movilidad articular señalados previamente y rigidez matinal de 60 minutos de duración, que cedía con la actividad. Además, evaluó: la puntuación de actividad de la artritis juvenil versión 10 (JADAS10, por sus siglas en inglés) que arrojó un valor de 30,2 11; el cuestionario de evaluación de la salud infantil (C-HAQ, por sus siglas en inglés) con un puntaje de 313; la escala visual análoga del paciente (EVAP) con valor de 825; la escala visual análoga de dolor (EVAD) con un valor de 9 (25; la escala de capacidad funcional CAPFUN con un puntaje de 0.412; el cuestionario pediátrico de calidad de vida versión 4.0 (PedsQLTM 4.0, por sus siglas en inglés) con un valor de 42,54% al aplicarlo a la madre y un valor de 34.85% al aplicarlo a la niña14.
El plan de ejercicios terapéuticos (PET) desde la primera consulta se adaptó y dosificó teniendo en cuenta que se encontraba con actividad inflamatoria. El mismo incluyó elongación de cadena posterior, psoas, recto anterior, tensor de la fascia lata y cadena anterointerna de MMSS; fortalecimiento muscular a traves de contracciones isométricas de cuádriceps, entrenamiento en pasajes y transferencias de silla a cama y viceversa.26 Asimismo, se indicó un PET domiciliario, con su respectiva dosificación. Además, se modificaron las férulas de material termomoldeable para ambos carpos, indicando su uso durante el reposo nocturno24, y se confeccionó un collar blando a medida para mantener la columna cervical estabilizada y alineada.
Diagnóstico de AIJ
El primer abordaje por el servicio de reumatología fue en enero del 2020, en el que se solicitaron estudios complementarios para diagnóstico diferencial (laboratorio completo, radiografías y resonancia magnética nuclear) y se indicó naproxeno y la realización de terapia física. Debido al comienzo de la pandemia y a la irregular adherencia de la familia, el diagnóstico de AIJ se alcanzó en julio del 2021. Si bien la niña presentaba una enfermedad de base que podría generar artropatía, los hallazgos encontrados no pudieron ser explicados por el diagnóstico de MMC; fueron descartadas causas infecciosas. Por la persistencia de artritis crónica con reactantes de fase aguda elevados, se indicó tratamiento con metrotexate, naproxeno y terapia física.27 Por respuesta parcial al metrotexate, luego de seis meses de tratamiento, se indicó etanercept (droga de acción biológica).27
Última evaluación motora funcional
A sus siete años, en MMSS presentaba actividad articular inflamatoria, con limitación articular en codos, muñecas, MTCF, IFP e IFD a predominio izquierdo, retracción en flexión de codos, dedos de mano izquierda en leve garra y limitación en la supinación, más acentuada del lado izquierdo. La rigidez matinal era de menor duración (30 minutos) y cedía con la actividad. La reevaluación de las escalas arrojó un JADAS10 de 24,6 puntos, un CHAQ de 2,875, un valor de EVAP de 5 y de EVAD de 3, un CAPFUN de 0,6 puntos, una PedsQLTM 4.0 madre de 54,34% y una PedsQLTM 4.0 niña de 47,30%.
En MMII, presentaba progresión de las retracciones en flexión y mayor debilidad en extensores de rodilla, sin cambios en la asistencia necesaria para las actividades de la vida diaria.
Si bien no se modificó la puntuación del índice de Barthel, la madre refirió mayor autonomía secundaria a una disminución de la sintomatología en MMSS.
Con respecto al equipamiento, presentaba regular adherencia al uso de las férulas de mano por dolor ante su colocación, por lo que fueron modificadas; el collarín cervical lo utilizaba en reposo; y la silla de ruedas manual que lograba autopropulsar, se encontraba en regular estado de mantenimiento, por lo que se encontraba en trámite para renovarla.
En cuanto al tratamiento de rehabilitación, recibía atención con un TF, una vez por semana en el ámbito extrahospitalario, y realizaba un PET domiciliario.
En la Figura se detalla la evolución de la paciente, que continúa en seguimiento por los grupos interdisciplinarios de nuestro hospital.
La figura muestra la evolución desde el período prenatal hasta la última evaluación. Se observan los eventos más relevantes con respecto a las evaluaciones por los TF, el inicio de síntomas reumáticos y su evolución.
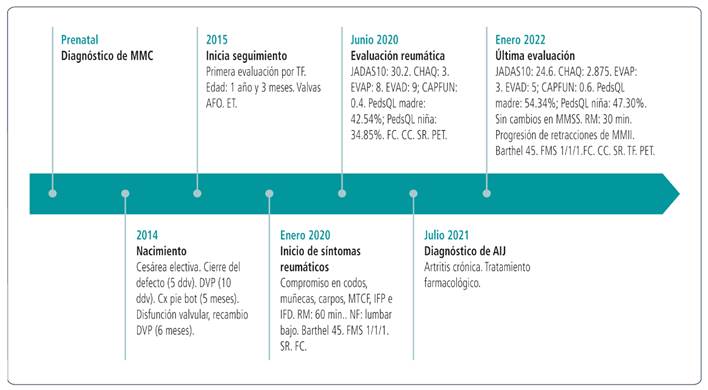
MMC: mielomeningocele; ddv: días de vida; cx: cirugía; DVP: derivación ventriculoperitoneal; TF: terapista físico; AFO: siglas en inglés de ortesis de tobillo y pie; ET: estimulación temprana; MTCF: articulación metacarpofalángica; IFP: articulación interfalángica proximal; IFD: articulación interfalángica distal; RM: rigidez matinal; min: minutos; NF: nivel funcional; FMS: siglas en inglés de la escala de movilidad funcional; SR: silla de ruedas; FC: férulas de carpos; JADAS10: siglas en inglés de la puntuación de actividad de la artritis juvenil versión 10; CHAQ: siglas en inglés del cuestionario de evaluación de la salud infantil; EVAP: escala visual análoga del paciente; EVAD: escala visual análoga de dolor; CAPFUN:escala de capacidad funcional;PedsQL: siglas en inglés del cuestionario pediátrico de calidad de vida; CC: collarín cervical; AIJ: artritis idiopática juvenil; PET: plan de ejercicios terapéuticos;MMSS: miembros superiores;MMII: miembros inferiores.
Figura. Línea de tiempo.
Discusión
En este reporte de caso, se describe la evolución de una niña con diagnóstico de MMC, su asociación con AIJ y las dificultades ante una nueva sospecha diagnóstica de patología crónica, cuando ya se presenta una condición crónica compleja preexistente.
Es posible que la asociación entre MMC y parálisis cerebral sea más frecuente de lo reportado, ya que los factores de riesgo para su desarrollo son similares.28 Es frecuente encontrar Arnold Chiari e hidrocefalia que requiera una DVP, con sus potenciales disfunciones en niños con MMC, lo que podría justificar que presenten lesiones del cerebro que involucren centros motores.16 Sin embargo, es muy poco frecuente encontrar la asociación de MMC con otra patología crónica. Las niñas y los niños con MMC están en riesgo de desarrollar neuroartropatía, con articulaciones indoloras, inestables y frecuentemente deformadas que acompañan al déficit neurológico; pero no presentan compromiso inflamatorio articular ni artritis de carácter crónico, por lo que, cuando esto ocurre, deben evaluarse posibles causas infecciosas o reumáticas.7
Esenyel y Currie realizaron un reporte de caso de un niño con MMC, AIJ y parálisis cerebral que, a diferencia de nuestro caso, fue prematuro, con compromiso central, retraso en las pautas madurativas, diagnóstico postnatal de MMC y nivel funcional lumbar alto.16 Nuestra paciente no presentaba compromiso central y su nivel funcional era lumbar bajo, lo que no permitiría comparar la evaluación, el tratamiento y los resultados de ambos casos. Además, la primera evaluación por un TF fue a los 4,5 años (en nuestro caso fue un año y tres meses) y no se describen los análisis de laboratorio, el tiempo que transcurre hasta la confirmación del diagnóstico reumático ni el plan de rehabilitación.16 Entre las similitudes, encontramos la indemnidad de la función en MMSS previo al inicio de síntomas reumáticos, el inicio de los mismos a los cinco años, el compromiso a predominio de muñecas, la rigidez matinal y el dolor con limitación funcional. Además, ambos pacientes recibieron metrotexate al momento del diagnóstico de la AIJ.
Ante el compromiso de MMSS, en nuestro caso se sospechó de disfunción valvular, la cual fue descartada. Por el contrario, Esenyel y Currie lo asumieron inicialmente como médula anclada y realizaron tratamiento quirúrgico, sin cambios en los síntomas.16
Probablemente, en ambos casos, la sintomatología inflamatoria se expresó más en MMSS por el compromiso motor y sensitivo de MMII, secundario al MMC. La alteración de la sensibilidad a nivel distal dificulta la evaluación del dolor y la actividad inflamatoria.8
Este trabajo cuenta con limitaciones propias de su diseño. Además, debido a la particularidad del caso, dificulta encontrar en la literatura reportes similares para poder comparar el abordaje. La irregular adherencia de la familia, con pérdida de turnos y ausencias, no permitió un seguimiento y tratamiento adecuado.
Conclusión
En este reporte de caso se describió la evaluación y tratamiento del TF en una niña con diagnóstico de MMC y AIJ. La niña con MMC fue diagnosticada de AIJ a los cinco años, inició tratamiento farmacológico y de terapia física adaptada, presentando mejoría en la actividad articular, la capacidad funcional y su calidad de vida, continuando su seguimiento por los grupos interdisciplinarios de nuestro hospital. Hasta la actualidad, es el primer reporte de caso en nuestro país que describe la asociación entre MMC y AIJ.














