Introducción
La evaluación de la capacidad y carga a la que se enfrentan los músculos respiratorios tiene un rol determinante en el abordaje de pacientes en la unidad de cuidados intensivos (UCI).1
Se define trabajo como el desplazamiento de una estructura luego de la aplicación de una fuerza. Aplicado al sistema respiratorio (SR), el trabajo respiratorio (WOB, por sus siglas en inglés) se explica a través de la fórmula:
en la que ΔP es un cambio de presión y ΔV, un cambio de volumen.2,3) La expresión gráfica es el bucle presión-volumen del SR. Durante la ventilación espontánea, ΔV es el volumen corriente y ΔP es la presión necesaria para sobreponerse a las cargas resistivas, a las cargas elásticas y a la carga umbral del SR y es generada por los músculos respiratorios.2
El estándar de oro para cuantificar el WOB con sus respectivos componentes es el diagrama de Campbell. Para ello, se requiere la colocación de un balón en el esófago conectado a un monitor de mecánica respiratoria.2,3
Tanto la medición como la interpretación del diagrama de Campbell guardan cierta complejidad. Esto hace que su uso quede mayormente ligado al campo de la investigación, sin mucho lugar en la práctica diaria, espacio generalmente ocupado por la evaluación clínica.3,4
El objetivo del presente paso a paso es describir la elaboración e interpretación del diagrama de Campbell para la medición del WOB.
Procedimiento
Para la elaboración del diagrama de Campbell, se requiere la integración de las señales de presión esofágica (PES) y flujo (F) para calcular la distensibilidad o compliance pulmonar (CP) y de la caja torácica (CCT). Con esta información, el software de mecánica respiratoria lo grafica. A partir de allí, se puede identificar el WOB asociado al componente resistivo (WOBR) inspiratorio y espiratorio, al elástico (WOBE), a la carga umbral generada por la presión positiva de fin de espiración intrínseca (PEEPi, por sus siglas en inglés) (WOBPEEPi) y a la espiración (WOBESP). La señal de F se obtiene a partir de un sensor colocado en la vía aérea del sujeto, ya sea en la artificial o natural. El balón colocado en el esófago mide la PES. Todo lo que respecta a los materiales necesarios, la colocación del balón esofágico y la validez de la medición fue descripto por Dorado JH. en un paso a paso ya publicado.5)
Compliance pulmonar
El monitor de mecánica respiratoria interpreta según el sentido del F medido por el sensor, el inicio y el fin de la inspiración en los instantes de F=0. Estos se dan cuando el sentido del bucle cambia de dirección: durante la inspiración se dirige hacia arriba (aumenta el volumen) y durante la espiración se dirige hacia abajo. Así, contabilizando el tiempo inspiratorio (TI), se puede calcular ΔV a través de la fórmula ΔV= F x TI. Mediante el balón esofágico se mide ΔP, que es la presión que distiende el pulmón para ΔV.1 Teniendo ΔV y ΔP, el software calcula ciclo a ciclo la CP y traza su pendiente entre los puntos de inicio y de fin (Figura 1).
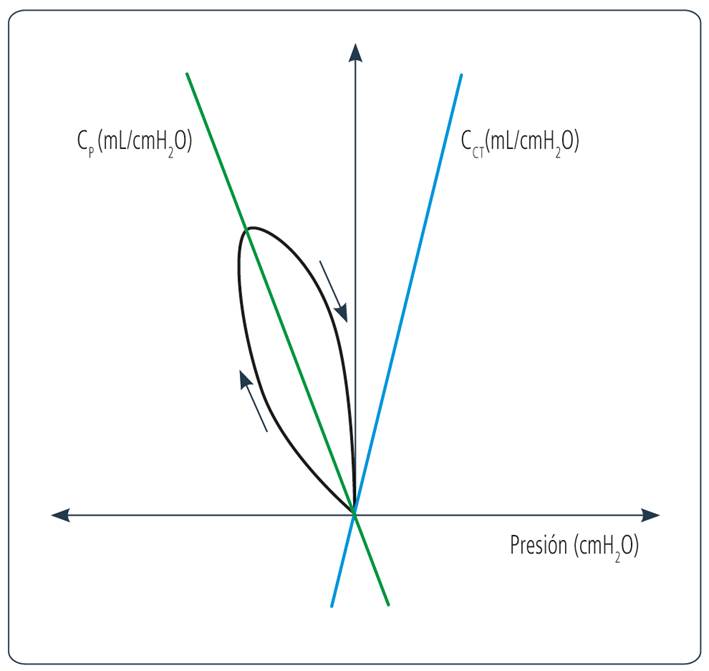
CP: compliance pulmonar; CCT: compliance de la caja torácica.
Figura 1 Elaboración del diagrama de Campbell. Se observa cómo el bucle PES-volumen inicia desde capacidad residual funcional (la intersección del eje X y eje Y) y se desplaza hacia la izquierda y arriba, es decir, la presión esofágica se negativiza y aumenta el volumen pulmonar. La recta verde señala la CP y la celeste señala la CCT.
Compliance de la caja torácica
La presión que distiende el tórax es la transtorácica, calculada como la diferencia entre la presión pleural (PPL) y la atmosférica (PATM). Sin embargo, como por definición PATM=0, la PPL es la que distiende al tórax y se puede utilizar la PES como subrogante. En la literatura, se describen varias maneras de calcular la CCT. En sujetos sin esfuerzo muscular respiratorio, se debe realizar una maniobra de doble oclusión durante la ventilación mandatoria continua controlada por volumen (VC- CMV) para determinar ΔV en relación a ΔP del esófago (ΔPES).6 En caso de contracción muscular, se puede aumentar la frecuencia respiratoria programada, con el objetivo de bajar el dióxido de carbono, disminuir el estímulo químico del centro respiratorio7 y así suprimir el esfuerzo. Una vez alcanzado el objetivo, a través de la maniobra de doble oclusión, se podrían obtener los mismos resultados que durante la ventilación pasiva.8) Sin embargo, esta maniobra es compleja y muchas veces no se obtendría la relajación completa, situación que generalmente se asume.14 Por último, se puede utilizar el valor teórico ajustado a peso y altura, que es 3,6% de la capacidad vital por cmH2O.6 La CCT debe cargarse en el software de medición de mecánica respiratoria para que trace la pendiente (Figura 1).
Trabajo resistivo (WOBR)
El bucle PES-volumen se traza respiración a respiración. El área bajo la curva que queda por fuera a la izquierda de la pendiente de la CP se cuantifica como WOBR. Este se puede ver magnificado en caso de que la vía aérea artificial disminuya su diámetro9, definido como trabajo impuesto10, por presencia de obstrucción al flujo aéreo o secreciones, entre otros motivos11 (Figura 2A).
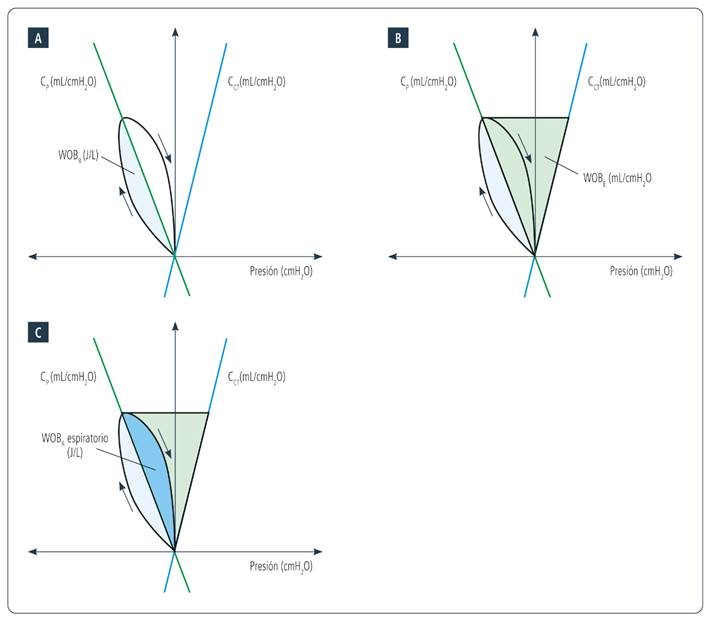
CP: compliance pulmonar; WOBR: trabajo respiratorio resistivo; WOBE: trabajo respiratorio elástico.
Figura 2. Diagrama de Campbell y sus componentes. A. El área celeste claro, a la derecha de la pendiente de CP, corresponde al WOBR. B. El triángulo verde claro representa el WOBE. C. El área azul, a la derecha de la pendiente de CP, representa el WOBR espiratorio. En la Figura B, nótese que el triángulo azul se encuentra dentro del verde.
Trabajo elástico (WOBE)
El área triangular que queda comprendido entre la CP y la CCT es el WOBE (Figura 2B) y puede verse aumentado en escenarios de deterioro de la CP8) (fibrosis pulmonar, neumonía) o de CCT (cifoescoliosis, hipertensión abdominal).11) Durante la ventilación en reposo en sujetos sin patología estructural del pulmón, la espiración se da gracias al retroceso elástico de las estructuras del SR.12 Esto significa que el WOBR espiratorio, es decir, el asociado a la fricción del gas con la vía aérea durante la exhalación, queda incluido dentro del área del WOBE (Figura 2C).
Trabajo espiratorio (WOBESP)
En determinadas circunstancias, tanto fisiológicas (ejercicio) como patológicas (obstrucción al flujo aéreo, retención de secreciones respiratorias, falla respiratoria), la espiración deja de ser pasiva y se transforma en activa.13 En estos casos, la contracción de los músculos espiratorios genera una presión pleural positiva que hace que el bucle sobrepase la pendiente de la CCT hacia la derecha (Figura 3). El área bajo la curva que queda por fuera de la CCT es el WOBESP.
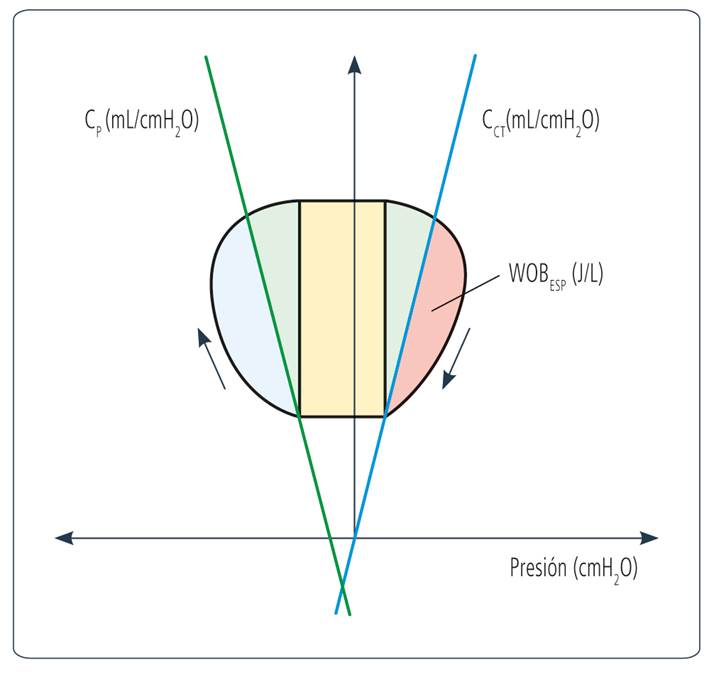
CP: compliance pulmonar; WOBR: trabajo respiratorio resistivo; CCT: compliance de la caja torácica.WOBE: trabajo respiratorio elástico; PEEP: presión positiva al final de la espiración, por sus siglas en inglés; WOBESP: trabajo espiratorio.
Figura 3 Diagrama de Campbell de un sujeto con autoPEEP. El área celeste claro, a la derecha de la pendiente de CP, corresponde al WOBR. El paralelogramo verde claro, conformado entre CP y CCT, representa el WOBE. El rectángulo amarillo central representa la contracción muscular asociada a la presencia de autoPEEP, que genera carga umbral. Nótese que hay un cambio de presión sin cambio de volumen asociado, que se manifiesta con un desplazamiento horizontal del bucle: la presión disminuye (sentido izquierda) y el volumen no aumenta. El área roja, a la derecha de la pendiente de CCT, representa el WOBESP.
Trabajo asociado a PEEPi (WOBPEEPi)
De acuerdo a la definición, para que haya WOB se tiene que generar ΔP que se traduzca en flujo y, consecuentemente, en ΔV en el SR. En el caso de los sujetos con atrapamiento aéreo y PEEPi, al inicio de cada ciclo hay contracción muscular sin generación de F que se destina a vencer la carga umbral. Siendo estrictos con la definición, al no haber ΔV, no podría ser considerado WOB. Sin embargo, puede observarse en el diagrama de Campbell13: en la Figura 3 que el cuadrado amarillo se corresponde a una contracción muscular asociada a la PEEPi: una caída en la presión (desplazamiento hacia la izquierda) sin cambios en el volumen.
Valores de referencia
El WOB se mide en joules por litro (J/L). En sujetos sanos, el valor normal es de 0,35 a 0,7 J/L. Sin embargo, puede variar durante una patología respiratoria: En sujetos con síndrome de distrés respiratorio agudo, se han evidenciado valores de WOB de 1,6 J/L8; en sujetos con enfermedad pulmonar obstructiva crónica, se reportaron rangos de 0,8 hasta 1,88 J/L15) y en sujetos con ascitis, se reportaron valores hasta 1,15 J/L.11
El WOB también puede expresarse en joules por minuto (J/min), al multiplicar el valor de una respiración por la frecuencia respiratoria (J/L x FR) o al sumar cada ciclo en un minuto (J/L + J/L + J/L […]).2 Su magnitud dependerá entonces de la de estas dos variables, y el valor normal es de 2,4 J/min aproximadamente.16
Conclusión
En la UCI se estima el WOB de manera cotidiana, lo cual representa un pilar fundamental en los sujetos críticos. Sin embargo, la valoración exacta del WOB se lleva a cabo a través del diagrama de Campbell. A partir de este, se puede diferenciar el WOBR, WOBE, WOBPEEPi y WOBESP. Si bien la interpretación del diagrama es compleja, puede ser una herramienta valiosa para utilizar en los sujetos críticos.














