INTRODUCCIÓN
Los problemas del sueño impactan en el crecimiento y desarrollo en la infancia.1 Entre el 50 % y el 95 % de los niños que presentan trastorno del espectro autista (TEA) refieren problemas de sueño, frecuentemente insomnio2. La pandemia por COVID-193 causó un importante aumento de estos problemas;4 las personas con trastornos del neurodesarrollo y específicamente aquellas con TEA fueron de las más afectadas en su salud mental y bienestar.5 Un estudio reveló un aumento en la irritabilidad, la agresividad, la deambulación, la ansiedad, dificultades en la alimentación y el sueño en personas con TEA en Latinoamérica.6 Otro estudio realizado en Argentina describió una prevalencia del 55 % de problemas de sueño en niños con trastorno del neurodesarrollo (NN-TND).7
La pandemia provocó una profunda disrupción ocupacional8 al afectar actividades que dan sentido e identidad ocupacional al hacer cotidiano, pertenencia a un contexto y sentido de trascendencia en la vida.9 Frente a esta disrupción, se destacó desde la terapia ocupacional la necesidad de cuidado propio y de otros basándose en fortalezas individuales, favoreciendo experiencias placenteras, promoviendo el sentido de pertenencia en rutinas y rituales, y fomentando la organización y el balance cotidiano.10
Sobre estas premisas, se diseñó y realizó el programa PASITO para NN-TND y con dificultad persistente en la iniciación, mantenimiento o calidad del sueño. Fue llevado a cabo en la institución Panaacea entre junio de 2020 y septiembre de 2021. La intervención está fundada en el derecho ocupacional al sueño11 de los NN-TND y sus cuidadores, lo que implica el derecho a la participación, al desarrollo de potencial y a la satisfacción plena, según su cultura y creencias, a recibir apoyo cuando sea percibido como necesario y derecho a un acceso equitativo a la ocupación de sueño.
Este artículo describe los resultados preliminares del programa evaluando los cambios referidos por los padres en el sueño de los NN-TND a través de los resultados del Cuestionario de Hábitos de Sueño (CHS)12 y del Diario de Sueño (DS),13 luego de la intervención PASITO.
POBLACIÓN Y MÉTODOS
Se utilizó una perspectiva cuantitativa, cuasiexperimental de pre- y posintervención con un grupo de intervención y otro grupo de control, constituido por NN-TND admitidos que, completado el cupo de intervención, se inscribían en lista de espera.
Participaron NN-TND de 3 a 10 años de edad con insomnio admitidos al programa PASITO impartido en Panaacea. Se realizó muestreo por conveniencia con NN-TND y al menos un cuidador primario. Mediante un cuestionario en línea, se verificaron los criterios de inclusión. Debían tener diagnóstico de trastorno del neurodesarrollo basado en la clasificación diagnóstica del DSM 5,14 contar con un médico de cabecera y presentar dificultades en el sueño compatibles con insomnio evaluadas por su médico: dificultades en el inicio, mantenimiento del sueño y/o despertar muy temprano que resultaran en un sueño no restaurador por lo menos en el último mes, e impacto en el funcionamiento cotidiano. Los criterios de exclusión del programa fueron cursar cuadro febril o respiratorio agudo, proceso de cambios o inicio de medicación que afectara el sueño, enfermedades neurodegenerativas o evolutivas de base.
La intervención se difundió en las redes de Panaacea al público en general y a profesionales.
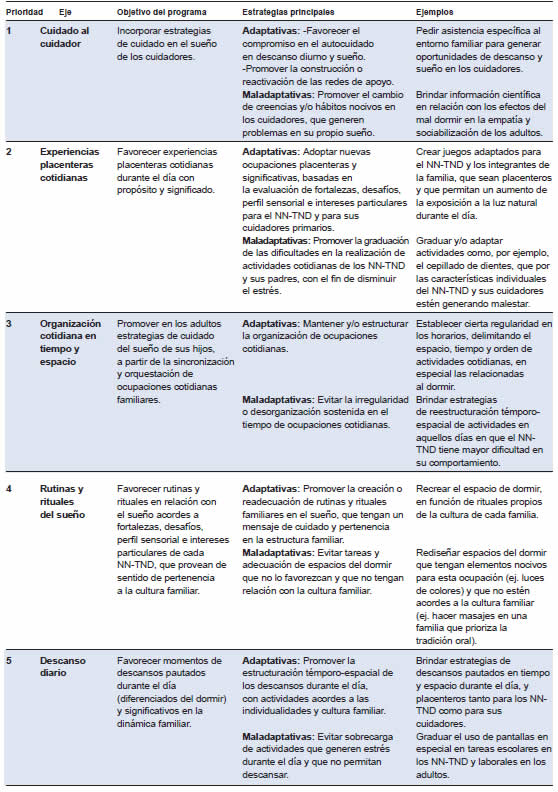
Los principios y objetivos de intervención se basaron en las características esenciales de la ocupación de sueño11 y de Hammel,8 promoviendo el abordaje de estrategias adaptativas y maladaptativas,9 y de higiene del sueño15 adaptándolas a las fortalezas, dificultades e intereses de cada NN-TND y sus cuidadores primarios. La intervención fue coordinada por dos terapistas ocupacionales, a distancia, mediada por padres, intensiva e individualizada. Los objetivos y estrategias se presentan en la Tabla 1, y en orden de prioridad fueron el cuidado al cuidador, experiencias placenteras, organización cotidiana, rutinas y rituales, y descanso.
Para la admisión, una vez verificados los criterios de inclusión, se conformaron grupos de intervención de hasta 4 NN-TND y sus cuidadores por cada ciclo de intervención. En estos grupos, se realizaba una comunicación inicial por videollamada en donde se corroboraban los criterios de inclusión y se brindaba el consentimiento informado.
La evaluación inicial consistía en completar el cuestionario sociodemográfico (CS), el Cuestionario de Hábitos de Sueño (CHS)13 y el Diario de Sueño del niño (DS)14 durante los primeros 3 días.
En el día 4 o 5, se realizaba una entrevista abierta de evaluación con cada familia en un horario convenido (60 minutos), donde se indagaban las dificultades y fortalezas del NN-TND y sus cuidadores en el sueño y el desempeño cotidiano.
Tabla 1: Objetivos del programa y orden de prioridad
El día 6 y para iniciar la intervención, se realizaba un taller de 3,5 horas de aprendizaje basado en problemas,16 donde participaban todos los cuidadores. Allí se describían estrategias adaptativas y maladaptativas9 de la vida cotidiana en relación con el sueño, según los objetivos del programa (Tabla 1), y se facilitaba la identificación y el análisis de estas estrategias: cuándo y por qué se dan, relación con el desempeño cotidiano, riesgo de conductas maladaptativas e impacto en la dinámica familiar. Luego de un descanso, se retomaba con una dinámica de aprendizaje basado en problemas16 con ejemplos de situaciones hipotéticas del dormir, para generar una lluvia de ideas y posibles soluciones. Esta estrategia conlleva una pedagogía centrada en el proceso de aprendizaje de los cuidadores, a partir de la experiencia conjunta de resolver problemas cotidianos, integrando información brindada con su propio bagaje de conocimiento. Al finalizar, se solicitaba a los cuidadores que diseñaran para el día siguiente una estrategia con la que iniciar la intervención. Las estrategias de cada sesión eran elaboradas junto a los cuidadores, priorizando los objetivos propuestos. Los días siguientes se realizaba el seguimiento de estas estrategias.
El día 7 era de descanso. Desde el día 8 al 12, se realizaban sesiones diarias de 45 minutos con cada familia, en un horario convenido.
Los días 13-14 eran de descanso. En días 15, 16 y 17, se realizaba la reevaluación, donde cada familia completaba nuevamente el CHS y el DS durante 3 días consecutivos. El día 18 o 19, se realizaba con cada familia una entrevista de reevaluación final, para identificar las fortalezas y dificultades percibidas a lo largo de la intervención, y sus resultados. A la semana siguiente se entregaba el informe final.
Durante la admisión a cada ciclo de intervención, completado el cupo máximo de 4 familias, se conformaba el grupo de lista de espera que hizo de grupo control. Este completó al mismo tiempo que el grupo de intervención los cuestionarios de evaluación y de reevaluación (CS, CHS y DS). Entre la evaluación y la reevaluación, este grupo no tuvo intervención, sino que la iniciaba inmediatamente después de finalizado el grupo que era intervenido en ese período. A las familias que no cumplían con los criterios de inclusión, se les ofrecía una entrevista particular.
Todos los datos se analizaron con programas ad-hoc en Python.
El estudio fue avalado por el Comité de Investigación y Bioética del Hospital Interzonal de Agudos Eva Perón. Se invitó a las familias a participar de una intervención terapéutica y luego a participar de una investigación sobre la intervención propuesta. Antes de la evaluación, se brindó consentimiento informado para ser firmado en línea, sin que la firma condicionara la participación y/o permanencia en la intervención. Todos los NN-TND admitidos recibieron intervención, siendo libres de retirarse en cualquier momento de la investigación sin que se afectara la intervención. El programa fue arancelado. Se otorgaron becas para permitir que los que quisieron participar de la intervención y los que consintieron participar de la investigación fueran incluidos, independientemente de si podían pagar o no el arancel.
RESULTADOS
Se realizaron un total de 10 ciclos de intervención entre junio de 2020 y septiembre de 2021. El grupo de intervención estuvo formado por 22 NN-TND y el de control por 8, de los cuales 7 recibieron luego tratamiento y 1 por razones familiares debió ser asistido en forma individual, por fuera del programa, por una de las terapeutas. Las características sociodemográficas de los niños y sus cuidadores se presentan en laTabla 2.
Los resultados del CHS se detallan en la Tabla 3 para el puntaje total y subescalas, pre-y posintervención, para los dos grupos. Se muestran también los resultados de la prueba de rangos con signo de Wilcoxon a un solo lado, obtenidos con el paquete SciPy de Python.
El puntaje total del CHS del grupo de intervención mejoró (p < 0,001) de 54,9 (DE 5,5) a 48,4 (DE 4,5) y se acercó al rango de referencia 42,6 (DE 4,9).12 Todas las subescalas, salvo la de somnolencia diurna, mejoraron con la intervención. Si bien no parece haber mejoras en el grupo control, su limitado tamaño (n = 8) impide determinar algún resultado estadísticamente significativo sobre dicho grupo en este estudio preliminar.
La hora de acostarse y dormirse obtenidas del CS se adelantó en el grupo intervención (p < 0,002) y se redujo e hizo menos variable la latencia del sueño (tiempo entre ir a acostarse y dormirse). La dispersión en la hora de levantarse se redujo. Aumentó en ese grupo la duración total del sueño (p < 0,001), que en promedio pasó de 8:50 a 9:40 horas. De ellos, los NN-TD de 3 a 5 años mejoraron su promedio de 9:00 a 9:50 horas y los mayores de 8:20 a 9:20 horas, acercándose y alcanzando la duración recomendada17 respectivamente. Los NN-TND del grupo intervención redujeron la frecuencia de despertares nocturnos en un 45 % (p=0,025). En el grupo control, no parecen observarse mejoras; su pequeño tamaño impide determinar si la ausencia de cambios fue estadísticamente significativa o no.
Tabla 2: Características sociodemográficas de los niños y sus cuidadores a partir del cuestionario sociodemográfico
DISCUSIÓN
La pandemia aumentó la prevalencia de trastornos del sueño en la población mundial con limitada oferta de intervenciones.18 Los NN-TND y sus padres fueron una población significativamente afectada.19
Este trabajo preliminar describe cómo el programa PASITO logró una mejora en el sueño de un grupo de NN-TND de 3 a 10 años. La mejora en el puntaje total del CHS es comparable a un estudio similar con NN-TND.7
Luego de la intervención, el sueño de los NN-TND fue más regular, con un leve aumento de duración y un adelanto del horario de inicio, mejorando esto último el desfasaje del cronotipo. Este desfasaje observado en nuestra población preintervención fue similar al observado en toda la población argentina en pandemia.20 La intervención fue más efectiva en relación con la duración del sueño en los niños de 6 a 10 años de edad tomando como parámetro la duración recomendada para cada grupo etario.17 Se ha logrado también una disminución significativa de los despertares nocturnos en la mayor parte de la muestra.
Tabla 3: Medias y desviaciones estándar del puntaje total y subescalas pre- y posintervención según el Cuestionario Hábitos de Sueño del niño
El valor de referencia para el puntaje total es 42,6 (DE 4,9).12 * Menor valor implica menor dificultad para el sueño.
El programa responde a la creciente demanda de atención para satisfacer necesidades particulares, basada en un enfoque de neurodiversidad21 y de calidad de vida, participación y derechos ocupacionales.22Consideramos el sueño una ocupación esencial que, afectada en la infancia, pone en riesgo la capacidad de cuidado de los cuidadores primarios, quienes suelen referir cansancio y necesidad de acompañamiento durante las intervenciones.23 En este sentido, el abordaje no solo debe contemplar modificar el “hacer” cotidiano, como el propuesto en higiene del sueño,15 sino que debe priorizar una perspectiva de cuidado al cuidador,24 actividades placenteras cotidianas25 y modificaciones de las rutinas y rituales del sueño considerando fortalezas y dificultades de la familia.
Se señalan como fortalezas del trabajo la intervención individualizada, que dejó capacidad instalada en cuidadores mediante estrategias de resolución de problemas, y el diseño de una intervención a distancia replicable a mayor población sin necesidad de traslado.
Como limitaciones del estudio, se señalan la no utilización de medidas objetivas, como la actigrafía. Sin embargo, los resultados de los instrumentos utilizados brindan información de parámetros similares, mostrando una evolución favorable luego de la intervención. Otra limitación fue no contar con un cuestionario de hábitos de sueño validado en población argentina. El número acotado de participantes, reclutados mediante la difusión por las redes de la institución, no asegura que la muestra sea representativa de la población general. Más aún, el requerimiento de disponibilidad horaria de los cuidadores y conexión a internet puede implicar un sesgo con un nivel de ingresos familiar elevado compatible con el nivel educativo de los padres visto en el CS. El reducido tamaño del grupo de control impidió comparar su evolución contra la del grupo de intervención con un nivel de confianza elevado.
Sin embargo, por ser un estudio preliminar, los resultados obtenidos en el grupo de intervención, aunque provisorios, son alentadores para continuar el programa a una siguiente fase aumentando el número de pacientes. El aporte de la terapia ocupacional señala un abordaje posible para NN-TND y sus familias, en quienes los problemas de sueño ponen en riesgo su calidad de vida, participación y derechos ocupacionales.
Agradecimientos
A todas las familias del programa de intervención y al enorme equipo de trabajo de Panaacea, que han colaborado en todo el proceso de comunicación del programa. Al Dr. Gustavo Reinoso por sus valiosos aportes.
Recibido: 8-2-2023
Aceptado: 14-6-2023