Antecedentes
La lesión quirúrgica de la vía biliar representa hoy en día un gran problema de salud. Las más frecuen tes se producen a causa de la cirugía laparoscópica, que es una herramienta común para el cirujano actual1.
En 1882, Langebuch introdujo la primera co lecistectomía; en 1891, Sprengel comunicó la primera anastomosis coledocoduodenal luego de una sección de la vía biliar; un año después, Doyen reparó de forma término-terminal una sección total de colédoco. Kehr en 1905 realizó dos reparaciones cabo a cabo sin tutor2.
Aunque no es estadísticamente significativo, las lesiones de la vía biliar durante la colecistectomía laparoscópica son dos veces más frecuentes en compa ración con las lesiones durante un procedimiento abier to (0,3% frente a 0,6% abierta laparoscópica).
Los dos escenarios frecuentes son la fuga biliar y la obstrucción biliar. La mayoría de las lesiones produ cidas por vía laparoscópica son reconocidas en el po soperatorio inmediato3. Muchos pacientes con lesión quirúrgica de la vía biliar pueden requerir una cirugía larga y compleja4.
El objetivo del trabajo es presentar la expe riencia de nuestro Servicio en reparación de las lesio nes quirúrgicas de la vía biliar: su manejo (dado que somos centro de derivación en la provincia, nuestro vo lumen quirúrgico en su mayoría se encuentra represen tado por patología biliar [65% del total de la patología anual]), analizar nuestra morbimortalidad en relación con el procedimiento y analizar la incidencia de dicha patología en nuestra Institución.
Material y métodos
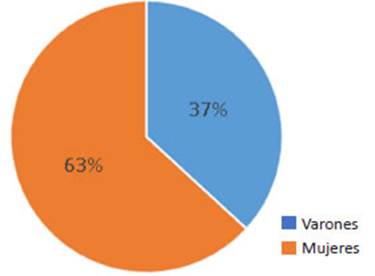
Se trata de un estudio retrospectivo descripti vo; para ello se tomaron las variables de las historias clínicas de los pacientes en un período de 8 años, de enero de 2011 a julio de 2019, donde fueron admitidos 19 pacientes que presentaron lesión quirúrgica de la vía biliar en el Hospital José Ramón Vidal de la provincia de Corrientes, República Argentina. Del total de pacientes, 7 fueron varones y 12 mujeres (Fig. 1), entre 18 y 72 años de edad. Las lesiones se produjeron, 9 (47,36%) durante cirugía abierta y 10 (52,63%) durante cirugía videolaparoscópica (Fig. 2); todas fueron intervencio nes programadas. No se registraron lesiones vascula res. En 5 de los casos, la lesión se produjo en nuestra Institución, 3 identificadas en el intraoperatorio; de es tas, 2 reparadas en el mismo acto y 1 fue resuelta con colocación de stent y dilatación endoscópica, 2 iden tificadas en el posoperatorio, 1 se resolvió mediante colangiografia retrógrada endoscópica (CPRE) y la res tante requirió cirugía reconstructiva (hepático-yeyuno anastomosis). Las restantes fueron derivados desde el interior a nuestro nosocomio por cirujanos con poca experiencia en cirugía laparoscópica. Ninguno de los pacientes tuvo intentos previos de reparación. El estu dio anatómico de las lesiones se realizó mediante co langiografía transhepática percutánea (CTHP) (Fig. 3), colangiorresonancia magnética nuclear (CRNM) (Fig. 4) y angiotomografía con reconstrucción vascular del hilio hepático (ATC) (Fig. 5). Las lesiones se clasificaron usan do la clasificación de Strasberg (Fig. 6).

Figura 3 Colangiografía a través de drenaje percutáneo. Nótese la falta de tin ción de la vía biliar dista.

Figura 4 Colangioresonancia, Nótese sección total de la vía biliar distal. Colec tor de sector posterior derecho seccionado.
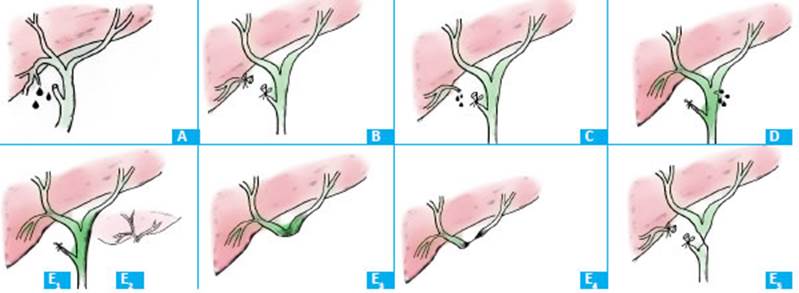
Figura 6 Clasificación de Strasberg. Arriba de izquierda a derecha. Strasberg A: Fuga de conducto cístico o pequeño conducto biliar del lecho hepático. Strasberg B: oclusión de un conducto hepático derecho aberrante. Strasberg C: Sección sin ligadura de conducto hepático derecho aberrante. Strasberg D: Lesión lateral de vía biliar principal. Abajo:Strasberg E1: Sección total distal a la confluencia >2cm. Strasberg E2: Sección total distal a la confluencia <2cm. Starsberg E3: Lesión hiliar con preservación de la confluencia. Strasberg E4: Lesión hiliar con afectación de la confluencia y pérdida de comunicación entre hepático derecho e izquierdo. Strasberg E5: Lesión de conducto hepático derecho sectorial aberrante solo o asociado a estenosis del conducto hepático principal.
Resultados
Estos se encuentran resumidos en la tabla 1. Del total, 12 pacientes fueron tratados quirúrgicamen te mediante hepático-yeyuno anastomosis (HYA) en Y de Roux, 2 por bihepático-yeyuno anastomosis (BHYA), dos mediante sutura témino-terminal biliobiliar sobre tubo de Kehr, exteriorizándolo por encima de la sutu ra (Fig. 7). La anastomosis se realizó en 2 casos en el intraoperatorio, fueron lesiones que se produjeron en nuestra Institución, y en los restantes entre las 6-8 se manas de producida la lesión, con material reabsorbi ble 4.0 (ácido poliglicólico monofilamento). Se utilizó drenaje transanastomótico en 3 pacientes en los que se realizó HYA; este drenaje se exteriorizó por contraa bertura hacia el exterior a través del borde antimesen térico del asa intestinal que conforma la Y de Roux de la hepático-yeyuno anastomosis (Fig. 8). Todos fueron reconstruidos por vía abierta mediante abordaje sub costal derecho. En tres del total de los pacientes inter venidos quirúrgicamente tuvimos una complicación (estenosis de la anastomosis), la cual se solucionó me diante dilatación percutánea con balón en 3 sesiones, mientras que otro paciente sufrió un sangrado después de realizar el drenaje percutáneo inicial. La morbilidad total fue del 26,3%, pero no hubo óbitos. Los pacientes fueron derivados entre los 10 y 60 días del posopera toio de colecistectomía (media 19,5 días). El 94,7% (18) de los pacientes se presentaron con un cuadro clínico de ictericia. Se realizó colangiografía de control en to dos los pacientes con drenaje percutáneo y/o drenaje transanastomótico. A los pacientes con drenaje transa nastomótico, este se les retiró a los 3 meses de realiza da la cirugía. A todos los pacientes luego del alta se los medicó con ácido ursodesoxicólico (600 mg/día) y se les realizó seguimiento y control con colangiografía y la boratorio. Tres pacientes fueron tratados mediante co locación de stent y dilatación posterior mediante CPRE. Con respecto al seguimiento posoperatorio, realizamos el primer control a los 10 días del alta, momento en el que retiramos los puntos de la cirugía; luego, a los 30 días, 90 días, 6 meses y anualmente con laboratorio control y métodos de imagen si correspondiera.
Discusión
Las lesiones quirúrgicas de la vía biliar consti tuyen un problema serio tanto para el paciente como para el cirujano. A pesar de la experiencia acumulada con la colecistectomía laparoscópica, la incidencia ac tual es de 0,03-0,6% en la mayor parte de los centros experimentados5. La incidencia en nuestra Institución es de 0,08%6.
Las anomalías anatómicas, la patología local y una técnica no adecuada son las principales causas de lesión de la vía biliar7.
Entre los factores anatómicos existen anoma lías del conducto cístico (inserción alta o baja, conduc to cístico corto o paralelo al colédoco), anomalías de drenaje de conductos sectoriales (hasta un 20% desem bocan en el conducto hepático común), vesícula biliar intrahepática, anormalidades arteriales (arteria hepáti ca derecha accesoria). Con respecto a la patología lo cal podemos nombrar la colecistitis aguda, colecistitis escleroatrófica, síndrome de Mirizzi, colecistitis crónica y un triángulo de Calot congelado. Y en relación con la técnica, mencionaremos la creencia por parte del ciru jano de que “es una vesícula fácil”, la mala ubicación de los trocares, un ligamento falciforme voluminoso y colgante, el lóbulo cuadrado voluminoso, el uso exage rado e inadecuado de clips para control de la hemosta sia, la disección inadecuada del triángulo de Calot con electrocauterio, la experiencia del cirujano y la curva de aprendizaje8. La hepático-yeyuno anastomosis es el método más elegido para la reparación de las lesiones de la vía biliar9.
Creemos que es importante que el personal médico reciba entrenamiento en procedimientos de ci rugía mínimamente invasiva, antes de aplicar una nue va técnica laparoscópica10.
Existen muchas clasificaciones de lesiones de la vía biliar11. La clasificación de Strasberg nos pareció la más adecuada y fácil de entender, a pesar de que no contemple las lesiones vasculares. Dichas lesiones pueden clasificarse utilizando diferentes métodos de imagen como la CRNM, la colangiografia transparieto hepática y la CPRE3.
El manejo de una lesión quirúrgica de la vía bi liar poscolecistectomía puede tener un costo que osci la entre 4,5 y 26 veces el costo de una colecistectomía laparoscópica sin complicaciones, lo que repercute de manera importante en los costos hospitalarios12,16,17.
Las técnicas de diagnóstico por imagen son vitales para establecer el diagnóstico, delinear el al cance de la lesión y planificar una intervención apro piada. Las modalidades opcionales de imagen incluyen la ultrasonografía (US), la tomografía computarizada (CT), la colangiopancreatografía por resonancia mag nética, la colangiopancreatografía retrógrada en doscópica (CPRE) y la colangiografía transhepática percutánea (CTP)13.
Las consecuencias de una lesión iatrogénica pueden ser graves14,15. Existen varios métodos reco mendados para intentar disminuir la frecuencia con que se produce una lesión quirúrgica de la vía biliar: se debería evitar la disección con calor en cercanías del conducto biliar principal, el conocimiento de la anato mía biliar, utilizar la técnica infundibular, utilizar la vi sión crítica de seguridad de Strasberg, la realización de colangiografia intraoperatoria, entre otros18.
Si el cirujano responsable no se encuentra ca pacitado para reparar la lesión, deberá drenar la vía biliar al exterior con la menor disección posible del hi lio hepático. Cuando no pueda drenarse la vía biliar se deberán colocar varios drenajes en el espacio de Morri son y en el parietocólico derecho para luego derivar al paciente19,20.
En Estados Unidos, la mayoría de las lesiones se solucionan en el mismo hospital donde ocurrieron y con el mismo cirujano21.
Con respecto a la técnica quirúrgica, se debe resecar el tejido cricatrizal e inflamatorio pericoledocia no inmediato a la estrechez hasta obtener una mucosa ductal de apariencia relativamente normal, sin movili zar demasiado los conductos para no generar isquemia que producirá una nueva estenosis22.
Los principales factores de riesgo se cree que son los cirujanos con falta de experiencia, la falta de equipamiento adecuado, el hábito constitucional del paciente, la anatomía aberrante y la inflamación23.
Para concluir, la lesión quirúrgica de la vía bi liar es una patología que puede presentarse de modo frecuente para el cirujano durante la colecistectomía convencional o laparoscópica. Existen varias formas de disminuir o evitar su producción, pero no existe una estadística fiable sobre la patología en nuestro país. Se han propuesto muchas; sin embargo, creemos que la más práctica sería la de Strasberg.
Nuestro nosocomio cuenta con un centro pro pio de entrenamiento en cirugía laparoscópica para los residentes y entrenamiento continuo de los médicos de planta. Aquí los residentes se ejercitan en forma pro gresiva en complejidad.
El objetivo principal al realizar una colecistec tomía debería ser no lesionar la vía biliar. Debemos tener en cuenta la colecistectomía subtotal y la cole cistostomía como opción ante un hilio vesicular conge lado o complejo.
Tenemos una prevalencia que se corresponde con la bibliografía internacional; de todas formas, se guimos trabajando para reducirla. Con respecto a la reparación de las lesiones poseemos una morbimorta lidad adecuada.
Ante una lesión quirúrgica de la vía biliar, sin contar con experiencia en su reconstrucción, lo más re comendable es drenar la región y derivar al paciente a un centro donde cuenten con cirujanos experimenta dos en la patología.











 texto en
texto en