Introducción
La enfermedad hemorroidal es uno de los trastornos anorrectales más frecuentes y un problema de salud prevalente en todo el mundo1. Diversos estudios han señalado que casi la mitad de la población general presentará síntomas asociados a esta enfermedad a los 50 años2, lo que puede tener un impacto importante en la calidad de vida del paciente3.
Para la enfermedad hemorroidal grados III-IV existe falta de consenso sobre cuál es el mejor tratamiento. Aunque la cirugía convencional es una opción y tiene el beneficio de resolver los componentes externos e internos cuando están presentes4, tal procedimiento puede estar asociado con dolor y retorno tardío a las actividades normales3.
Por esta razón se han descripto varias técnicas menos invasivas, incluida la ligadura con banda de goma para las hemorroides internas de grados II-III5, la hemorroidopexia con grapas6 y la ligadura de arterias hemorroidales guiada por Doppler7, entre otras. Sin embargo, ninguna de ellas es completamente eficaz para tratar las hemorroides externas y, para completar el procedimiento, se debe agregar la escisión del componente externo. Aunque esto previene las recurrencias sintomáticas posoperatorias, también conlleva más morbilidad y dolor durante el período posoperatorio, que ‒en última instancia‒ es la misma preocupación que tienen los cirujanos ante la hemorroidectomía convencional.
Por todas las razones anteriores, el objetivo de esta publicación es describir una técnica novedosa para tratar el prolapso hemorroidal avanzado con componente externo, que combina hemorroidopexia con grapas seguida de fotocoagulación con láser de todas las hemorroides externas. La experiencia los autores, publicada previamente, incluyó 25 pacientes con hemorroides grado III con afectación circunferencial asociada a enfermedad externa.
Descripción de la técnica quirúrgica
1. Tratamiento de componente interno- Hemorroidectomía con grapas
a- Inspección y anoscopia. Bloqueo de nervios pudendos (Fig. 1)
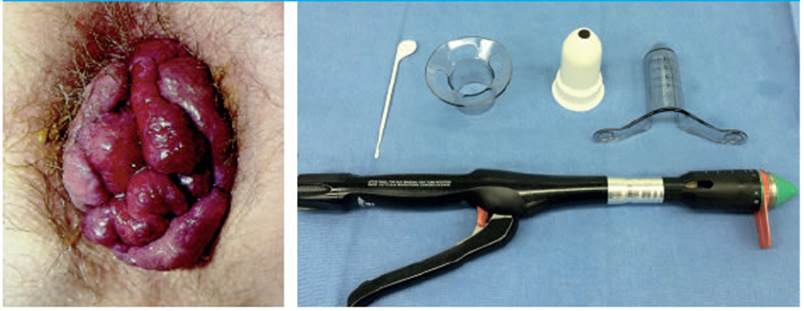
FIGURA 1 Prolapso hemorroidal circunferencial (izquierda) y dispositivo de PPH con sutura mecánica, anoscopio de PPH, rectoscopio fenestrado, aguja de crochet (derecha)
Se debe realizar una adecuada semiología de la región para determinar el grado y nivel de compromiso de la enfermedad hemorroidal, antes de solicitar que se abra la sutura mecánica. Con el paciente bajo anestesia general puede suceder que la enfermedad tenga menor gravedad o que el compromiso sea menor, en cuyo caso se podrían realizar ligaduras con puntos. El bloqueo de los nervios pudendos se realiza con duracaína 0,5 % más lidocaína 2%.
b- Colocación de rectoscopio fenestrado y fijación a la piel (Fig. 2)
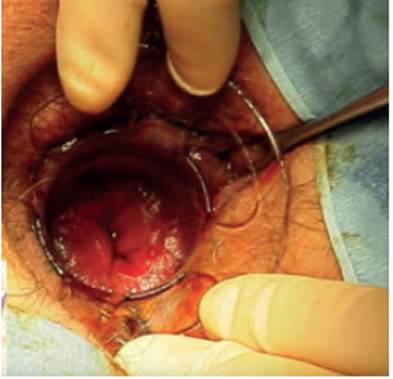
FIGURA 2 Colocación del rectoscopio fenestrado controlando que quede por encima de la línea pectínea, y fijación de este en cuatro cuadrantes con sutura de seda o Vicryl® 0
Este paso resulta fundamental para poder desarrollar correctamente el resto de la cirugía; se trata de un paso crítico para fijar el anoscopio una vez que esté por encima de la línea pectínea. Se sugiere utilizar el dilatador para ir avanzando sobre el canal anal progresivamente, y fijar el dispositivo al estar seguros de que quede fijo correctamente. Utilizamos puntos de seda gruesos para impedir que durante el procedimiento pueda desplazarse hacia fuera del canal anal.
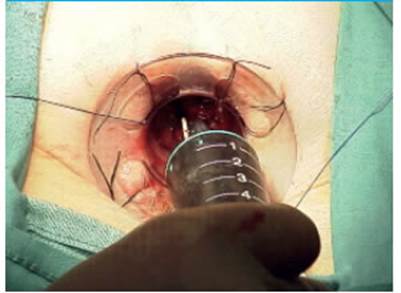
c- Confección de jareta circular (Fig. 3)
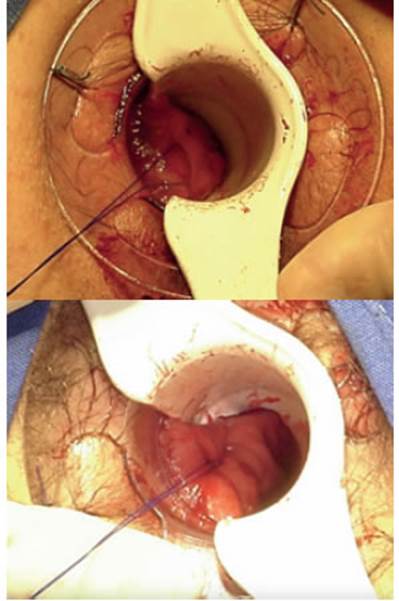
FIGURA 3 Confección de jareta circular comenzando en hora 9 con sutura de polipropileno (tipo Prolene® 2-0) a 3-4 cm por encima de la línea pectínea, de forma continua en toda la circunferencia anal
La jareta se realiza con puntos de polipropileno (tipo Prolene® 2-0). Los aspectos técnicos importantes de este paso para tener en cuenta son: realizar la jareta tomando como referencia la línea pectínea (previamente se resaltó la importancia de colocar correctamente el anoscopio por encima de esta), comenzando 2 a 3 cm hacia superior; esto previene el dolor posoperatorio (secundario a tomar parte de la línea pectínea, la cual posee receptores sensitivos, a diferencia de la mucosa rectal) y las posibles complicaciones de seccionar parte el aparato esfinteriano en caso de realizarla más distal. A su vez, confeccionar la jareta en sentido más proximal trae aparejado el riesgo de sufrir una estenosis rectal en reloj de arena, y disminuye la eficacia del procedimiento. Los puntos deben darse al mismo nivel en toda la circunferencia; esto es especialmente importante en la cara posterior, en la cual se tiende a desplazarse hacia distal.
d- Colocación de dispositivo y ajuste de la jareta (Fig. 4)
Una vez introducido el dispositivo se procede a ajustar la jareta y posteriormente al cierre de aquel, considerando que hay que realizar dicho cierre hasta alcanzar el nivel de seguridad (que se encuentra en la sutura, y es de color verde). Previamente, se debe usar la aguja de crochet para deslizar el extremo del hilo a través de un orificio en el lateral del dispositivo, como se ve en la imagen. Como opción, mientras el cirujano realiza la jareta, al llegar al lado contralateral a aquel donde la comenzó, se puede colocar un hilo, fijo con la jareta, el cual luego podrá deslizarse usando la aguja de crochet a través de un orificio que se encuentra en el lado derecho de la sutura mecánica, y, de esa manera, en el siguiente paso, obtener tracción equivalente de ambos lados. En las mujeres se debe considerar la maniobra de traccionar la vagina hacia arriba mediante un tacto digital o utilizando una pinza quirúrgica, evitando así que esta quede involucrada al cerrar el dispositivo.
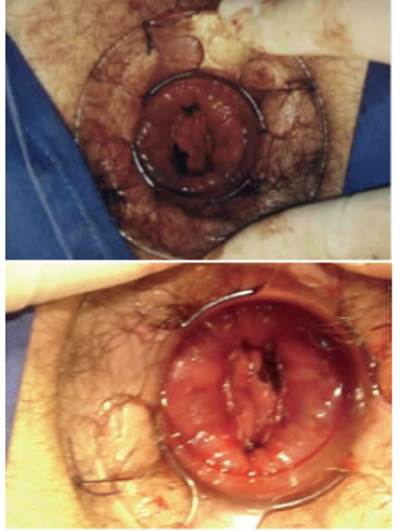
e- Disparo de la sutura
Como se puede apreciar en la figura 5, la sutura debe ser disparada ejerciendo tracción hacia caudal del hilo utilizado para realizar la jareta (luego de ser ajustada). Entonces, con una mano se dispara la sutura mientras con la otra se tracciona del hilo (en forma de gatillo). Luego se abre el dispositivo (2 vueltas son suficientes) y se retira.
f- Control de la línea de sutura y hemostasia (Fig. 5)
Antes de retirar el anoscopio, se debe revisar la línea de sutura, constatando que esta ocupe toda la circunferencia. En busca de posibles sitios de sangrado, y utilizando un anoscopio común o el propio del dispositivo, se debe proceder a revisar nuevamente los 4 cuadrantes. En caso de encontrar sitios de sangrado se procede a dar puntos de sutura reabsorbible en forma de X a dicho nivel, maniobra que habitualmente basta para controlarlo. Es de vital importancia revisar las características del tejido resecado. Este debe ser circular y tener un grosor homogéneo en toda la circunferencia.
2. Tratamiento del componente externo
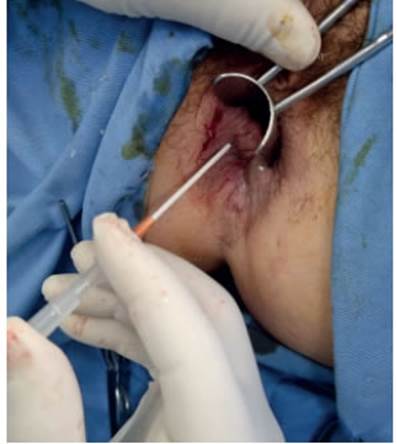
a- Identificación de hemorroides externas y cateterización de estas con un catéter de teflón (Abbocath®). (Fig. 6)
Después de identificar la hemorroide externa que debe ser tratada, la tutorización previa de esta con un catéter de teflón (Abbocath®), en vez de utilizar directamente la fibra sobre la hemorroides, tiene como finalidad prevenir las quemaduras térmicas sobre la piel, las cuales pueden causar dolor en el posoperatorio, y, por lo tanto, influir en el resultado final de la cirugía.
b- Fotocoagulación con láser de componente externo (Fig. 7).

FIGURA 7 Progresión de fibra a través del catéter de teflón (Abbocath®) y fotocoagulación con láser de la hemorroides externa.
La fibra láser conectada a un diodo, con una longitud de onda de 1470 nm a una potencia de 7 vatios en modo continuo, se pasa a través del catéter de teflón y al lumen de la hemorroide para coagular selectivamente el tejido que involucra la submucosa, hasta que el cirujano confirma que el tejido se ha encogido. Este procedimiento se repite para cada plexo externo.
Discusión
Los primeros resultados ya fueron publicados y han sido buenos en términos de morbilidad, calidad de vida posoperatoria e índice de satisfacción del paciente. De un total de 25 pacientes sometidos a esta técnica, se describió solo una complicación (4%), correspondiente a un individuo que requirió reoperación por un episodio de hemorragia a las dos semanas del alta. Aunque se realizó exploración bajo anestesia en busca de hemorragia activa en línea de grapas, sin embargo no se encontró ninguna, y fue dado de alta a las 48 horas.
El dolor fue evaluado mediante Escala Visual Analógica durante el posoperatorio inmediato, con una mediana de puntuación de 5,28 (DE: 2,25) y se manejó adecuadamente en domicilio, con analgésicos de base y medicación adicional de rescate. Después de la primera semana, la puntuación bajó a 4,08 (DE: 2,48), y, al mes del procedimiento, la mayoría de los pacientes ya no sufría dolor. Se consideraron dolor, prolapso y sangrado como síntomas para valorar en el prequirúrgico y posquirúrgico, y se obtuvieron mejoras estadísticamente significativas (P 0,001).
Se utilizó el cuestionario SF-36, con mejoras significativas en la autopercepción del paciente sobre su calidad de vida. Se preguntó por el grado de satisfacción con el procedimiento, siendo el 84% (21/25) muy satisfechos, el 8% (2/25) satisfechos, el 4% (1/25) poco satisfechos y otro 4% (1/25) insatisfechos. El 92% (23/25) de los pacientes recomendarían este procedimiento. No se detectaron recurrencias durante el seguimiento a corto plazo8.
Hasta el día de hoy, ninguno de los procedimientos quirúrgicos existentes ha podido lograr todos estos objetivos, dado que las nuevas alternativas para el prolapso interno no tratan los componentes externos cuando están presentes.
Si bien entendemos que los costos asociados a este procedimiento son mayores que los de la cirugía convencional, futuros trabajos deberán ir dirigidos a comparar dichos costos, incluyendo también en el análisis el tiempo posoperatorio hasta poder retomar actividades habituales, el cual puede ser muy prolongado después del tratamiento convencional de enfermedad hemorroidal tan avanzada3.











 texto en
texto en