El tumor sólido pseudopapilar de páncreas (TSP) ha recibido diversas denominaciones, como tumor de Frantz, en honor a su descubridora, la Dra. Virginia Frantz, en 1959. También se ha llamado tumor de Hamoudi, neoplasia papilar quística o neoplasia papilar sólida quística, en alusión a sus dos elementos histológicos más importantes: las áreas sólidas y pseudopapilares. El TSP es un raro tumor que representa el 1-3% de todas las neoplasias pancreáticas y son neoplasias de bajo grado de malignidad1. Los TSP tienen predilección por el sexo femenino, con una proporción de mujeres a hombres de 10: 1. Por lo general, se ven en mujeres en sus 20 o 30 años, pero también en la población pediátrica con una incidencia de 0,005-0,01 en 100 000 habitantes1. La localización más frecuente es la cola del páncreas (33 a 80%), seguida por la cabeza (32 a 67%), el cuerpo (14 a 27%) y el proceso uncinado (3%). La resección quirúrgica ofrece la posibilidad de una excelente supervivencia a largo plazo.2
Mujer pediátrica de 13 años que acudió a Urgencias por dolor abdominal de 5 días de evolución, localizado en hipocondrio derecho e irradiado a espalda, con náuseas y vómitos. En la exploración abdominal se apreciaba una masa en hipocondrio derecho y región periumbilical, algo dolorosa a la palpación. Los análisis de sangre y los marcadores tumorales fueron normales. La ecografía mostró una masa de heterogénea de 65 × 60 mm entre el páncreas y el retroperitoneo. La tomografía computarizada (TC), evidenció una masa de consistencia irregular, heterogénea, de 10 × 8 cm, dependiente de la cabeza del páncreas, vascularización heterogénea en fase portal y algunas lesiones quísticas en la cabeza del páncreas. La resonancia magnética (RM) confirmó los anteriores hallazgos, hipervascularización heterogénea en fase arterial y portal, y compresión externa del conducto pancreático principal. Arteria mesentérica superior (AMS), tronco celíaco (TC), arteria hepática común (AHC) y vena porta (VP), libres de tumor (Fig. 1A). Al encontrarnos frente a una lesión complicada, sin signos sugestivos de enfermedad oncológica y por tratarse de una paciente sin cobertura social se decidió desestimar el uso de la ecoendoscopia, en este caso en particular para no retrasar la resolución del cuadro. La paciente fue recibida en el hospital zonal de agudos y posteriormente derivada al sistema privado para realizar la intervención quirúrgica luego de 48 horas. Se abordó por una incisión en boca de horno. Al ingresar a la cavidad se evidenció una masa dependiente de la cabeza del páncreas, altamente vascularizada, encapsulada, con desplazamiento de la vena porta (Fig. 1B). Asimismo, un hematoma de 4 cm entre el margen inferior del cuello del páncreas y la vena porta (posible causante del dolor abdominal). Se practicó un realizó una duodenopancreatectomía cefálica, y en la fase reconstructiva se utilizó la técnica a lo Machado (doble asa). El tiempo quirúrgico fue de 240 minutos. La paciente fue extubada en quirófano. Cursó las primeras 48 horas del posoperatorio en terapia intermedia pediátrica. Se aplicó anestesia raquídea con catéter peridural con bupivacaína 0,125% y fentanilo 0,25 gamas/ kg/h con seguimiento diario por anestesiólogos en la habitación. La paciente presentó dolor 3/10. Se aplicó protocolo ERAS, con movilización temprana, inicio de dieta líquida y 20 gotas de domperidona cada 8 horas a las 12 horas del procedimiento (según protocolo aplicado a DPC en adultos). A las 48 horas se retiró la sonda vesical y se progresó a dieta blanda. Al tercer día pasó a sala general, se retiró catéter peridural y se tomó muestra de drenaje abdominal para dosaje de amilasa (negativo para fístula pancreática) por lo que se lo retiró. Por buena evolución se decidió el alta con ketorolac, esomeprazol y domperidona vía oral. Se citó a control ambulatorio en 4 días, luego cada 4 meses. Continuó el seguimiento por diabetología, actualmente euglucémica. sin síntomas de. Se solicitó dosaje de elastasa en materia fecal, cuyo resultado mayor de 300 μg/g, descartó insuficiencia pancreática exocrina.
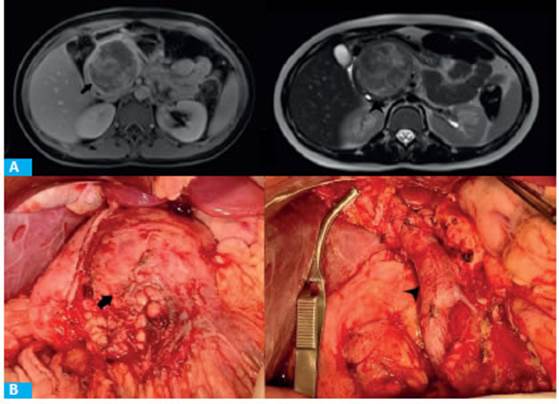
FIGURA 1 A: RM masa heterogénea con hiperintensidad en T1 fase portal (flecha negra). Hipointensidad en T2 (cabeza de fecha) B: Masa Tumoral (flecha negra). Lecho quirúrgico, exposición de vena porta (cabeza de flecha)
Examen anatomopatológico: se recibe la cabeza del páncreas de 9 × 8 × 6 cm; a este nivel se observa una lesión tumoral de bordes netos, amarronada, hemorrágica de 7 × 6 cm. El tumor presenta consistencia friable, extremadamente hemorrágico y revela neoplasia con necrosis isquémica submasiva en la que se observan estructuras vasculares y esbozo de estructuras papilares rodeadas de células de núcleos hipercromáticos y pequeños (Fig. 2).
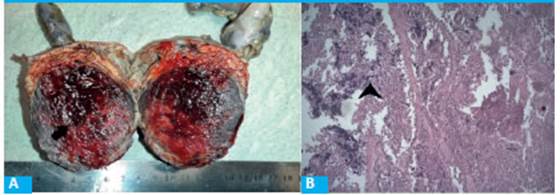
FIGURA 2 A: Transección axial del tumor bien delimitada (flecha negra). B: Necrosis submasiva. Tinción H&E (cabeza de flecha)
El TSP (SPN, según sus siglas en inglés) es una neoplasia pancreática rara que frecuentemente involucra a las adolescentes y mujeres jóvenes. El TSP se describe clásicamente como un tumor epitelial con apariencia macroscópica de características pseudopapilares y quísticas. Los pacientes suelen ser diagnosticados siguiendo episodios de dolor abdominal, o de forma incidental en imágenes2. La evaluación por imágenes de TSP se puede lograr con ultrasonido (transabdominal o endoscópico), TC o RM. El diagnóstico con tomografía computarizada muestra una masa circunscripta y heterogénea, con componente sólido y quístico con hipervascularización en fase portal y arterial; en la resonancia magnética se visualiza hiperintensidad del componente sólido en T1, que aumenta con contraste, e hiperintensidad del componente quístico en la secuencia T23. Los TSP han sido clasificados en 1996 por la Organización Mundial de la Salud como una malignidad de bajo grado. Tienen buen pronóstico, con supervivencia anual del 90% y supervivencia a 5 años del 78%.4,5 La resección quirúrgica es el tratamiento de elección. Aproximadamente el 40% de las lesiones tendrán calcificaciones, que se visualizan mejor con TC. Aunque menos del 50% presentarán componentes hemorrágicos, la detección de hemorragia puede ayudar a señalar los TSP como diagnóstico, ya que la hemorragia es incluso más rara en otros tumores pancreáticos6.
La presentación clínica de los TSP es inespecífica, por lo que el diagnóstico es muchas veces incidental durante estudios radiológicos por otras causas. Habitualmente se presentan con dolor abdominal o dorsal, distensión abdominal, náuseas y vómitos, masa abdominal palpable y pérdida de peso. Sin embargo, pueden ser asintomáticos en un 28 -80% de los casos1. El abordaje quirúrgico de los TSP puede ser abierto o la laparoscópico. La elección de la técnica depende de la localización del tumor. Habitualmente se realizan pancreatectomías distales laparoscópicas para los tumores de cuerpo y cola y pancreatoduodenectomías para los tumores de cabeza y cuello. En casos seleccionados en los que el tamaño del tumor es de alrededor de 2-3 cm es posible realizar enucleación. El pronóstico del TSP es bueno a largo plazo y se logra una excelente supervivencia alejada a 5 años o más, en más del 95% de los pacientes operados5,6.











 texto en
texto en 


