Introducción
Las infecciones profundas del cuello son una preocupación constante en los servicios de urgencias. Habitualmente no suele haber una conducta estandarizada para el manejo de estos casos y en ocasiones se hace difícil la toma de decisiones. La falta de cuidado de la salud bucal, tendencia a la automedicación, falta de educación en prevención y las variables socioeconómicas regionales, son factores habituales que favorecen el desarrollo de las complicaciones. Estos pacientes pueden presentar cuadros de extrema gravedad que ponen en riesgo su vida1. Parece increíble que en pleno siglo XXI alguien muera por la infección de una muela, pero es real. El objetivo del presente trabajo fue describir los resultados con el diagnóstico y tratamiento de las infecciones odontógenas de los espacios profundos del cuello, y establecer criterios para el diagnóstico temprano de la patología como así también pautas para su tratamiento.
Material y métodos
Se realizó un estudio de diseño retrospectivo y descriptivo a partir de los registros de una base datos, durante el periodo comprendido entre septiembre de 2006 y junio de 2022. El criterio de inclusión fue pacientes con infecciones cervicales profundas sólo de origen dentario y que, por su cuadro clínico, requirieron internación. Para ello se tuvieron en cuenta la presencia de uno o más de lo siguientes síntomas: alteración de estado general, fiebre, dolor cervical, trismo, tumefacción a nivel submandibular, disfagia o enrojecimiento de la piel del cuello. El antecedente de dolor dentario debía ser claro para incluirlos en la muestra.
Fueron excluidos aquellos que pudieron ser tratados en forma ambulatoria por presentar infecciones leves localizadas a nivel intraoral y los que presentaban infecciones cervicales de otro origen (amígdalas, faringe, perforaciones de faringe o esófago por cuerpo extraño entre otras).
Se evaluaron las variables sexo, edad, pieza dentaria afectada, gérmenes involucrados, momento de la consulta del paciente (temprana o tardía), afecciones comórbidas, automedicación, antibióticos indicados en consultas previas, tipo de tratamiento y evolución de los pacientes. Se realizó cultivo en forma aleatoria o en casos de evolución tórpida. Se analizó la utilidad de los métodos complementarios empleados y se analizaron también los factores que pudieron favorecer a que se establezca esta complicación.
Resultados
La muestra quedó conformada por 499 pacientes, de los cuales 288 (57,7%) eran hombres. El rango etario estuvo comprendido entre los 12 y 70 años con un promedio de 29 años.
En 437 casos (87,5%) el elemento dentario afectado estaba ubicado en el maxilar inferior, y en 62 casos (12,5%) en el maxilar superior. En cuanto al momento de consultar a un odontólogo o médico, 269 pacientes (53,9%) lo hicieron en forma tardía (varios días desde el inicio de los síntomas) y el resto en forma rápida o inmediata.
Se automedicaron en forma inicial 271 pacientes (54,3%), de los cuales el 50.9% lo hizo con amoxicilina. De los que tuvieron asistencia profesional, 161 (65,2%) recibió tratamiento con penicilina y derivados, sin inhibidores de la β-lactamasa, antibiótico considerado no adecuado para ese momento de la infección. Sólo 49 pacientes concurrieron o fueron derivados de centros periféricos (centros de salud) con la exodoncia realizada.
Una vez internados, en 267 pacientes (53,5%) se debió realizar algún tipo de procedimiento quirúrgico. En 248 oportunidades, se realizó el drenaje del espacio submaxilar por medio de una incisión a unos 4 cm (dos traveses de dedo) por debajo de la mandíbula y de 3 a 4 cm de extensión, debridamiento de los tejidos y se atravesó el músculo milohioideo hasta contactar la mucosa de piso de boca. (Fig. 1) En la mayoría de las oportunidades este drenaje pudo realizarse con anestesia local.
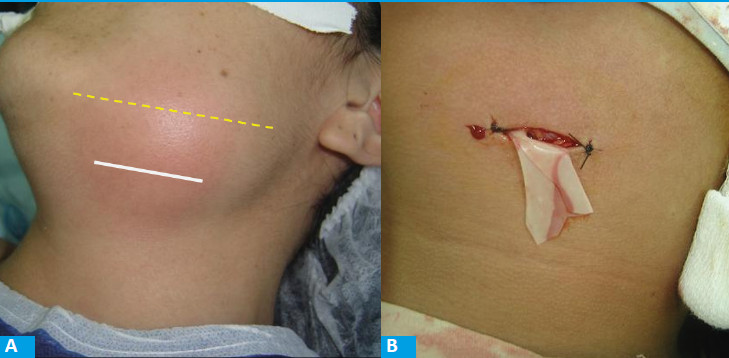
FIGURA 1 Incisión para drenaje de absceso de celda submaxilar. A: emplazamiento de incisión 4 cm por debajo de reborde mandibular. B: herida semicerrada, con lámina de látex.
El segundo procedimiento en frecuencia, empleado en 14 casos, fue la cervicotomía amplia, uni o bilateral, en las cuales se realizó drenaje de todos los espacios del cuello afectados, llegando siempre hasta el espacio prevertebral retrofaríngeo/retroesofágico y hasta el mediastino superior, siempre con anestesia general.
Por último, en los casos de mediastinitis instaladas, se realizó en conjunto con el equipo de cirugía torácica una cirugía combinada, la cual consistió en cervicotomía amplia con toracotomía o toracoscopia en el mismo tiempo quirúrgico. Este procedimiento fue efectuado en 5 casos.
En 174 oportunidades (34,9%), y una vez descartada una colección a través de la TAC, los pacientes pudieron ser tratados en forma conservadora con antibióticos y observación estricta, y lograron resolver su cuadro sin necesidad de cirugía. Por último, en 58 casos (11,6%) al sacar la pieza dentaria se logró el drenaje de pus a través del alveolo y esto fue suficiente para resolver la infección. Este tipo de drenaje intraoral sólo se realizó en casos leves y muy seleccionados.
El antibiótico utilizado en todos los casos, independientemente del tipo de conducta adoptada, fue ampicilina-sulbactam 1,5 gr cada 6 horas EV, y cuando el paciente era dado de alta continuaba con amoxicilina-clavulánico vía oral hasta completar en total un tratamiento entre 10 a 14 días. En todos los casos se realizó la exodoncia del elemento causal en forma inmediata o dentro de las primeras 12 horas.
Al evaluar las afecciones comórbidas observamos que sólo 23 pacientes presentaban alguna, ya que la mayoría de la serie está compuesta por gente relativamente joven y sana. (Tabla 1).
La evolución fue favorable en 497 pacientes (99,6 %), y dos enfermos fallecieron por mediastinitis (0,4%). Uno era un varón de 20 años sin enfermedades comórbidas.
El periodo de internación fue muy variable, y se otorgó el alta una vez que se determinaba que la secreción por la herida era mínima, que ya no requería lavados y que podía ser manejado por el paciente con curaciones planas.
Discusión
Las complicaciones a partir de la infección de una pieza dentaria pueden ser graves y aún mortales1, pasando por la etapa de infección intraoral, infección a nivel cervical y posteriormente infección mediastinal. Cada etapa es progresiva y tiene relación directa con lo precoz o tardío del diagnóstico y tratamiento correspondiente. Es crucial el diagnóstico y tratamiento temprano en el pronóstico del paciente2.
Las piezas dentarias que con mayor frecuencia originan estas infecciones son los molares inferiores, y esto tiene relación directa con la anatomía de la pieza dentaria y el tamaño de sus raíces, las cuales quedan cerca o por debajo de la línea de inserción del musculo milohioideo3,4, lo cual permite el paso de la infección al cuello con mayor facilidad.
Antes de la era antibiótica la faringitis y la amigdalitis eran la causa principal de abscesos profundos de cuello. Hoy en día la gran mayoría se originan a partir de una infección dentaria1,2,5. Los porcentajes en relación a las causas (infección de amígdalas, faringe, foco odontógeno, perforación por ingesta de cuerpo extraño, etc.) son variable en la literatura, En nuestra serie el origen dentario representó alrededor del 90% de las causas de infecciones cervicales profundas.
En cuanto a los factores favorecedores que propiciaron el desarrollo de celulitis extensas o abscesos, en la serie aquí presentada, fue posible advertir que la consulta tardía y la automedicación fueron factores propios del paciente, la falta de atención inmediata en centros de atención primaria fue un que atañe a las políticas sanitarias, y el mal uso de antibióticos, la exodoncia postergada y en algunos casos la poca importancia que se le da al cuadro inicial fueron factores del profesional que asiste.
A pesar de que se tiende a pensar que los pacientes que se complican a partir de una infección dentaria tienen alguna afección comórbida, en nuestra serie como en la mayoría, los pacientes fueron jóvenes1,6,7 y sin factores predisponentes. Si bien cuando alguna afección comórbida está presente (ej., diabetes, leucemia, etc.) el cuadro suele ser más peligroso, no debe pensarse en forma inversa al evaluar un paciente en guardia y suponer que por no tener comorbilidades es improbable que esté desarrollando un proceso infeccioso extenso.
Es de mencionar que en los sectores de nivel socioecómico-cultural más bajo el índice de presentación es más alto, según lo expresado por otros autores7,8. Esto estaría relacionado a una menor higiene de la cavidad oral y menor tendencia a la consulta profesional (por molestias o preventivo). El estado nutricional sería un factor a estudiar en este grupo, pero no ha sido investigado en ninguno de los artículos consultados.
La presentación clínica puede ser variable, según sea el momento de la consulta. Signos y síntomas como dolor en el cuello, fiebre, tumefacción en algún sector del cuello, enrojecimiento de la piel cervical, elevación de piso de boca y lengua, trismo, taquicardia, taquipnea y odinofagia/disfagia, cambios en la voz, son los que debemos buscar al examinar al paciente. No obstante, creemos que es necesario anticiparse a la presentación florida del cuadro, y que es necesario internar y estudiar a todo paciente que presente uno o más de los siguientes síntomas: dolor en el cuello, trismo, tumefacción o edema. La fiebre si bien es un dato importante puede estar oculta por la automedicación o medicación indicada previamente. En caso de estar presente como único dato junto con odontalgia, sería suficiente para un estudio por imágenes. Este es a nuestro criterio, la conducta que debe tener el médico de guardia para seleccionar a los pacientes que deben ser internados y estudiados.
Es de destacar que hay pacientes con infecciones profundas evolucionadas con cuellos que pueden no presentar datos clínicos que impresionen de gravedad, lo que hace más difícil el de diagnóstico1.
La mediastinitis es la complicación más temida, con un alto índice de mortalidad9,10,11,12,13,14,15,16.
Las fascias del cuello dividen los diferentes compartimientos a través de los cuales se disemina la infección y se puede establecer finalmente comunicación con el tórax. Cuando la infección iniciada en la boca llega al espacio retrofaríngeo/prevertebral se constituye lo que nosotros consideramos en llamar un “tobogán” que lleva rápidamente el material purulento hasta el mediastino y eso explica por qué en algunos casos el proceso de agravamiento del paciente se produce en pocos días e incluso en pocas horas.
Existen también complicaciones a distancia como la endocarditis, la meningitis, absceso cerebral, etc., que si bien son menos frecuentes son extremadamente graves1,2.
Los gérmenes causantes de la infección son Gram positivos como Streptococcus viridans, Staphylococcus epidermidis, y Staphylococcus aureus, Gram negativos como Escherichia coli, Klebsiella oxytoca, y Haemophilus influenza.
Hay presencia de microorganismos aerobios en todos los pacientes y anaerobios como Peptostreptococcusy Fusobacterium en un 50% de las muestras5.
En nuestra serie el hecho de realizar cultivos no aportó al tipo de tratamiento ni al resultado final, no obstante, creemos que es prudente realizarlo ante la posibilidad de aparición de una especie en particular que requiera un antibiótico específico.
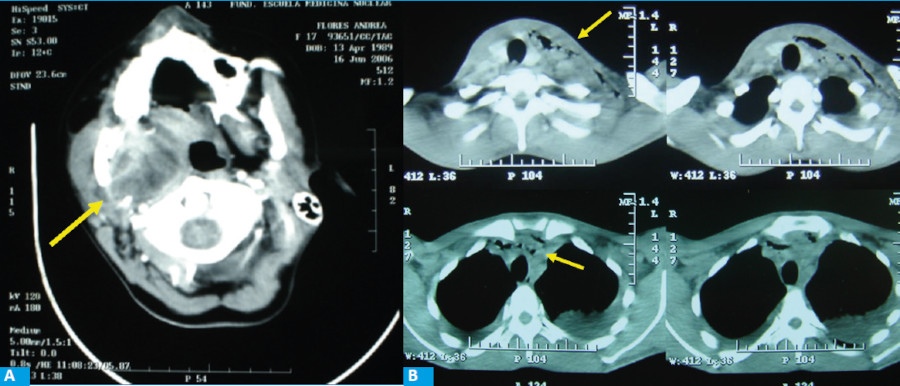
La TAC con contrate EV es el método de elección y el que mayores datos aporta1,6. No sólo indica el lugar de colección, sino que marca la extensión de la enfermedad. Por este motivo debe ser solicitada como TAC de macizo cráneo facial (o cabeza) cuello y mediastino con contraste endovenoso.
En la etapa inicial de nuestra serie, por una cuestión de costos, seleccionábamos los pacientes y algunos fueron diagnosticados correctamente con ecografía y punción sin necesidad de tomografía. No obstante, estamos de acuerdo en que, de ser factible, debe realizarse en todos los casos, lo cual es nuestra práctica hoy en día. En la Tomografía deben buscarse colecciones y también la presencia de “burbujas de aire” que corresponden a gas libre producido por gérmenes anaerobios (Fig. 2).
Una vez instalado el proceso infeccioso en el cuello, debe valorarse correctamente la extensión del drenaje necesario.
Las colecciones submaxilares requieren un drenaje profundo, que atraviese el músculo milohioideo.
Cuando la infección se ha generalizado, el drenaje del cuello debe ser amplio, con drenaje de todos los compartimentos y abundante lavado.
Nosotros utilizamos la cervicotomía transversa más allá del borde anterior del esternocleidomastoideo (uni o bilateral) y realizamos flap superior hasta la proximidad del mentón, y flap inferior hasta el hueco supraesternal; luego se exploran todos los compartimientos que determinan las fascias cervicales, sin omitir el retrofaríngeo y la vaina carotídea.
El drenaje percutáneo ha sido propuesto por algunos autores. Otros, entre los que nos incluimos, creemos que puede ser útil en colecciones pequeñas y en paciente sin evidencia de complicación mayor6. Es nuestra preferencia claramente el drenaje abierto y no hemos utilizado drenajes percutáneos.
Hay acuerdo en la literatura respecto a que el tratamiento de la pieza dentaria afectada (en la mayoría de los casos exodoncia) debe ser realizado lo antes posible1,5. Esto constituye junto con el antibiótico y el drenaje del absceso (cuando corresponde), uno de los tres pilares del tratamiento. En notoria la mejoría del paciente al realizar la exodoncia. Es importante aclarar que se puede y se debe realizar la exodoncia ante una infección ya instalada (realizar profilaxis según protocolo de infectología), que la anestesia local sí hace efecto en el tejido inflamado, aunque sea más lento lograrlo, y que el trismo no es una contraindicación de exodoncia, ya que al colocar la anestesia troncular el trismo cede en forma parcial pero lo suficiente para posibilitar la operatoria intraoral.
En nuestra serie todas las exodoncias se realizaron dentro de las 24 horas, y en la mayoría dentro de las 12 horas.
Es muy importante seleccionar adecuadamente el tipo de anestesia a utilizar. En la mayoría de los casos se pueden realizar drenajes bajo anestesia local ya que la colección más frecuente se ubica en la celda submaxilar, y este espacio es pasible de este proceder. Hay coincidencia en esto con otros grupos que reportan un 70% de procedimientos bajo anestesia local y 30% con general1. El problema surge si tenemos que realizar anestesia general. En este caso el trismo y la alteración anatómica regional por la inflamación es un tema de suma importancia que se debe tener en cuenta para poder asegurar la vía aérea. Debe haber una comunicación fluida con el anestesista previo al procedimiento. Consideramos de gran importancia contar con video laringoscopio o fibrobroncoscopio. La traqueostomía es un punto de discusión entre diferentes autores9,10. Nosotros la utilizamos como último recurso ya que creemos que es agregar otra potencial complicación al realizarla sobre un tejido infectado. En caso de decidir una traqueostomía consideramos importante que esta sea realizada al iniciar el procedimiento y bajo anestesia local. No es prudente intentar intubar al paciente, inflamar aún más los tejidos de hipofaringe-laringe y luego de esto proponer la traqueotomía bajo situación de emergencia.
En nuestra serie la mayoría de los pacientes pudieron ser intubados (intubación orotraquealasistida). Un paciente fue sometido a traqueotomía vigil, y en otro se decidió la traqueotomía al finalizar el procedimiento por sugerencia del anestesista que consideró riesgosa la extubación. Cabe aclarar que también se puede considerar enviar intubado el paciente a terapia intensiva luego de la cirugía para que sea extubado en las siguientes 24 a 48 horas cuando los parámetros de vía aérea indiquen que es segura la extubación.
En conclusión, las infecciones cervicales profundas deben ser tratadas correctamente en forma precoz y no ser subestimada. En concordancia con la literatura2, vemos que la dilación en el tiempo es una de los elementos más perjudiciales que pone en riesgo la vida del enfermo. Debemos trabajar en campañas de educación poblacional y en la instrucción de los médicos/odontólogos de centros de atención primaria como así también aquellos que hacen guardia en centros de mayor complejidad.
Por último, debemos mencionar que el tratamiento de una infección cervical de causa dentaria se basa en tres pilares a ejecutar en forma simultánea: antibiótico, drenaje quirúrgico si corresponde, y exodoncia de la pieza que originó el proceso.











 texto en
texto en