PUNTOS CLAVE
• El envejecimiento poblacional lleva a un aumento del número de personas con en fermedades crónicas no trasmisibles, mu chos con enfermedades coexistentes.
• La pluripatología (concepto clínico que agrupa enfermedades interrelacionadas entre sí, que evolucionan con un deterioro progresivo que conducen a una pérdida de la autonomía) genera importantes reper cusiones personales, profesionales, econó micas y sociales, y un mayor consumo de recursos asistenciales.
• Nuestro estudio evidenció una prevalencia de pacientes pluripatológicos del 32%, con un 67% de polifarmacia, mayor dependen cia funcional y un riesgo relativo de morir de 2.8 respecto del resto de los internados.
• Los resultados obtenidos muestran la ne cesidad de implementar nuevas estrategias en la atención de estos pacientes, tendien tes a disminuir complicaciones, evitar reinternaciones y mejorar su calidad de vida.
Los avances en la atención médica y las nue vas tecnologías han aumentado la esperanza de vida y el envejecimiento de la población, lo que ha llevado a un aumento de las enfermedades crónicas no transmisibles (ECNT), con muchas personas sufriendo varias enfermedades cróni cas simultáneamente1-3.
La presencia de dos o más ECNT en una per sona ha generado una polisemia terminológica traducida en varios conceptos y clasificaciones: “comorbilidad”, “multimorbilidad”, “polimorbili dad”, “polipatología”, “pluripatología”, “multipa tología” y “multicondición” son utilizados en el contexto de múltiples enfermedades concurren tes, aunque sin significado equivalente4-6. Por ello en este trabajo se ha privilegiado referirnos a la categoría pluripatología, que indica la presencia de dos o más de estas enfermedades crónicas interrelacionadas, que evolucionan con un deterio ro progresivo y pérdida de la autonomía con múl tiples riesgos secundarios. Predomina en ellos el concepto de comorbilidad clínica, dependencia y discapacidad7,8. Los pacientes son identificados como pluripatológicos (PP) cuando presentan dos o más de las enfermedades crónicas enmarcadas en 8 categorías disponibles (Fig. 1), lo que es co mún en personas con ECNT5,7,9.
A menudo, el sistema sanitario no puede curar estas enfermedades. La complejidad en el manejo de estas enfermedades, la dificultad para acceder a interconsultas y medios diagnós ticos, y la falta de coordinación entre profesio nales, hacen que el seguimiento sea difícil, que sea frecuente la reinternación precoz y que exis ta un mayor riesgo de mortalidad. Esto afecta al paciente, a su entorno personal, profesional, económico y social, y genera un mayor consu mo de recursos asistenciales (sobreutilización de servicios y polifarmacia). A mayor número de ECNT presentes, mayor la frecuencia de po lifarmacia y de errores médicos, principalmente cuando el paciente es atendido por diferentes profesionales o especialistas5,7-11.
La prevalencia de PP aumenta con la edad y en peores condiciones socioeconómicas. En aten ción primaria, hasta el 40% de los PP presentan tres o más enfermedades crónicas y el 94% está polimedicado, mientras que en los servicios de Clínica Médica, la prevalencia varía entre el 30% y el 60%, con altos números de consultas de guar dia, reingresos e internaciones prolongadas5,9,12. El estudio PROFUND reveló que el perfil del paciente pluripatológico hospitalizado es, en gene ral, una persona de 78 años con un promedio de 2.4 enfermedades de las categorías clínicas de la clasificación andaluza, siendo las cardiovascula res, respiratorias, neurológicas y renales las más frecuentes. Además, son pacientes polimedica dos (media 8 fármacos), con mayor dependencia funcional tanto al alta hospitalaria como al año, y con una mayor tasa de mortalidad respecto a los no pluripatológicos7,13-15.
En general, la información disponible está ba sada en poblaciones europeas o norteamerica nas, y no hay con datos locales que reflejen las características de PP en el ámbito público. En el Hospital de Agudos Enrique Tornú (Ciudad Autó noma de Buenos Aires) más del 50% de los inter nados en la sala general son mayores de 65 años, muchos de ellos con enfermedades coexistentes, lo que aumenta su fragilidad y vulnerabilidad. Es fundamental identificar las características de esta población para implementar mejoras en su abordaje, disminuir las complicaciones y opti mizar los recursos, para evitar hospitalizaciones y mantener su independencia en el hogar.
El objetivo principal de este estudio es de terminar la prevalencia de pluripatología y po lifarmacia en los pacientes que se internan en la sala de clínica médica de un hospital público de la Ciudad de Buenos Aires. Como objetivos secundarios se propone describir las caracterís ticas sociodemográficas de estos pacientes y su funcionalidad, así como establecer su evolución y si presentan reinternaciones precoces.
Materiales y métodos
Se realizó un estudio observacional, prospectivo, lon gitudinal, descriptivo y analítico. Para ello se recabaron datos de todos los pacientes ingresados en el servicio de clínica médica del Hospital General de Agudos Dr. E. Tornú (dependiente del Gobierno de la Ciudad de Buenos Aires) entre mayo y septiembre de 2019, mediante un muestreo consecutivo y con un cuestionario ad hoc. No se establecieron criterios de exclusión. Se utilizó un cuestio nario que evaluó las siguientes variables: edad, sexo, ca tegorías de pluripatología, polifarmacia, N° de fármacos que consumía al ingreso, N° de fármacos que consume al alta, Nº de internaciones en el último año, N° de consultas en el último mes, reingreso, reingreso precoz, reingreso por causa relacionada con internación previa, días de in ternación, destino al egreso, nº de médicos que lo atiende, médico de cabecera, funcionalidad, pronóstico al ingreso, antecedentes patológicos. Los datos fueron obtenidos de la historia clínica de ingreso al servicio al momento de la externación, los cuales fueron cargados mediante un formulario Google Forms en línea. Los pacientes fueron seguidos durante 6 meses luego de su externación para evaluar reingresos. Para la valoración del grado de disca pacidad se utilizó el índice de Barthel16; para la evalua ción pronóstica se utilizaron los índices de Charlson17 y PROFUND14. Se realizaron análisis uni y bivariados. Para evaluar diferencias entre grupos se calcularon para las variables categóricas el test de Chi2 de Pearson (con >5 observaciones en 80% de las categorías), la prueba exacta de Fisher (con <5 observaciones en alguna de las catego rías), y la prueba Z de igualdad de proporciones. En las variables numéricas se utilizó la prueba de la mediana de Mood (con variables no normales) y el test T de Student (variables normales con varianzas semejantes). Para va riables ordinales (Barthel, Charlson y PROFUND) se utilizó la prueba U de Mann-Whitney. La normalidad de la distri bución de las variables se evaluó mediante la prueba de Kolmogorov-Smirnov (más de 50 observaciones). Se utili zó un nivel de significancia del 5%. Se utilizó el riesgo re lativo (RR) para analizar asociación entre PP y la mortali dad; y la razón de prevalencias (RP) para la relación entre discapacidad (índice de Barthel) y PP. En ambos casos se calcularon los intervalos de confianza al 95%. Se utiliza ron los programas MS Excel® y Stata/SE 12.0. Se resguardó el secreto estadístico mediante el tratamiento anónimo de los registros. Los datos de los pacientes se analizaron sin identificación nominal ni de documento de identidad. Esta investigación fue avalada por el Comité de Ética en Investigación del Hospital Tornú.
Resultados
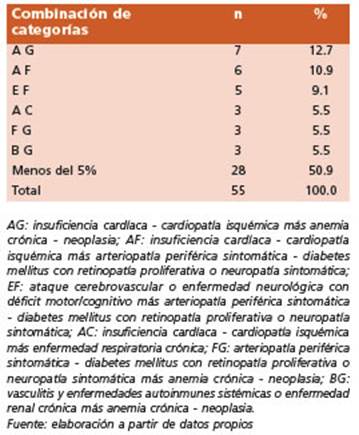
Durante el periodo de estudio se registraron 170 pacientes internados de los cuales 99 (58.2%) fueron varones. Las Tablas 1 y 2 sintetizan los hallazgos de esta investigación. La mediana de edad fue de 70.5 años (Intervalo Intercuartil [II] 47-83), mayor en mujeres que en varones (79 vs. 66 años respectivamente) en forma estadística mente significativa (p = 0.002). Se observó una mediana de 11 días de internación (II 7-18), sin diferencias significativas entre sexos. Se identi ficaron 64 pacientes (37.7%) con criterio de poli farmacia; tanto al ingreso como al egreso, el 50% de ellos tenía indicado una mediana de 7 fárma cos. Noventa y tres pacientes (54.7%) señalaron tener un médico de cabecera, y 46 (27%) que fue ron atendidos por 2 o más médicos. El 35.9% refi rió haber tenido entre 1 y 5 internaciones duran te el último año (sin contar la actual); y el 41.2% indicó haber realizado entre 1 y 3 consultas en el último mes. El 10% (17 casos) fue reingresado, de los cuales en 16 ocasiones se trató de una rein ternación precoz (menos de 1 mes del alta) y en 15 fue debido a un motivo relacionado con la in ternación previa. El 32.9% (56 internados) refirie ron 3 o más enfermedades preexistentes (Tabla 1). Los antecedentes más frecuentes fueron hipertensión arterial (HTA), diabetes mellitus (DM) y anemia: 48.8%, 27.1% y 24.1%, respectivamente (Tabla 3). Se reconocieron 55 pacientes con crite rios de pluripatología (32.4%). No hubo diferen cias en cuanto a la proporción de sexos (Tabla 1), pero sí respecto a la edad: los PP fueron más añosos en forma estadísticamente significativa que los no pluripatológicos (PnoPP) (mediana 80 vs. 65 años, respectivamente) (Tabla 2). En los PP la mediana de internación fue de 13 días (8-23), sin diferencias significativas con PnoPP; en cambio, la proporción de polifarmacia de los PP (67.3%) fue significativamente mayor (23.5% para los PnoPP). En ambos grupos, tanto al ingre so como al egreso, el 50% de ellos tenía indicado una mediana de 7 fármacos. En el grupo de PP la presencia de un médico de cabecera fue mayor (70.9%) que en el resto de los internados, y en el 76.4% de los casos eran atendidos por uno o más médicos (diferencias estadísticamente sig nificativas) (Tabla 1). No hubo diferencias signifi cativas al comparar las internaciones durante el último año, las consultas en el último mes ni en los reingresos. Alrededor del 33% de los pacien tes pluripatológicos refirieron ser atendidos por dos o más médicos. Se encontraron diferencias significativas en la forma de egreso de los PP, con un porcentaje mayor de óbitos respecto de los PnoPP (22% vs. 8%) con un riesgo relativo de mo rir igual a 2.8 (IC95% 1.3-6.1), mientras que las altas fueron más frecuentes en este último gru po (Tabla 1). El 81.8% de los PP mostraron 3 o más enfermedades, en contraste con el 9.6% de los PnoPP. Se encontró asociación entre los valores del índice de Barthel y la presencia de pluripa tología. La dependencia fue más frecuente entre los PP (test exacto de Fisher, valor de p = 0.001) (Fig. 1). La razón de prevalencia (RP) de padecer dependencia grave / total (Barthel ≤ 35 puntos) entre los PP en relación con el resto de los in ternados fue de 2.2 (IC95% 1.3-3.9). Con respecto al pronóstico, también se observó asociación en tre los valores de los índices de Charlson y PRO FUND con la presencia de pluripatología: los va lores más altos fueron más frecuentes entre los PP (test exacto de Fisher, valor de p<0.0001 para ambas asociaciones). Esto indicó un pronóstico mayor de mortalidad dentro del año entre los PP (Fig. 2), calculándose para este grupo un RR de 2.7 (IC95% 1.8-4.1) para una mortalidad > 50% al año (Charlson >= a 3 puntos) y un RR de 3.0 (IC95% 1.6-5.6) para una mortalidad entre 61.3% - 68% al año (PROFUND >= a 11 puntos). Las cate gorías de pluripatología predominantes fueron la A (cardiopatía isquémica - insuficiencia car díaca) con 23.4%, la F (DM con neuropatía - arte riopatía periférica) con 21% y la G (enfermedad neoplásica - anemia) con 17%. En Tabla 4 se observan sus combinaciones más frecuentes: AG (12,7%), AF (10,9%) y EF (9,1%). Entre los PP in ternados el 80% presentó HTA como anteceden te, y la mitad DM. En solo tres diagnósticos no hubo diferencias significativas en la frecuencia de estas comorbilidades entre PP y el resto de los internados (FA, enfermedad oncológica activa y depresión) (Tabla 3).
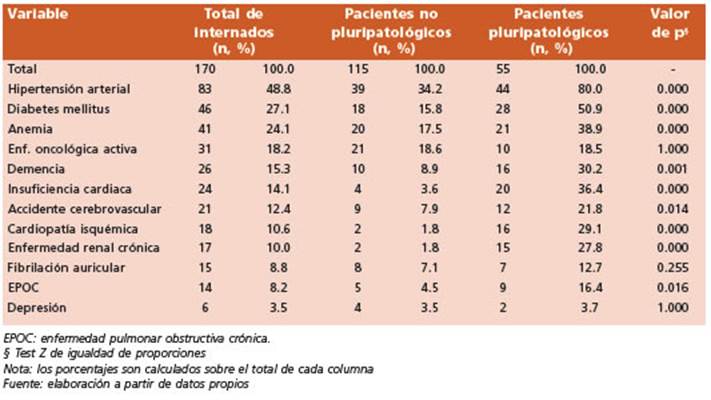
Tabla 2 Comparación de las variables clínico-asistenciales numéricas entre pacientes pluripatológicos y no pluripatológicos

Figura 2 Comparación de los resultados de los índices de Barthel, Charlson y PROFUND en pacientes con y sin pluripatología
Discusión
Esta investigación evidencia la alta frecuencia de pacientes que cumplen con criterios de plu ripatología en una sala de internación de clínica médica: se encontró que casi uno de cada tres que se internan en el servicio de Clínica Médica del Hospital Tornú fueron clasificados como PP (prevalencia del 32.4%), la cual coincide con lo documentado en reportes internacionales (valo res entre 20-40%)8,18,19. Así, es importante seña lar que a partir de la utilización de estos criterios se logró identificar a un grupo de pacientes con alta fragilidad clínica, vulnerables, que requirie ron de mayor atención y cantidad de fármacos, presentaron mayor deterioro funcional y depen dencia, y tuvieron mayor mortalidad y peor pro nóstico, tal lo observado en otras investigacio nes10,20.
En cuanto a las características sociodemográfi cas de los PP se observó una edad más avanzada que en el resto de los internados (78.2% son ma yores de 65 años) y no se evidenciaron diferen cias en cuanto al sexo, lo cual es semejante a lo publicado en varios trabajos internacionales8,18,21.
El número de médicos que atienden al pacien te y la característica de contar con un médico de cabecera estuvieron relacionados con la pluri patología, aunque paradójicamente también se halló un 23.6% de PP que refirieron no tener se guimiento por ningún médico. Esto muestra una amplia heterogeneidad en cuanto a la atención de estos pacientes, con grupos atendidos por va rios médicos a la vez y otros sin control o segui miento.
En este estudio el 81.8% de los pacientes plu ripatológicos presentó tres o más enfermedades crónicas concomitantes (9.6% en el resto de los pacientes) siendo HTA, DM, anemia, demencia e insuficiencia cardíaca, las más frecuentes. Se gún trabajos españoles, la frecuencia de condi ciones crónicas concomitantes aumenta con la edad; las más frecuentes son insuficiencia car díaca, cardiopatía isquémica, enfermedad renal crónica, hipertensión arterial, depresión, fibrila ción auricular, neoplasia, EPOC, DM y deterioro cognitivo1,7.
Al igual que en otras investigaciones, la ca tegoría A (insuficiencia cardíaca - cardiopatía isquémica) fue la predominante. Es importante recalcar que en este trabajo se observó también alta frecuencia de las categorías F (arteriopatía periférica sintomática - diabetes mellitus con retinopatía proliferativa o neuropatía sintomáti ca) y B (Vasculitis y enfermedades autoinmunes sistémicas - enfermedad renal crónica), en con traste con los reportes internacionales donde se evidencia mayor frecuencia de categorías E (ACV - enfermedad neurológica con déficit motor o con deterioro cognitivo permanente) y C (enfer medad respiratoria crónica)7,8,22. La asociación más frecuente se dio entre las categorías AG (in suficiencia cardíaca - cardiopatía isquémica más anemia crónica - neoplasia) y AF (insuficiencia cardíaca - cardiopatía isquémica más arteriopa tía periférica sintomática - diabetes mellitus con retinopatía proliferativa o neuropatía sintomáti ca). En la literatura internacional se informa que el 64% de los pacientes pluripatológicos cumple solo con dos categorías, el 27.5% con tres y el resto con tres o más8,22; las frecuencias halladas en este trabajo fueron algo diferentes (78%, 18% y 4%, respectivamente).
La polifarmacia se asocia con menor super vivencia y expone a los pacientes a más efectos adversos, como pérdida de peso, caídas, deterio ro funcional-cognitivo y hospitalizaciones19. En el presente trabajo poco más de dos tercios de los PP recibía cinco o más fármacos al momento de la internación, con un promedio de casi siete medicamentos indicados. La literatura interna cional reporta una media de 6 prescripciones al ingreso; los fármacos más frecuentemente in dicados son antiagregantes, IECAS, diuréticos y betabloqueantes7.
Se observó una asociación significativa en tre la discapacidad y la pluripatología. En esta investigación se encontró que 47% de estos pa cientes presentan discapacidad con dependen cia moderada, grave o total (índice de Barthel < 60). Si bien no fue medido en este trabajo, está descripto que el deterioro aumenta en estos pa cientes, con descenso de los valores del índice de Barthel de 11 puntos en promedio a los 12 meses de seguimiento7,8.
La mortalidad en PP durante la internación fue del 21.8%, cifras coincidentes con otros es tudios7,8,21. El pronóstico al ingreso y la mortali dad al año también fueron marcadamente más elevados en forma significativa en el grupo de PP, evaluados mediante el índice de Charlson y el score PROFUND, lo que indica una probabili dad elevada de mortalidad en el corto y media no plazo7,21,23, y con un riesgo casi 3 veces mayor que los pacientes no pluripatológicos.
La principal limitación de este estudio se ha lla en que la muestra analizada proviene de un único centro asistencial. En estudios futuros esa falencia podrá ser salvada con la realización de investigaciones multicéntricas.
El ingreso frecuente de pacientes con criterios de pluripatología se presenta ya como una reali dad cotidiana en los servicios de internación. El tratamiento de estas personas exige profundos conocimientos de las interacciones farmacoló gicas y cuidados extremos en el manejo de las multimorbilidades. Este estudio revela la im portancia creciente de la consideración de esta clase de pacientes en las salas de internación, debido a sus características fisiopatológicas, la necesidad de continuidad terapéutica y de cui dados transicionales, y, por tanto, a la compleji dad de su tratamiento y a su frecuencia cada vez mayor, e impone la necesidad de pensar e im plementar nuevas estrategias, formas de abor daje e intervenciones en los pacientes pluripa tológicos, involucrando más actores y creando acuerdos y compromisos tendientes a disminuir las complicaciones, evitar reinternaciones y, por sobre todas las cosas, mejorar la calidad de vida de nuestros pacientes.