Caso clínico
Presentamos un paciente varón de 77 años, exfumador de 60 paquetes/año y enfermedad pulmonar obstructiva crónica, con antecedentes de gastrectomía parcial Billroth I por úlcera péptica, ictus lacunar izquierdo en ganglios basales de origen aterotrombótico y trombocitemia esencial.
Hace 20 años, consultó por persistencia de tos y dolor pleurítico en hemitórax derecho siendo diagnosticado de carcinoma epidermoide pulmonar con extensión a carina principal irresecable al diagnóstico, estadificado como T4 N0 M0 (estadio III A). Recibió quimioterapia neoadyuvante con Cisplatino-Vinorelbina y tras observarse mejoría radiológica y ausencia de infiltración de la carina en la fibrobroncoscopia se efectuó una neumonectomía derecha.
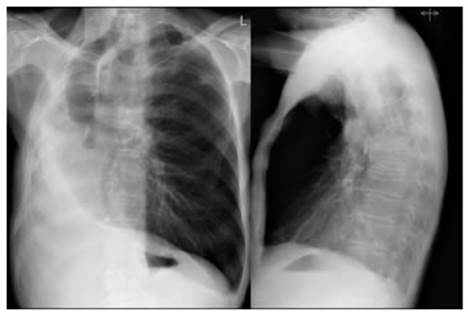
Como control radiológico, se solicitó una radiografía de tórax en proyección anterior y postero-anterior (Fig. 1) y posteriormente, una tomografía computarizada (TC) de tórax (Fig. 2 A y B) que mostró cambios de la postneumonectomía derecha con un importante desplazamiento mediastínico ipsilateral, hiperinsuflación pulmonar izquierda compensatoria y dilatación traqueal.
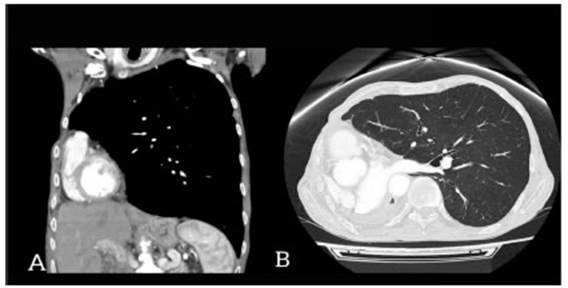
Figura 2 A: TC coronal de tórax y abdomen superior. Cambios de postneumonectomía derecha con importante desplazamiento mediastínico ipsilateral (corazón en hemitórax derecho) y gran dilatación traqueal. B: TC de tórax en ventana de parénquima pulmonar: Gran desplazamiento mediastínico ipsilateral e hiperinsuflación pulmonar izquierda compensatoria.
Posteriormente, se realizaron unas pruebas funcionales respiratorias con VEF1/FVC: 71% VEF1: 75% FVC: 78% TLC: 78%; patrón ventilatorio restrictivo leve con DLCO conservada (118%). También, para conocer el intercambio gaseoso del paciente se solicitó una gasometría arterial con los siguientes parámetros: PH: 7,42 PCO2: 37 mmHg PO2: 90 mmHg Bicarbonato: 26 mEq/litro.
A pesar del antecedente quirúrgico de neumonectomía derecha, presentaba una saturación de oxígeno del 98% en basal, con una auscultación pulmonar normal y unas sorprendentes pruebas funcionales respiratorias.
Discusión
La neumonectomía, o extirpación quirúrgica de todo un pulmón, se realiza con mayor frecuencia para el tratamiento del carcinoma broncogénico.
En el postoperatorio de una neumonectomía se desencadena un proceso de adaptación, compuesto por un importante número de cambios anatómicos y fisiológicos. La hiperinsuflación pulmonar, los cam bios cardiovasculares, el desplazamiento del mediastino, la elevación diafragmática, son ejemplos de fenómenos adaptativos como en el caso de nuestro paciente1.
Inmediatamente, después de una neumonectomía, el aire llena el espacio previamente ocupado por el pulmón (es decir, el espacio posneumonectomía [PPS]). Con el tiempo, una serie de cambios producen una disminución en el tamaño del PPS, incluida la elevación del hemidiafragma, la hiperinsuflación del pulmón restante y el desplazamiento del mediastino hacia el PPS.
En la radiografía de tórax, la opacificación completa del hemitórax después de la neumonectomía toma un promedio de aproximadamente cuatro meses, con un rango de tres semanas a siete meses2.
La ubicación de los órganos vitales (incluidos el corazón y los grandes vasos, el hígado y el bazo) cambia significativamente después de la neumonectomía como consecuencia del desplazamiento del mediastino y la elevación del hemidiafragma3. Después de la neumonectomía izquierda, el corazón rota en sentido antihorario hacia el espacio pleural izquierdo vacante. En cambio, tras una neumonectomía derecha, como en nuestro caso, el corazón se desplaza hacia el espacio pleural derecho vacante.
Con respecto a la función pulmonar tras una neumonectomía, el volumen espiratorio forzado en un segundo (FEV1) y la capacidad vital forzada (FVC) suelen disminuir en menos del 50 por ciento, al igual que la capacidad de difusión. Además, la saturación arterial de oxígeno, la PaO2 y la PCO2 en reposo no cambian en aquellos pacientes con poca o ninguna enfermedad en el pulmón restante.
A pesar de la neumonectomía realizada al paciente, llama la atención la asombrosa capacidad de adaptación anatómica y fisiológica del cuerpo humano, presentando unas pruebas funcionales respira torias y una saturación de oxígeno prácticamente en el rango de la normalidad. Cabe destacar, que el paciente no recibió quimioterapia ni radioterapia postoperatoria.
Por último, reflejar que, durante el proceso del postoperatorio de una neumonectomía, que puede durar meses e incluso años, pueden aparecer diversas complicaciones o efectos indeseables, como el síndrome posneumonectomía4.
El síndrome posneumonectomía se genera por un desplazamiento exagerado del mediastino, que ocasiona compresión de la vía aérea entre las estructuras adyacentes5,6. Se caracteriza por el desarrollo de disnea progresiva, tos, estridor inspiratorio y neumonía recurrente en pacientes al menos seis meses después de la cirugía. El tratamiento consiste en el reposicionamiento quirúrgico del mediastino y el llenado del espacio PPS con un material no absorbible.