INTRODUCCIÓN
La amenaza global de la tuberculosis drogorresis tente (TB-DR) ha promovido la investigación de nuevos esquemas terapéuticos, nuevos fármacos y fármacos repropuestos1 (no comercializados originalmente para TB, como fluoroquinolonas, linezolid y clofazimina) junto con las drogas tra dicionalmente llamadas de segunda línea con el objetivo de mejorar la eficacia del tratamiento de estas formas de la enfermedad.
El objetivo de esta revisión es analizar brevemen te los esquemas actuales de tratamiento según nor mas internacionales y describir las dosis en adultos y niños, mecanismos de acción, reacciones adversas y uso en insuficiencia renal, hepática, embarazo y meningitis tuberculosa de los fármacos disponibles para tratar la TB drogorresistente. Una revisión amplia de la TB-DR puede encontrarse en2.
Existen diferentes categorías de TB-DR, que de finimos a continuación3-5. TB monorresistente es la provocada por cepas de Mycobacterium tuberculosis (Mtb) resistente a una sola droga, son las de mayor preocupación la monorresistencia a isoniacida (rH) y a rifampicina (rR); TB multidrogorresistente (TB-MDR) es aquella en que se observa resistencia como mínimo a isoniacida (H) y rifampicina (R); la TB preextensamente resistente (TB pre-XDR) agrega a la MDR la resistencia a por lo menos una de las fluoroquinolonas antituberculosis (levofloxacina o moxifloxacina); por último, la TB extensamente resistente (TB-XDR) adiciona a la pre-XDR la resis tencia como mínimo a bedaquilina o linezolid (grupo A de la Organización Mundial de la Salud, OMS).
En 2018, OMS publica una nueva clasificación de las drogas a utilizar en TB-DR, actualizada en 20206 (Tabla 1) y basada en el metaanálisis de datos de pacientes individuales con TB-MDR publicado por Ahmad y cols.7
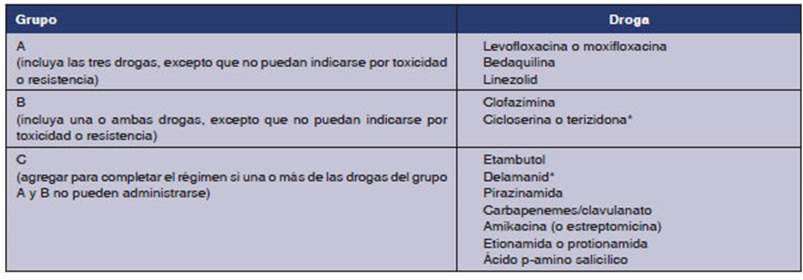
Tabla 1 Clasificación OMS de drogas para el tratamiento de la TB-MDR y su inclusión en un régimen de tratamiento
Esquemas de tratamiento de la TB resistente a isoniacida, rifampicina y multidrogorresistente
El tratamiento recomendado por las guías inter nacionales de la TB-rH es un esquema de 6 meses con cuatro drogas, sin fase inicial: levofloxacina, pi razinamida, rifampicina y etambutol. La duración del tratamiento está determinada por la necesidad de completar 6 meses de levofloxacina6,8.
La TB-rR es una categoría que surgió a partir del advenimiento del método molecular rápido de diagnóstico denominado Xpert Mtb RIF, que detecta en el Mtb, con una especificidad cercana al 100%, la presencia de las cinco mutaciones más frecuentes del gen RpoB que explican la resistencia a R.9 Cómo aproximadamente un 80% de las cepas rR presentan resistencia adicional a H10 y, además, se ha perdido una droga central en el tratamiento de la TB, se recomienda tratar la TB-RR como MDR6,8.
La TB-MDR, de acuerdo a las nuevas recomen daciones puede tratarse con un esquema 100% oral que incluya las tres drogas del grupo A de OMS (bedaquilina, linezolid, fluoroquinolona), junto con una o dos del grupo B (cicloserina o clofazimina). La bedaquilina se administra los primeros 6 meses (véase Tabla 2) y las otras tres o cuatro drogas durante todo el tratamiento, que dura en total 18 meses (puede acortarse en formas mínimas). Las drogas del grupo C quedarían como reemplazo de las de los grupos A y B en caso de no poder utilizarlas por reacciones adversas o resistencia6,8.
Drogas alternativas a isoniacida y rifampicina a utilizar en el tratamiento de la TB-drogorresistente
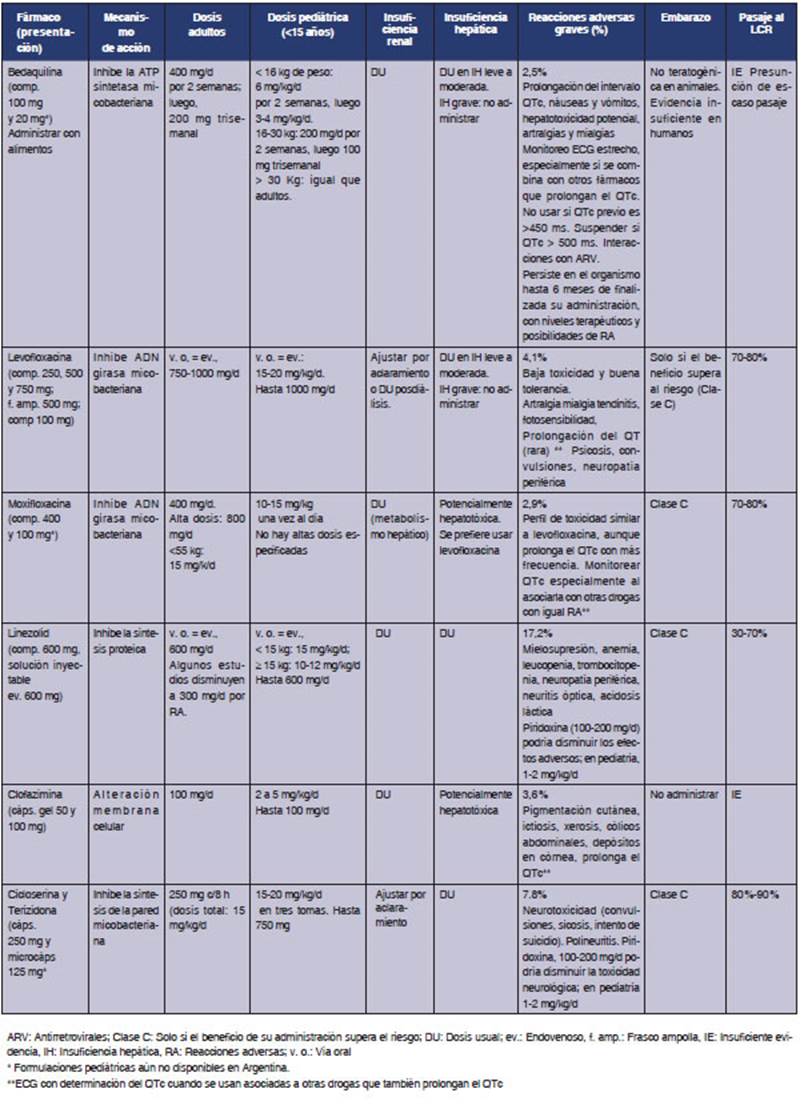
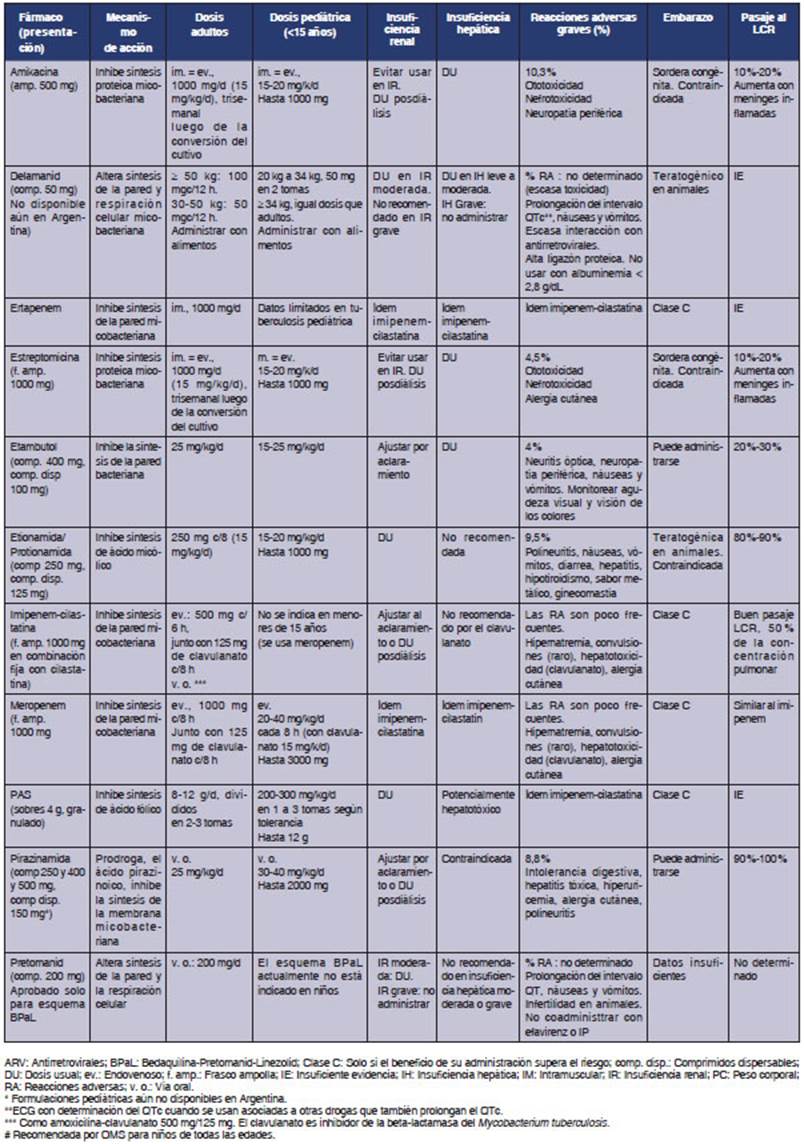
En las Tablas 2 y 3, describimos cada fármaco, su mecanismo de acción, dosificación en adultos y niños, reacciones adversas más frecuentes, su uso en insuficiencia renal y hepática, embarazo y el pasaje al LCR, elemento fundamental en el tratamiento de la meningits TB.
Tratamiento de la TB-XDR11-13
Como vimos en su definición, implica la resistencia como mínimo a H, R, una fluoroquinolona (levo o moxifloxacina) y bedaquilina o linezolid. A partir de esa base mínima de la definición (que ya crea una situación complicada, pero deja opciones tera péuticas) la resistencia puede extenderse a prác ticamente todos los fármacos anti-TB. Además, el antibiograma en pacientes multitratados no corre laciona tan bien con la clínica como en la TB-MDR y es más frecuente encontrar discordancias entre los métodos fenotípicos y genotípicos. Por lo tanto, es importante realizar un detallado interrogatorio a los pacientes sobre los tratamientos previos y la respuesta bacteriológica y clínica. Resumiendo, el diseño de un esquema para TB-XDR es artesanal y no pueden brindarse guías como en las otras formas de TB-DR. Se indican esquemas con las drogas a las que pueda persistir sensibilidad en el antibiograma más aquellas que no fueron utiliza das previamente, tratando de reunir un número mínimo de fármacos posiblemente eficaces (3 o 4). En un intento por mejorar el pronóstico de estos pacientes, se ha utilizado la asociación bedaqui lina-delamanid, así como bedaquilina durante un año de tratamiento. Nuevos esquemas como el BPaL (bedaquilina, pretomanid y linezolid) aportarán evidencia sobre la eficacia del nuevo fármaco pretomanid en estas circunstancias14. El pronóstico de estos pacientes es peor que otras formas de TB-DR.
CONCLUSIONES
En esta breve reseña de los aspectos farmacológicos prácticos de las drogas para el tratamiento de la TB-DR en adultos y pediatría, exponemos fárma cos (como bedaquilina, delamanid y pretomanid) que fueron investigados específicamente como drogas antituberculosis, hecho que no ocurría desde el descubrimiento de la rifampicina, medio siglo atrás. Es un hecho auspicioso, junto con la evidencia que demuestra la actividad de drogas que permiten un tratamiento 100% oral en adultos y niños. Existe disponibilidad de esquemas basados en la evidencia publicada para el tratamiento de la TB monorresistente y multirresistente. Lamen tablemente, la TB-XDR, que es la situación de resistencia micobacteriana más grave, continúa siendo un problema complejo tanto en sus aspectos terapéuticos como pronósticos.