La Enfermedad Pulmonar Obstructiva Crónica (EPOC) es un gran problema de Salud Pública debido a que existe creciente evidencia del au mento de diferentes parámetros epidemiológicos de preocupación.1 El tabaquismo es la principal causa de EPOC.2,3 La prevalencia de tabaquismo ha ido descendiendo desde tasas cercanas al 40% a principios de este siglo hasta valores cercanos al 22% de la población general según la Encuesta Nacional de Salud de nuestro país.4 La edad de comienzo del tabaquismo en nuestro país es de 14 años, la edad de consumo regular es de 18 años y se observa una tendencia al aumento del consumo, particularmente en los sectores de personas jóve nes y de escasos recursos.2,4 Claramente la cesación tabáquica sigue siendo la principal intervención terapéutica que mejora la morbimortalidad.2,3 Es importante destacar el subdiagnóstico reflejado en varios estudios europeos, que es de alrededor del 75% del total de pacientes con EPOC.5-7 En el estudio PLATINO de cinco ciudades de Latinoamérica, el 82% de los pacientes con EPOC, desconocían que padecían esta enfermedad y en el estudio de prevalencia argentino EPOC.AR fue del 77,4%.8,9 La prevalencia de la EPOC en la población general urbana en la Argentina es del 14,3%, pero en una muestra poblacional de más de 40 años con exposición al tabaco (estudio PUMA) es mayor (29,6%), por lo que se estimaría entre 2,5 y 3 millones de pacientes con EPOC.10 Con respecto a la mortalidad, según la OMS, continúa siendo la tercera causa de muerte, y el 80% de estas se produce en países de bajos o medianos recursos.11 Estudios preliminares acerca de mortalidad por EPOC en nuestro país, demuestran un crecimiento del 112% con respecto a 1980 y llega, en 1998, a casi 27 muertes por 100 000 habitantes, aproximadamente 5000 muertos, especialmente en el sexo femenino.12 Recientemente, el Instituto Nacional de Epidemiología Respiratoria Emilio Coni informó aproximadamente 30 000 hospitalizaciones anuales en parte del sector público en el año 2015.13
Con respecto a la morbilidad, la EPOC es la quinta causa de internación hospitalaria en la Ar gentina en mayores de 60 años.3 En Estados Unidos de Norteamérica se han incrementado entre 1978 y 1994 las internaciones hospitalarias de 259 000 a 500 000 por año, especialmente en mayores de 65 años.15 Como enfermedad incapacitante, la EPOC se incrementará en el mundo desde el actual puesto 12.° al 5.° puesto.16 El costo creciente de las enfer medades crónicas ha requerido que se estudie el impacto de las enfermedades en el sistema de salud, la estructura de costos y los abordajes tendientes a optimizar el sistema, dado que la demanda es siempre mayor y está insatisfecha y los costos en salud van creciendo año a año. La progresiva pro longación de la esperanza de vida, el uso de técnicas diagnósticas cada vez más onerosas y tratamientos más caros ha debido ponderarse en relación al ahorro que generan en la reducción del consumo de recursos de salud, el aumento de la sobrevida y la mejoría en los diferentes marcadores de salud, como la calidad de vida.16-22 El Instituto Nacional de Salud (NHLBI) de Estados Unidos reconoció un gasto de USD 23 900 millones por la EPOC, el 61,5% por costos directos. El costo por persona fue de USD 1522 por persona por año, un costo tres veces mayor que el de asma y 2,5 veces mayor que los no-EPOC.15,21 Los mayores costos fueron los directos por hospitalización y visitas de emergencia a guardia (72,8%).22 También Guest y cols., en un estudio sobre costos en enfisema en Gran Bretaña del Instituto Nacional de Salud del Reino Unido, determinó un gasto de £ 19 millones (aproxima damente USD 34 millones) para tratar 134 000 reagudizaciones por enfisema (costos directos): un 50% por costos hospitalarios para tratar el 3% de las reagudizaciones totales.23 El promedio del costo por internación fue de USD 3600 versus USD 128 en las reagudizaciones tratadas ambulatoriamente. Debido a ello, se han elaborado estrategias para reducir el número de internaciones y su duración.23,24 El promedio de estadía hospitalaria fue de 9,9 d. La estimación promedio por internación fue de £ 3000 (USD 5700) en contraste con las £ 100 (USD 190) de costo por tratarlas ambulatoriamente.24 Existen otras múltiples publicaciones europeas y estadounidenses recientemente presentadas, acerca de la estructura de costo en la EPOC, pero todas con el denominador común del alto porcentaje de la hospitalización por la reagudización y la oxigenoterapia, que incide gravemente en el costo total de esta enfermedad.25-44
En la Argentina, existe solo una publicación de hace veinte años atrás acerca del impacto en los costos directos de las hospitalizaciones por EPOC reagudizada, de 33 pacientes en el año 1999 en un hospital público del Gobierno de la Ciudad de Buenos Aires.36 El costo por egreso fue de USD 2451, con un promedio de estadía de 15 d, a costo de USD 163 por día de internación.36
El objetivo de este estudio es describir el costo directo por hospitalización de una reagudización de EPOC y determinar la estructura en un hos pital público de la Ciudad de Buenos Aires en el año 2018.
MATERIAL Y MÉTODOS
Se revisaron las historias clínicas de pacientes internados por EPOC reagudizada en todas las áreas del Hospital General de Agudos Dr. J. M. Ramos Mejía de la Ciudad Autónoma de Buenos Aires (CABA) desde el 1 de enero de 2018 al 31 de diciembre de 2018. Se incluyeron adultos mayores de 18 años. Pacientes con EPOC (definición GOLD: relación FEV1/FVC < 0,70 y FEV1 < 80% predicho posbroncodilatador2), mayores de 40 años, con antecedentes de tabaquismo por cigarrillo mayor de 20 paquetes-año. Se excluyeron pacientes con antecedentes de otras enfermedades respiratorias.
Se determinaron los costos directos desde la perspectiva del financiador, teniendo en cuenta los costos de medica mentos y la modulación de internación clínica y unidad de terapia intensiva (UTI) del Gobierno de la Ciudad de Buenos Aires (GCBA) a junio 2021. El valor de la modu lación del Gobierno de la Ciudad de Buenos Aires para los hospitales públicos a junio 2021 era de ARS 14 143 (USD 139) para la internación en piso por paciente y por día; en guardia no crítica, ARS 2957 (USD 30); guardia con estudios, ARS 5231 (USD 51,5); guardia crítica, ARS 33 070 (USD 325); en UTI, sin asistencia respiratoria mecánica (ARM), ARS 29 527 (USD 290); y con ARM, ARS 33 070 (USD 325) por paciente y por día.45 Dentro de cada módulo ya estaba preestablecido determinado número y tipo de prestaciones (bioquímica, imágenes, electrocardio grama, espirometría, ARM, oxígeno, material descartable, medicamentos, etc., además de la alícuota dependiente de sueldos, impuestos y tasas, cargos administrativos, amor tizaciones de equipos, costos de alimentación y lavandería, etc.). Cuando se realizó una consulta o práctica diagnós tica adicional o se utilizó algún tratamiento (por ejemplo, medicamentos) por fuera de lo modulado, se determinó el costo desde la perspectiva del financiador según vademé cum farmacéutico KAIROS y listado de prestaciones en el nomenclador del GCBA.46 Debido a la variación de la paridad peso/dólar, se informarán los resultados en dólares. La paridad cambiaria para el cálculo del costo en dólares que se usó fue al cambio oficial del Banco Nación al 30 de junio de 2021 ($ 101,17 = USD 1).
El valor de eosinofilia obtenido fue previo a la admi nistración de corticoides sistémicos en el laboratorio de la guardia.
La espirometría se realizó en el último día de hospitali zación antes del alta hospitalaria.
Se empleó estadística descriptiva. Para las variables cuantitativas por su distribución no gaussiana, se utilizó la mediana como medida central y el rango intercuartilar 25%-75% (RIQ 25%-75%) como medida de dispersión. Para que tuvieran distribución gaussiana, se utilizó la media como medida central y la desviación estándar como medida de dispersión, y, para las variables cualitativas, el porcentaje.
RESULTADOS
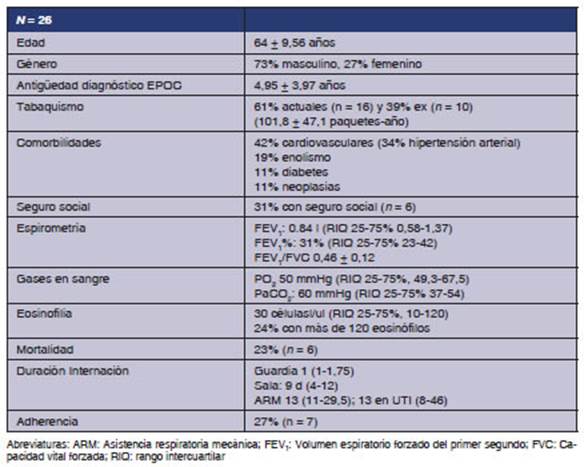
Durante el año 2018 se internaron 26 pacientes; de ellos, 23 en sala y 3 en UTI. Las características demográficas se presentan en la Tabla 1.
La mayor parte (n = 18 pacientes [70%]) perte necían al área programática del hospital. Del total, solo eran atendidos en nuestro hospital el 38,6% (n = 10) antes de su consulta. La adherencia al se guimiento antes de la internación fue pobre (27%).
Al ingreso, el 50% (n = 13) estaban en trata miento con broncodilatadores de acción corta beta 2 adrenérgicos; el 23% (n = 6), con asociación de broncodilatadores de acción corta beta 2 adre nérgicos y anticolinérgicos; el 15% (n = 4), con asociación de broncodilatadores de acción larga beta 2 adrenérgicos y corticoides inhalados; y el 11% (n = 3), con broncodilatador de acción larga anticolinérgico. No hubo pacientes tratados con triple terapia.
De los 26 pacientes, tres de ellos se internaron dos veces (11,5%).
Análisis de costo directo
El costo final directo por paciente hospitalizado en sala fue de USD 1462,62 (RIQ 25%-75%, 763,85- 2915,95), lo que, llevado a los 26 pacientes que se internaron, el costo total directo fue de USD 117 480, esto es USD 162,44 por día por paciente.
El costo final directo por paciente hospitaliza do en UTI fue de USD 9898,28 (RIQ 25%-75%, 6700,94-35 780,25). Teniendo en cuenta que solo tres pacientes se internaron en UTI, hubo una importante dispersión del costo total directo por paciente. El total de lo gastado para tres pacientes fue de USD 75 064,11.
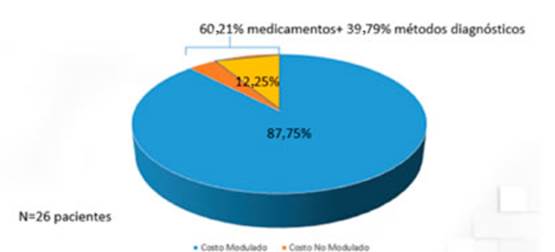
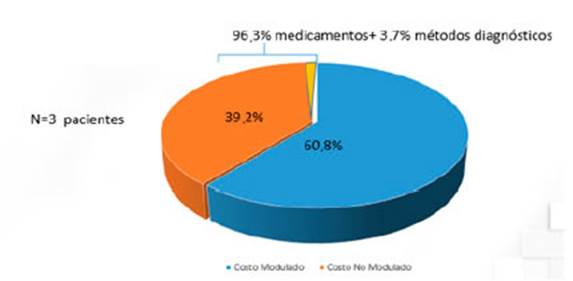
Con respecto a la estructura del costo directo, el 87,75% de este había sido considerado dentro del módulo clínico del GCBA. Sin embargo, del resto (12,25%), el 60,21% fue por medicamentos no con siderados en el módulo; y el 39,8%, por prácticas diagnósticas no moduladas (Figura 1). En cambio, si se considera la internación en UTI, el 39,2% del costo directo fue no modulado (más de tres veces que el paciente internado en sala). El costo por medicamentos (antibióticos especialmente) fue la principal causa (96,3%) del costo no modulado directo (Figura 2).
DISCUSIÓN
Se ha determinado el costo directo de hospitaliza ción por EPOC reagudizada en un hospital público de la Ciudad Autónoma de Buenos Aires. En una muestra fue de 26 pacientes, mayoritariamente masculinos en la séptima década de la vida, con enfermedad recientemente diagnosticada y alta carga tabáquica como obstrucción grave al flujo aéreo. El costo en sala general fue de USD 1462 por paciente y casi siete veces más que en inter nación de UTI. Los pacientes internados en sala entraban dentro del módulo previsto de costo, mientras que los de UTI tenían un porcentaje mayor por fuera de él, debido al uso de medica mentos de alto costo. El perfil de tratamiento farmacológico de la mayoría de los pacientes de hospitales públicos de CABA se encuentra por fue ra de las recomendaciones de las guías actuales, ya que, fundamentalmente, se basa en el uso de broncodilatadores de acción corta, con seguridad, por dificultad en el acceso a la medicación y la pobre adherencia en el seguimiento.
Para la Unión Europea, los costos directos totales anuales de las enfermedades respiratorias son el 6% del presupuesto total en salud; la EPOC explica el 56% de ellos (38 600 millones de euros).2,47 En Es tados Unidos, se estiman los costos directos totales anuales por EPOC en USD 29 500 millones y los in directos, USD 20 400 millones.2,48 De ellos, la mayor proporción es por la atención de las exacerbaciones de EPOC, lo que determina una relación directa con la gravedad de la enfermedad. Probablemente, en los países subdesarrollados el costo indirecto sea mayor que el impacto negativo en el directo.2,36-43
Como la mortalidad ofrece solo una limitada perspectiva del impacto de una enfermedad sobre el ser humano, Murray y cols. diseñaron un indi cador DALY (Disability-Adjusted Life Year) estu diado en el Global Burden of Disease Study, que es para una enfermedad determinada la suma de años perdidos por muerte prematura ajustados por la gravedad de la enfermedad y el deterioro conco mitante de la calidad de vida vivida.49 Así, la EPOC en 2005 fue la octava causa de DALY perdidos en el mundo y se estimó que en el 2013 fue la quinta enfermedad en mundial, pero segunda en Estados Unidos luego de la enfermedad coronaria.49
Las Guías Españolas del Manejo de Asma (GEMA) han determinado los diferentes compo nentes del costo directo e indirecto del asma en salud, pero que se puede extrapolar a otra enfer medad obstructiva crónica, como la EPOC. Relatan cuarenta y siete características recomendables que utilizar en la realización de un estudio de costos (Tabla 2).50 Este estudio cumple con esas recomen daciones. Se ha usado una metodología mixta para determinar los costos directos: modulación de los costos provistos por el GCBA (método top-down) y, además de la revisión de cada historia clínica, costeando los consumos del paciente por fuera de la modulación (método botton -up). En nuestro estudio, se han recolectados datos primarios directos de la historia clínica, lo que constituye un detalle de valor.50 Como ya se ha comentado, hemos rea lizado el estudio de costos desde la perspectiva del financiador (GCBA) en el ámbito de un hospital público general de agudos, por lo que sus conclu siones solo se podrían extrapolar a ese sistema de salud. La comparación de costos entre los países o la extrapolación directa no se aconsejan, pues su estructura varía de país en país por sistemas de salud y estructura de costos diferentes, aunque nos puede dar una idea de la magnitud del problema y del peso cualitativo de cada variable.50
Bilde y cols. publicaron un estudio del gasto per cápita del Medicare en el que se comparan los pacientes EPOC con los no-EPOC. Determinaron que el gasto fue de USD 8482 versus USD 3511 (2,5 veces superior). El 50% del gasto en EPOC se consume en el 10% de los pacientes.51 Otros auto res han comunicado el impacto económico de la EPOC sobre el Sistema de Salud Norteamericano. El promedio de días/cama fue de 7,75 d, pero con mayores tasas de reinternaciones y mayores gas tos. El gasto medio fue de USD 6469 por paciente (costos directos); de los cuales, el 68% de ellos se debieron a hospitalizaciones.48,52 Ya se relató que el Instituto Nacional de Salud (NHLBI) de Estados Unidos reconoció un gasto para la EPOC de USD 23 900 millones; de los cuales, 14,7 mil millones fueron costos directos (61,5%) y 9,2 por indirectos (38,5%). El costo por persona fue de USD 1522 por año, un costo tres veces mayor que el de asma y 2,5 veces mayor que los pacientes no-EPOC.15,21 El índice de internación fue de 21,2 pacientes por cada 1000 personas. Los mayores costos directos fueron por hospitalización y visitas de emergencia a guardia (72,8%). El resto se dividió: el 15% en visitas ambulatorias y el 12,2% por costo de drogas. Pero la distribución del gasto en EPOC fue muy desproporcionada: el 10% de los pacientes gastaron el 73% del total de gastos.15,21 El aumento de inter naciones se observó en mayores de 45 años. En el informe del NHLBI, dentro de las enfermedades respiratorias, se compara la distribución de los costos directos e indirectos de la EPOC en relación con el asma, influenza, neumonía, tuberculosis y cáncer de pulmón.15 La EPOC gasta el doble que el asma y, comparada con influenza, cáncer de pulmón o neumonía, presenta mayor proporción de gastos directos.15 Guest y cols., en el primer estudio sobre costos en enfisema de Gran Bretaña, del Instituto Nacional de Salud del Reino Unido, se determinó un gasto de £ 19 millones (aproximada mente USD 34 millones) para tratar 134 000 reagudizaciones por enfisema (costos directos): el 50% por costos hospitalarios para tratar el 3% de las reagudizaciones totales.23 El costo por internación promedio fue de USD 3600 versus USD 128 en las reagudizaciones tratadas ambulatoriamente. Ello ha permitido elaborar estrategias para reducir el número de internaciones y su duración.17 Nuevamente, Guest y cols. realizaron un estudio similar al anterior, pero teniendo en cuenta los costos de EPOC en general en el Sistema Nacional de Salud del Reino Unido. Se determinó un gasto de £ 817,5 millones (USD 1553 millones aproximadamente) solo de costos directos.24 Esto equivale a £ 1154 por persona por año, alrededor de USD 2300 por persona por año.24 El promedio de estadía fue de 9,9 d. Los costos hospitalarios fueron el 35% del total para tratar menos del 2% de las reagudizaciones.24 La estimación promedio por internación fue de £ 3000 (USD 5700) en contraste con las £ 100 (USD 190) de tratarlas ambulatoriamente.24 Probablemente, este análisis subestima el costo real para la sociedad pues no están considerados los costos indirectos (pérdida de productividad, ya que la EPOC tiene 6 veces más ausentismo laboral que el asma), los costos directos para el paciente (viajes), ni los intangibles (calidad de vida). Si se analiza la distribución de gastos direc tos en el Reino Unido, el 47,5% fue para compra de medicamentos; el 24,5%, para oxigenoterapia domiciliaria; el 17,8%, aranceles hospitalarios; y el 10,2%, honorarios ambulatorios médicos.23,24
Con respecto a la hospitalización de la EPOC en la Argentina, el Instituto Nacional de Epi demiología de Enfermedades Respiratorias Dr. Emilio Coni ha comunicado que en el año 2015 se determinaron casi 30 500 hospitalizaciones por EPOC reagudizada en una muestra que incluye instituciones públicas del país.13 En el GCBA, en el año 2013, hubo 1066 internaciones y, en 2014, 996 hospitalizaciones por EPOC reagudizada.53
En el estudio anterior de costos en pacientes con EPOC reagudizado hace veinte años atrás, para 33 pacientes, el costo directo total por paciente por internación fue de USD 2451. La estructura del costo hospitalario se distribuyó de la siguiente manera: costos de atención final constituyeron el 75% del costo total; el 57% de estos correspondió a sueldos (el 17,55%, médicos; el 37,41%, enfer mería; y el 1,51%, administrativos) y el 13%, a medicamentos, descartables y prácticas médicas (medicamentos: 8,8% del total).36 El 25% restante se debió a la transferencia de costos de otros ser vicios y servicios generales, con 12,48% de gasto en personal.36 El día de internación fue de USD 163, que es igual al costo del día de internación del estudio actual (USD 162), es decir que permaneció estable a lo largo de dos décadas. Cabe aclarar que la oxigenoterapia brindada en la guardia, sala gene ral y UTI representa un alto costo hospitalario en todos los estudios de costos de la enfermedad. En nuestro caso, se encuentra considerado dentro del módulo de internación como también con respecto al uso de ventilación invasiva y no invasiva dentro del módulo de UTI. A la fecha de realización del estudio, no teníamos disponibilidad de cánula de alto flujo de oxígeno.
Con respecto al promedio de días de internación de nuestro estudio actual, ha disminuido a 9 d, que es mucho menor que el promediado en nuestra misma institución veinte años atrás (15 d). Ahora, es similar al publicado internacionalmente (9,9 d) en Gran Bretaña y 7,75 d en Estados Unidos.22-24,36 Una posible explicación es que la normatización del tratamiento y la permanente educación del perso nal de salud en nuestra institución para el manejo adecuado y actualizado del paciente con EPOC, a la vez que la disponibilidad de tratamientos far macológicos más efectivos ha permitido disminuir de manera significativa la estancia hospitalaria. Diferentes guías internacionales (GOLD, ALAT, GESEPOC y otras), y la del Ministerio de Salud de nuestro país resumen las recomendaciones para el efectivo manejo de la EPOC, donde la terapia con broncodilatadores es la piedra angular.2,3,54,55
Tanto las guías internacionales como la nacional identifican un grupo de pacientes que comparte como antecedente el haber tenido una hospitali zación en el año previo o más de una exacerbación ambulatoria que requirió antibióticos o corticoides sistémicos (GRUPOS E de las guías GOLD). Dado el peor pronóstico de los pacientes que han sufrido exacerbaciones frecuentes en mayor deterioro de la función pulmonar, síntomas, calidad de vida y mortalidad, el fenotipo exacerbador frecuente es reconocido como factor de riesgo de peor pronós tico por todas las guías y ameritan un tratamiento más intensivo y con el uso incluso de corticoides inhalados.2,3,54-57 Otros factores reconocidos como riesgo de hospitalizaciones en EPOC son la difi cultad de acceso al tratamiento farmacológico, la falta de adherencia, los errores de inhalación y las comorbilidades.2,3,54,55 En nuestro estudio, solo 10% de los pacientes tenían seguro social. También la alta prevalencia de errores de administración de los medicamentos inhalados de los pacientes con enfermedades obstructivas crónica, como el asma y la EPOC, es reconocida en todo el mundo.58 Usmani y cols. determinó que la edad avanzada, el bajo nivel socioeconómico y educativo, la falta de instrucción previa de la correcta inhaloterapia y la presencia de comorbilidades fueron los factores asociados a error en la técnica de administración y, por lo tanto, asociado a mal control del asma y aumento del consumo de recursos de salud.59 Con respecto a las comorbilidades, fueron muy preva lentes en nuestro estudio (Tabla 1), y se reconoce que inciden en el peor pronóstico de la enfermedad, tanto en el fenotipo exacerbador (grupo E) como en el no exacerbador (Grupo B).2,3,54,55,60,61
Entre las limitaciones de este estudio, se puede definir que la recolección de datos desde la historia clínica fue retrospectiva. Otra limitación es que la extrapolación de sus conclusiones para otros sistemas de salud de nuestro país u otras regiones (validez externa) no es aconsejable debido a la ya referida estructura de costos diferentes. No se han evaluado los costos indirectos (que se presumen son más altos que los directos por lo anteriormen te revisado), y que no se determinaron los costos desde otras perspectivas (paciente o sociedad). Si bien se calcularon los costos inicialmente en pesos, la inestabilidad cambiaria y devaluaciones sufridas por nuestro país en los últimos tiempos determinaron que hayamos comunicado los resul tados en dólares. Por último, la modulación usada por el GCBA no permitió desagregar la estructura interna de costos para saber qué variables y con qué peso han sido consideradas.
En conclusión, luego de veinte años, se ha vuelto a realizar un estudio de costos directos de la exacerbación de EPOC hospitalizada en un hospital público de la CABA. La muestra está compuesta, en su mayoría, por hombres mayores de 60 años, con pobre seguimiento, alta carga ta báquica y obstrucción grave al flujo aéreo. El costo directo desde la perspectiva del financiador fue de USD 1462 por paciente; el costo del paciente que se hospitaliza en UTI es casi siete veces superior. Pero hay que tener en cuenta que solo tres pa cientes se internaron en UTI y se encontró una gran dispersión en el costo por paciente. La mayor parte del costo fue previsto por el modulado para los internados en sala, pero mucho menor en UTI, debido al uso de medicamentos de alto costo. Se ha comprobado una reducción significativa en la estancia hospitalaria, pero con un costo día-cama que ha permanecido estable a lo largo de 20 años (USD 162-163). Probablemente el costo indirecto sea mucho mayor. Se señala la necesidad de incor porar este tipo de estudios en ámbito hospitalario con el fin de recolectar datos que permitan una mejor administración de los recursos disponibles. Incorporar la problemática de costos en todos los sectores involucrados puede contribuir a que se administren los recursos disponibles, planificar, programar y sistematizar la atención de los pa cientes, lo que mejora la producción y la calidad del producto final con igual o menor presupuesto. Particularmente, por ser el mayor componente del costo directo de atención del paciente con EPOC, se deben instrumentar programas de manejo sistematizado de la EPOC con el objetivo de identificar pacientes con factores de riesgo, educar en adherencia y permitir el acceso a la medicación a fin de disminuir internaciones por reagudizaciones y, por qué no, mortalidad.