Las lesiones duodenales por herida de arma de fuego son un desafío constante; su morbimortalidad es elevada y las complicaciones, siguiendo la reparación inicial, se presentan hasta en un 64% 1.
La infección por SARS-CoV-2 puede considerar se una variable determinante ya que, en su presenta ción severa, puede inestabilizar gravemente al paciente limitando las opciones terapéuticas.
Las complicaciones respiratorias posteriores a la operación en pacientes con SARS-CoV-2 están infor madas hasta en un 51% y con una mortalidad eleva da (38%)2. El manejo no operatorio debe considerarse cuando la cirugía por realizar es una cirugía mayor con alta mortalidad3, como lo han recomendado diversas sociedades4-6.
Paciente masculino de 54 años, con herida de arma de fuego en región epigástrica de abdomen, con atención (ATLS) y cirugía inicial en otra institución. Se realizó laparotomía mediana que reveló lesión hepática grado III (AAST) en segmento V y lesión duodenal en 2a porción grado III (AAST).
Se le reparó la lesión hepática y la duodenal mediante hepatorrafia, exclusión pilórica y gastroente roanastomosis. Es derivado a nuestra institución cur sando 10 horas de su posoperatorio.
Al ingreso se presentó vigil (Glasgow 15/15), con dolor abdominal, aunque sin signos de reacción peritoneal, y con herida de laparotomía continente. Presentó tres drenajes abdominales abocados a lecho quirúrgico con contenido hemático (500 mL).
Se le realizó tomografía computarizada de ab domen (TC) (Fig. 1A), que evidencia proyectil en cara posterior del cardias en íntima relación con la aorta abdominal; el trayecto con laceración hepática, lesión duodenal, lesión en ambos psoas y fractura de cuerpo vertebral L2. A la vez se observaron contenido hemáti co en pelvis renal izquierda, colección laminar perihe pática y neumoperitoneo.
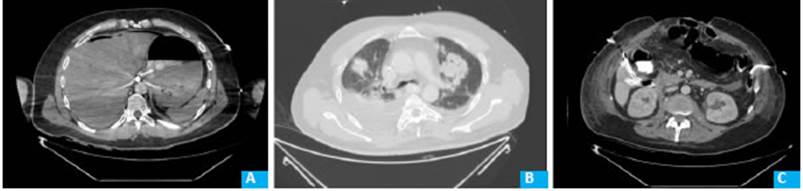
Figura 1 A: En corte axial de TC de abdomen con contraste al ingreso; se identifica proyectil en contacto con cara posterior del cardias y en íntima relación con el borde anterior de aorta. B: En corte axial de TC de tórax al quinto día de internación, se observan consolidaciones parcheadas bilaterales con broncograma aéreo sugestivo de proceso inflamatorio/infeccioso del parénquima pulmonar. C: TC de abdomen con contraste intravenoso con evidencia de abdomen abierto y contenido, con tres drenajes dirigidos a parietocólico derecho y dos a fístula duodenal
Se decidió internación en Unidad de Cuidados Intensivos (UCI) y expectación. Al 5o día intercurre con leucocitosis, fibrilación auricular y cambios bilioentéri cos en el débito de los drenajes. Se realizó TC de tórax y abdomen que evidenciaron infiltrado pulmonar bila teral (Fig. 1B) y colecciones subfrénicas e hipogástricas. La RT-PCR (SARS-CoV-2) fue positiva. Evolucionó con progresión del cuadro respiratorio e insuficiencia res piratoria que motivó su vinculación a asistencia respi ratoria mecánica.
Evolucionó con fiebre persistente > 38 ºC, des compensación hemodinámica y falla multiorgánica (FMO) con requerimiento de doble soporte vasopresor y falla renal que requirió diálisis. Recibió tratamiento con oseltamivir, hidroxicloroquina, lopinavir y ritonavir como agentes terapéuticos.
Ante la inestabilidad hemodinámica y la infec ción asociada a SARS-CoV-2, se consideró la reexplora ción abdominal vs. el manejo mininvasivo de las colec ciones abdominales. Se colocaron inicialmente dos (2) drenajes percutáneos multipropósito de 16 Fr guiados por TC en el espacio subfrénico izquierdo e hipogastrio con débito purulento de 100 mL cada uno. Se realizó control por TC a las 48 horas, lo que evidenció nuevas colecciones intraabdominales que requirieron cuatro (4) drenajes multipropósito de 16 Fr: en fosa ilíaca izquierda, flanco izquierdo, hipocondrio izquierdo y flan co derecho, con débitos purulentos (Fig. 1C). La evolu ción fue favorable: se revirtió la FMO., dando lugar a un tratamiento definitivo.
Los drenajes fueron agotándose, excepto los ofrecidos a la región duodenal y a la anastomosis, que persistieron con débito bilioentérico de 300 mL/día a pesar de la administración de octreótide. Se indicó traqueostomía percutánea por asistencia respiratoria mecánica (ARM) prolongada y avenamiento pleural de recho por derrame pleural.
El 19º día de internación y ante la persistencia de cuadro febril, leucocitosis y débito bilioentérico por drenajes, se decidió la exploración quirúrgica.
Se realizó relaparotomía donde se evidenció dehiscencia de la gastroenteroanastomosis y bilirragia en segunda porción duodenal (sitio de la perforación inicial) bloqueada por adherencias epiploicas. Se com pletó la antrectomía junto a nueva gastroenteroanasto mosis en forma mecánica y se realizó drenaje duodenal externo. Se dejó el abdomen abierto y contenido, con malla de vicryl y sistema de vacío (VAC) para control del foco séptico y prevención de síndrome compartimental (Fig. 2A). Al mes de internación presenta segunda PCR negativa y se le retira el aislamiento para COVID-19.
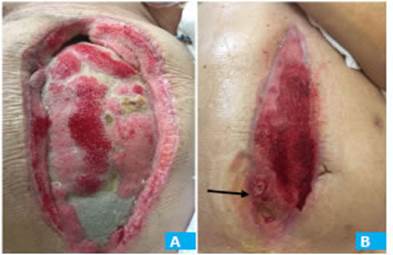
Figura 2 A: Primera semana luego de colocación de sistema VAC. B: Condición de la pared al egreso. Flecha: fístula enteroatmosférica
El recambio de VAC se realizó cada 48 horas. Se aislaron en los diferentes lavados E. Coli BLEE, Ente rococcus faecalis, Candida krusei y Achromobacter, por lo que recibe amplios esquemas antibióticos, el último con tigeciclina y anidulafungina.
Evolucionó con fístula enteroatmosférica cen troabdominal de alto débito (promedio de 500 mL/d) que se evidenció luego de recambios del VAC. El dre naje duodenal se comportó como una fístula duodenal de moderado débito sin cavidad intermedia, que luego de 4 semanas logró autolimitarse y agotarse. Después de dos meses y 20 días de internación se decidió su derivación a un centro de tercer nivel.
Las condiciones de su egreso fueron:
▪▪Abdominal: abdomen con sistema de VAC colocado. Fístula enterocutánea con débito de 200 mL/día que continúa hasta el día de la fecha (Fig. 2B).
▪▪Traumatológico: por fractura de cuerpo vertebral L2 sin consolidación 65 días después del traumatismo se decide realizar descompresión + artrodesis de T12-L4 por vía posterior.
▪▪Respiratorio: respirando aire ambiente.
▪▪Neurológico: miopatía de paciente crítico.
Plan terapéutico: Realizar el cierre definitivo abdominal y el tratamiento de la fístula enterocutánea en, al me nos, 6 meses.
La infección severa por SARS-CoV-2 en el con texto de una complicación quirúrgica por HAF abdomi nal fue uno de los factores determinantes en la toma de las decisiones terapéuticas.
Si bien ante la presencia de líquido entérico y otros focos de contaminación en la cavidad abdominal es mandatoria la exploración abdominal, descartando fallas de la cirugía inicial o lesiones inadvertidas, se debió postergar esta decisión debido a la inestabilidad hemodinámica del paciente, quien asoció su cuadro ab dominal a una severa infección por SARS -CoV-2 al inicio de la pandemia en la Argentina.
El tratamiento percutáneo fue la herramienta utilizada para el manejo terapéutico hasta alcanzar la mejoría hemodinámica del paciente. Lograda cierta es tabilidad, se restableció el tránsito gastroentérico y se dirigió externamente la fístula duodenal.
Creemos que una intervención agresiva tem prana en el momento de máxima repercusión sistémica del COVID-19 hubiera aumentado aún más la morbi mortalidad y afectado su chance de recuperación.
El fracaso de las anastomosis digestivas en pa cientes que cursan COVID-19 ha sido informado y se corrobora en esta presentación. Las limitaciones diag nósticas debido a la severidad del impacto respiratorio también fueron factor para tener en cuenta en la aten ción de pacientes tan complejos.











 texto en
texto en 


