Introducción
Desde su descripción hacia fines del siglo XIX, la cervicotomía de Kocher ha sido el abordaje clásico para la cirugía tiroidea y paratiroidea. Aun cuando pro vee excelente exposición del área central del cuello, la cicatriz es inevitable y cierto grupo de pacientes la considera cosméticamente inadecuada. Es conocido también el aumento de la patología nodular en los últi mos años, relacionado con el uso de la ecografía de alta resolución1,2, así como un cambio en la percepción de la cicatriz por los pacientes, habitualmente diferente de la reconocida por los cirujanos.
Durante las últimas dos décadas se ha inten tado disminuir el tamaño de la cicatriz o trasladarla a lugares menos visibles; son ejemplos la tiroidectomía mínimamente invasiva asistida por video descripta por Miccoli3 y las técnicas para ubicar la cicatriz fuera del cuello, tales como los abordajes endoscópicos axilares4 o areolares5, con asistencia robótica o sin ella6. Sin em bargo, estas técnicas mantienen una cicatriz, y la ma yoría no se consideran mínimamente invasivas porque requieren disecciones amplias para acceder a la celda tiroidea. El advenimiento de la cirugía a través de orifi cios naturales (NOTES) habilitó su aplicación en cirugía tiroidea; en 2008, Witzell7 comunicó el primer abordaje sublingual en cerdos y en material cadavérico. Wilhelm informó8 su aplicación clínica en 2010, con elevada morbilidad; en 2011, Richmond comunicó un abordaje vestibular con asistencia robótica6 y, en 2012, Nakajo describió una vía premandibular, pero con alta tasa de lesión de los nervios mentonianos9. Angkoon Anuwong en Tailandia perfecciona la técnica, modificando la ubi cación de los puertos laterales, y en 2016 publica 60 casos, con resultados óptimos y complicaciones com parables a las de la tiroidectomía convencional10. Desde entonces, numerosos centros comunicaron su expe riencia y se habilitaron cursos de entrenamiento en to dos los continentes.
El Servicio de Cirugía de Cabeza y Cuello del Hospital Universitario Austral inició un programa de ci rugía tiroidea y paratiroidea por vía transoral a media dos de 2019, realizando entrenamiento con asistencia a cursos cadavéricos y observación de cirugías en vivo en el Hospital Johns Hopkins, a lo que se agregaron di secciones en la Cátedra de Anatomía de la Facultad de Medicina de la Universidad Austral.
Constituye el objetivo de este trabajo comuni car la experiencia inicial con la tiroidectomía y paratiroi dectomía transoral endoscópica con abordaje vestibu lar en el Hospital Universitario Austral.
Material y métodos
Entre mayo de 2019 y marzo de 2020 se rea lizaron 18 procedimientos por vía transoral en el Ser vicio de Cirugía de Cabeza y Cuello del Hospital Uni versitario Austral; se registraron en forma prospectiva sexo, edad, antecedentes de cáncer tiroideo, tamaño y ubicación del nódulo, citología preoperatoria, tipo de cirugía, tiempo quirúrgico, complicaciones y anatomía patológica. La evaluación preoperatoria incluyó rutina de laboratorio, perfil tiroideo, dosaje de calcitonina, fi broscopia laríngea y ecografía cervical.
Los criterios de inclusión fueron: nódulo tiroi deo benigno ≤ 6 cm, nódulos indeterminados < 4 cm, volumen glandular ≤ 45 mL, enfermedad de Graves eutiroidea, carcinoma papilar < 3 cm sin evidencia de extensión extratiroidea, metástasis ganglionares y/o extensión a órganos vecinos y adenoma de paratiroi des con 2 estudios de localización positivos. Se conside raron contraindicaciones relativas la presencia de tiroi ditis, obesidad mórbida y la ubicación del nódulo en el polo superior, y como criterios de exclusión la presencia de bocio endotorácico o retrofaríngeo, cirugía o radio terapia en cuello y el carcinoma medular.
El equipamiento utilizado incluyó torre de en doscopia (4K), ópticas de 0° y 30°, pinzas de energía bi polar o harmónica de 23 cm, instrumental endoscópico convencional, trocares de 5 y 12 mm y neuromonitori zación intraoperatoria (NIM3, Medtronic ®).
Todos los pacientes prestaron un consenti miento informado especial que incluyó la morbilidad específica de la técnica; el protocolo fue aprobado por la Unidad de Investigación Clínica del Hospital Universi tario Austral.
Técnica quirúrgica
Anestesia general, intubación orotraqueal con tubo para neuromonitorización; paciente en decúbi to supino con moderada extensión cervical. Profilaxis antibiótica con amoxicilina-clavulámico, 30 minutos previos a la incisión. Preparación de la cavidad oral y cuello con yodopovidona. Incisión de 10 mm, en el centro del vestíbulo bucal, a 1 cm por encima del surco gingivo-labial. Disección roma atravesando el músculo cuadrado del mentón, ingreso en la región mentoniana e identificación del periostio mandibular. Inyección de 30 mL de una dilución de xilocaína al 0,5 % en solución fisiológica con aguja de Veress por la incisión hacia la región central del cuello. Creación de espacio de tra bajo por debajo del platisma con bujías de diámetro creciente (hasta 12 mm). Colocación de trocar de 12 mm por la incisión central, ingreso de laparoscopio de 30° e insuflación con CO2 a una presión de 6 mm Hg con flujo de 12 L/minuto; colocación de dos trocares de 5 mm por incisiones laterales cercanas a las comisuras. Apertura de la línea media, retracción de los músculos pretiroideos hacia lateral mediante suturas percutá neas. Sección del istmo tiroideo y exposición de la cara anterior de la tráquea; liberación del polo superior; identificación y preservación del nervio laríngeo supe rior mediante neuroestimulación; identificación y pre servación de la glándula paratiroides superior; ligadura y sección de las ramas del pedículo superior con bisturí armónico. Movilización del polo superior hacia contra lateral, identificación del nervio recurrente en su punto de ingreso en la laringe mediante neuroestimulación. Disección del nervio en sentido craneocaudal, ligadura de la vena tiroidea media y ramas de la arteria tiroidea inferior, sección del ligamento de Berry y liberación del lóbulo bajo visión del nervio. Extracción en bolsa por el trocar central; testeo del nervio para confirmación de su integridad funcional. Lavado y control de hemosta sia, colocación de material hemostático (Surgicel®, Jo hnson) y cierre de las heridas vestibulares con suturas 4/0 de poliglactina.
Resultados
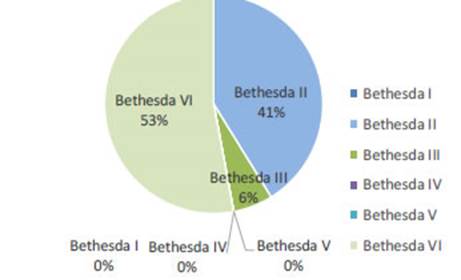
Se operaron 18 pacientes de sexo femeni no con una mediana de edad de 41 años (rango 22 y 60 años) (Fig. 1). La media del tamaño de los nódulos fue de 30 mm (rango 4-50 mm) y la media del volu men glandular por ecografía fue de 24 mL. La citología, según Bethesda, fue categoría II en 7 casos, VI en 9 e indeterminada en 1; no se punzaron los adenomas de paratiroides (Fig. 2).
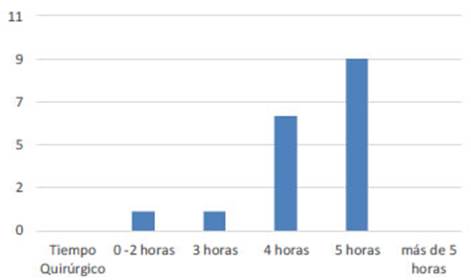
Se realizaron 13 lobectomías, 8 derechas y 5 izquierdas; 4 tiroidectomías totales, una con linfade nectomía central, y 2 paratiroidectomías; una paciente presentó 2 patologías simultáneas (adenoma de para tiroides y nódulo tiroideo benigno de 4 cm). Una pa ciente requirió conversión a abordaje convencional por tiroiditis severa. El promedio de tiempo quirúrgico fue, para la lobectomía, de 260 minutos (rango120-300) y, para la tiroidectomía total, 262 minutos (rango 240- 300) (Fig. 3).
Se identificaron y preservaron el nervio recu rrente así como las glándulas paratiroides en todos los casos; la pérdida de sangre no fue cuantificable y no se utilizó drenaje en los 18 pacientes.
La histología definitiva fue carcinoma papilar en 11 casos, bocio nodular benigno en 6 y adenoma paratiroideo en 2.
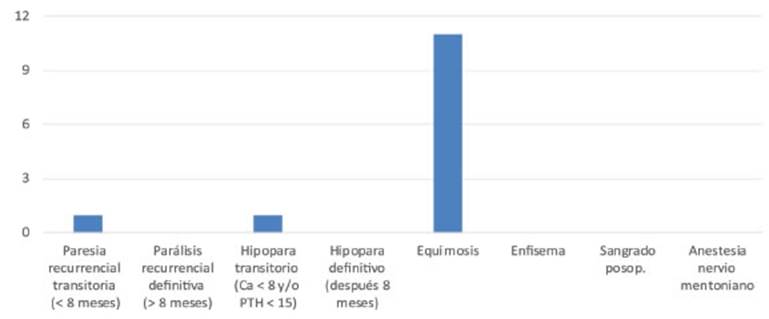
No se presentaron complicaciones mayores; se registró equimosis leve en piel cervical y mentoniana en 12 pacientes, con resolución en una semana; hipo paratirodismo transitorio en 1 caso; paresia transitoria del nervio recurrente en 1 caso, e hiposensibilidad tran sitoria en la región mentoniana en 1 caso (Fig. 4).
Todas las pacientes se movilizaron a las 4 horas de la cirugía, iniciaron dieta oral y fueron dadas de alta en el 1er día posoperatorio, sin tratamiento antibiótico.
En los dos casos de tiroidectomía total por cán cer, la medición de la tiroglobulina a las 6 semanas de posoperatorio fue < 0,1 μUI/mL. El resultado cosmético fue excelente, y todas las pacientes se manifestaron sa tisfechas por él.
Discusión
La tirodectomía transoral endoscópica por abordaje vestibular videoasistido es una técnica nove dosa para el tratamiento quirúrgico de determinadas patologías de las glándulas tiroides y paratiroides; es apropiada para pacientes seleccionados11 y motivados por cuestiones estéticas; su mayor logro es la ausencia de cicatriz en el cuello.
En los últimos 20 años se han descripto nume rosas técnicas para el abordaje mininvasivo o remoto de la glándula tiroides que no han tenido aceptación generalizada, tanto por sus complicaciones como por la necesidad de amplias disecciones para alcanzar la celda tiroidea4. Luego de la publicación original de Angkoon Anuwong10, la técnica transoral se expandió rápidamente y diversos centros de todo el mundo pre sentaron experiencias, entre ellos, el grupo de la Johns Hopkins University en Baltimore12, Fernández Ranvier13 en el Mount Sinai de Nueva York y Anuwong, con su experiencia actualizada de 425 pacientes14. Asimismo, varias revisiones sistemáticas ratificaron las bondades del procedimiento, sus elevados niveles de seguridad y la baja incidencia de complicaciones15,16.
El abordaje vestibular, además de la ausencia de cicatriz, ofrece ventajas sobre otros accesos remo tos17 tales como la menor distancia entre la incisión y la glándula tiroides, la disección por el plano subplatis mal, familiar a la cirugía convencional, el abordaje por línea media que facilita la triangulación del instrumen tal y el acceso a ambos lados del compartimento cen tral del cuello y la visualización del nervio recurrente en el punto de ingreso en laringe, su referencia anatómica más constante18,19. Es un procedimiento reproducible con el equipamiento disponible en la mayoría de las instituciones, con una curva de aprendizaje corta, es timada en 7-11 casos20,21 y con costos significativamen te menores, dado que no se requiere un robot para su realización. Ofrece, además, mejor visualización de las estructuras con respecto a la cirugía convencional, es caso dolor posoperatorio y posibilidad de alta tempra na de los pacientes.
En esta experiencia, que consideramos limita da, los resultados fueron similares a los de las series informadas y equiparables a los obtenidos con la tiroi dectomía abierta; no se presentaron complicaciones importantes y una sola paciente requirió ser converti da al abordaje convencional. A diferencia de las series asiáticas, no se utilizaron drenajes y la estadía hospi talaria fue significativamente menor22, con altas hospi talarias dentro de las 24 horas en todos los pacientes, coincidiendo con lo comunicado en las series america nas12. El uso de antibióticos en el posoperatorio es muy variable en diferentes publicaciones23, con un rango de 1 a 7 días; en nuestra serie no se indicó antibioticotera pia, y no se presentaron infecciones relacionadas con el procedimiento.
En esta técnica, la adecuada selección de los pacientes es esencial para asegurar buenos resultados; la ecografía brinda información crítica sobre el tama ño, la ubicación y las características de los nódulos, in dispensable para habilitar este abordaje. Coincidiendo con Tufano24, se recomienda que el cirujano realice, o presencie, una ecografía previa a la cirugía, práctica que se incluyó en nuestra serie; la ubicación en el polo superior, la proyección al mediastino, la extensión ex tratiroidea y la evidencia de tiroiditis constituyen fac tores que dificultan la realización de esta técnica. Es controvertida la importancia de la tiroiditis, pero su presencia dificulta la disección endoscópica20 y fue la causa que motivó la única conversión a cirugía conven cional en nuestra serie; los ganglios cervicales laterales sospechosos o metastásicos sí configuran una contrain dicación absoluta para la utilización de este abordaje. La enfermedad de Graves constituye un desafío y, aun que la bibliografía es escasa, no sería, en principio, una contraindicación absoluta; en la serie de Jitpratoom25 los resultados fueron equiparables a los de la cirugía abierta, y en la nuestra, el único caso operado no pre sentó complicaciones ni mayor dificultad técnica.
Respecto de la utilización en el hiperparatiro dismo, se requieren los mismos estudios de localización que para el abordaje convencional. En nuestra expe riencia, y coincidiendo con la bibliografía26,27), solo se trataron adenomas únicos y grandes (> 2 cm), con dos imágenes de localización positivas; algunas comunica ciones más recientes incluyen la hiperplasia paratiroi dea como una indicación aceptada para esta técnica27.
Los tiempos operatorios fueron superiores a los de la cirugía convencional, relacionados con la curva de aprendizaje; en concordancia con otras series20,21se observó una disminución de esos tiempos coincidiendo con el avance de nuestra experiencia (Fig. 5).
Dada la rápida difusión de esta técnica se esta blecieron requisitos básicos para la implementación de un programa de abordaje transoral24. El grupo de Johns Hopkins recomienda disponer de cirujanos con alto vo lumen de tiroidectomías convencionales (no inferior a 25 casos anuales), con entrenamiento endoscópico y ecográfico, realización de cursos cadavéricos, obser vación de cirugías realizadas por expertos, disecciones anatómicas, consentimiento informado específico y apoyo institucional. Se sugiere, para los primeros casos, pacientes de sexo femenino, dado que la conformación de la laringe en el hombre dificulta el abordaje, con nó dulos chicos (< 4 cm), únicos, ubicados preferentemen te en el lóbulo derecho, fuera del polo superior y con ausencia de tiroiditis; en nuestra institución se cumplie ron todos los requisitos recomendados por este grupo de trabajo.
La monitorización del nervio recurrente en cirugía tiroidea es motivo de controversia; en el abor daje transoral, su mayor ventaja reside en la identifi cación del nervio en el punto de ingreso en la laringe; a la inversa de la técnica convencional, la disección del nervio es cefalocaudal, lo que implica un mayor riesgo, particularmente durante su seguimiento a través del li gamento de Berry. En la tiroidectomía total, ante una pérdida de señal en el primer lado, se sugiere diferir el segundo para prevenir una paresia/parálisis bilateral y una eventual traqueostomía28-30; asimismo, permite demostrar la integridad funcional del nervio al finalizar el procedimiento29), dado que el reconocimiento visual no garantiza el estado funcional de este31; también faci lita la identificación y preservación del nervio laríngeo superior durante la ligadura del pedículo superior. En nuestra experiencia se utilizó en todos los casos, y su empleo se considera indispensable en esta técnica, re conociendo el aumento de costos que su disponibilidad implica. En nuestra experiencia se registró una sola pa resia transitoria, ocurrida en los primeros casos, aun que la bibliografía informa porcentajes dispares de pa rálisis recurrenciales permanentes con esta técnica22,23.
En la mayoría de las series, el número de ca sos con nódulos malignos fue muy bajo (solo el 6% en el último informe de Anuwong)14; la nuestra reveló una franca predominancia (> 60%) de carcinomas papilares pequeños, seguramente relacionada con nuestra con ducta frente al microcarcinoma, que considera la lobec tomía como tratamiento suficiente para el grupo de bajo riesgo de recurrencia32-34. Este abordaje permite también realizar tiroidectomías totales con linfadenec tomía central, como en un caso de esta serie, y, aunque la bibliografía asegura que el número de ganglios rese cados y el nivel de tiroglobulina posoperatorio son simi lares a los del abordaje convencional, serían necesarios estudios comparativos para garantizar la seguridad on cológica de este procedimiento35,36.
Finalmente, es importante señalar que la morbilidad de la cirugía tiroidea no se limita a la lesión del nervio recurrente o de las glándulas paratiroides. Un estudio británico37 refiere que el aspecto cosmético ha sido tradicionalmente subestimado y que lo que parece ser un buen resultado para el profesional no necesariamente coincide con la percepción del paciente sobre su cicatriz. Choi38 informa que el 66% de sus pacientes experimentaron síntomas vinculados con la cicatriz, y que, al aplicar un índice dermatológico, la calidad de vida se mostró igualmente alterada que en otras enfermedades crónicas de la piel, y más relacionada con la presencia de la cicatriz que con sus características o severidad. Tener en cuenta estos aspectos satisfacen el reclamo actual de propender a una medicina tan centrada en el paciente y sus valores como basada en la mejor evidencia posible; tal como lo plantea Ralph Tufano, es importante recordar que “lo primero es no dañar”, que la mayoría de los nódulos son benignos y que dejar una cicatriz también es una forma de daño, cuando existe la posiblidad de evitarla. Debe quedar claro, sin embargo que, una vez asegurada una correcta selección, la indicación primaria y el fundamento para utilizar el abordaje transoral en cirugía tiroidea y paratiroidea es la motivación del paciente para evitar una cicatriz en el cuello39, definición que compartimos ampliamente.
Conclusiones
1.- El abordaje transoral es un procedimiento seguro y factible, que permite evitar una cicatriz en la piel y ofrecer resultados cosméticos excelentes.
2.- Puede implementare con equipamiento endoscópico convencional, con una curva de aprendizaje corta, y complicaciones equiparables a las de la tiroidectomía convencional.
3.- Constituye una alternativa para el tratamiento del carcinoma papilar de bajo riesgo, aunque se requieren estudios prospectivos con mayor seguimiento.
4.- Se considera prioritario una correcta selección de los pacientes, el adecuado entrenamiento del cirujano y el uso sistemático de la neuromonitorización intraoperatoria.











 texto en
texto en