Introducción
Durante años, el tratamiento de las afeccio nes del bazo fueron resueltas mediante esplenectomía, hasta que ‒en la década del 70‒ un estudio retrospec tivo de 2796 casos de pacientes esplenectomizados mostró en el seguimiento complicaciones infecciosas y sépticas en 119 (4,25%) y, de ellos, 71 (60%) fallecieron1.
Algunas técnicas desarrolladas antaño con la intención de preservar la funcionalidad esplénica, como el implante de tejido en el epiplón mayor, si bien mantienen la vitalidad del tejido y la función hemopo yética, no preservan del mismo modo la inmunidad; por lo tanto, hasta hace poco se trataba de un proble ma sin solución aparente2-4
La esplenectomía parcial es una técnica ex cepcionalmente indicada en la actualidad mediante abordaje convencional y menos aún mediante abor daje laparoscópico, pero no está reglada; sin embargo, es la mejor opción para mantener su función inmuno lógica.
Objetivo: evaluar los resultados obtenidos a partir de la resección parcial del bazo con oclusión vas cular, en pacientes adultos portadores de quistes esplé nicos.
Material y métodos
En el período comprendido entre mayo de 2016 y mayo de 2019 fueron seleccionados de una base de datos retrospectiva de los Sanatorios Trinidad Quilmes y Ramos Mejía, los pacientes operados por afecciones quísticas del bazo en quienes se efectuó es plenectomia parcial, mediante abordaje laparoscópico.
La causa que motivó la indicación de resección fue la presencia sintomática de lesión quística del bazo.
En todos se realizaron estudios de laboratorio de rutina, antígeno carcinoembrionario, Ca 19/9, y pue ba inmunológica para descartar hidatidosis.
A todos se les efectuó ecografía y tomografia axial computarizada (TAC) con contraste intravenoso, que resultó de utilidad para ver la distribución de la irri gación del órgano.
El tratamiento quirúrgico planeado fue el abor daje laparoscópico para la resección parcial del órgano involucrando el quiste, tal como lo descripto en una pu blicación anterior3.
La posición del paciente fue supina a 45 gra dos, en decúbito lateral derecho, con el brazo izquierdo extendido, a través del cual se colocó una vía periférica para las infusiones y medicación intraoperatoria. El bra zo izquierdo fue fijado sobre la cabeza de la paciente.
El cirujano y el ayudante se ubicaron a la de recha del paciente; la instrumentadora, a la izquierda. La torre de laparoscopia en posición cefálica, del lado izquierdo.
El neumoperitoneo se realizó con aguja de Ve ress que fue introducida en el sitio de ingreso del trocar correspondiente a la óptica, el que se ubicó a 4 cm del reborde costal izquierdo sobre la línea medioclavicular. Con neumoperitoneo a presión de 12 mm se introdujo el resto de los trocares bajo visión directa. Trocar de 5 mm., ubicado en la línea xifoumbilical en su unión del tercio medio con el tercio superior. Trocar de 10 mm en línea axilar media por debajo del reborde costal, y trocar de 5 mm en línea axilar posterior.
La cirugía se inició con la ligadura de los vasos cortos; a continuación, en un paciente se procedió a la disección de la vena y arteria esplénica, inmediatamen te antes de su bifurcación. La arteria fue clampeadacon una banda elástica a doble lazada (Vesel loop®), que se fijó con un clip. La vena fue reparada sin oclusión de su luz, de manera de evitar la ingurgitación venosa del órgano. En otro, primero se ligó el tronco vascular su perior y luego se pinzó solamente el inferior, mientras que en otros dos no se realizó el clampeo de los vasos.
El ligamento gastrofrenoesplénico se seccionó en forma parcial con el objeto de mantener fijo el seg mento para preservar, con el fin de evitar la torsión en el posoperatorio.
Luego se procedió a la transección parenqui matosa, que se realizó con elecrobisturí bipolar de alta frecuencia, Ligasure® (Covidien).
Una vez completada, se realizó en 3 pacientes la hemostasia fina del lecho con electrobisturí mono polar con salida spray y en uno con argón-plasma. Fi nalmente se controló la correcta hemostasia “desclam peando” los vasos. El lecho quirúrgico fue drenado por contraabertura exteriorizando el tubo por el trocar de 5 mm del flanco izquierdo.
La pieza operatoria fue embolsada y se extrajo en una paciente, a través de incisión de 5 cm estratégi camente ubicada, sobre una cicatriz de tipo Pfannens tiel de una cesárea anterior. En los tres restantes se empleó una incisión de igual tamaño en el hipocondrio izquierdo. Los quistes fueron evacuados para facilitar la extracción.
En todos los pacientes se realizó control poso peratorio al mes mediante TAC con contraste intraveno so y centellografía.
Resultados
En 3 pacientes, el síntoma dominante fue ma lestar manifestado en el hipocondrio y flanco izquierdo y región subcostal; el diagnóstico definitivo se obtuvo mediante estudio ecográfico y tomográfico.
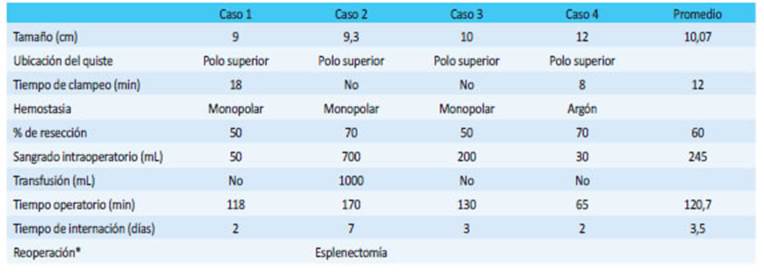
En uno, el motivo de consulta fue el de abdo men agudo con dolor en región subcostal e hipocondrio izquierdo, asociado a náuseas. En el examen presenta ba dolor y defensa en el hipocondrio, sin reacción peri toneal. El laboratorio fue normal y una ecografía y to mografía mostraron la presencia de un quiste esplénico de 10 × 9 cm ubicado en el polo superior. Con la sospe cha de hemorragia intraquística se realizó seguimiento y control con buena respuesta y se planeó programar la intervención a los 20 días (Tabla 1).
No hubo conversión y un paciente debió ser reintervenido a las 36 horas por sangrado, completan do la esplenectomía por vía convencional (Tabla 2).
El examen anatomopatológico en todos los pa cientes informó que se trataba de un quiste epidermoide.
Todos fueron controlados entre los 15 días y el mes del posoperatorio mediante tomografía en la que se observó una adecuada difusión de contraste. Una centellografía posterior indicó la correcta captación en el bazo remanente.
Discusión
Es bien conocido que el bazo cumple varias funciones, entre ellas regulación del volumen sanguí neo circulante, hematopoyesis, inmunidad y protección contra infecciones y afecciones malignas4.
La exéresis del bazo conlleva un alto peligro de infecciones; las pulmonares son las más comunes. El riesgo de sepsis en esplenectomizados es mayor durante los primeros dos años y fluctúa entre 4,25 al 18,2%, es decir, unas 200 veces más que el de la po blación general; de ellos, el 60% fallecerá a causa de algún episodio1-4. Además se cita una mayor posibilidad de eventos ateroescleróticos, hipertensión pulmonar y trombosis5,6, con lo cual, si la preservación de parte del órgano es posible, una resección parcial resulta la op ción más razonable.
Mientras el abordaje mininvasivo para la es plenectomía total se encuentra bien establecido, no ocurre lo mismo en el caso de la esplenectomía parcial, donde se presentan casos únicos o de pequeñas series, experiencias retrospectivas, o de metanálisis8,9.
La esplenectomía parcial se halla indicada en algunas afecciones hematológicas (la esferocitosis he reditaria y la hemoglobinosis); en lesiones tumorales benignas (quistes, hemangiomas, linfangiomas, fibro mas), hidatidosis, afecciones de histología incierta, en algunas complicaciones agudas como la rotura o hema toma subcapsular y más raramente en tumores metas tásicos, especialmente de origen ginecológico7-9.
La hemorragia por rotura esplénica tiene bien establecidas las indicaciones de conservación del órga no, siendo las opciones, el control clínico y/o la embo lización selectiva; esta última, no exenta de fracasos y complicaciones tales como: formación de abscesos, rotura espontánea y síndrome posembolización, carac terizado por fiebre, dolor y vómitos. Por lo tanto, en casos en que es necesaria una intervención quirúrgica, la esplenectomía parcial, abierta o laparoscópica, es la mejor opción.
Para comprender los fundamentos de la esple nectomía parcial es necesario tener un completo cono cimiento de la anatomía, segmentación e irrigación del bazo con sus variantes.
Un estudio de la anatomía del bazo, realizado por D.I. Liu y col. en 850 especímenes, encontró una única arteria lobar en 0,8%, dos arterias lobares en el 86% y tres arterias lobares en el 12,2%. Esas arterias lobares se dividen dentro del órgano para definir 5 seg mentos en la mayor parte de los casos, y más raramen te 6 o 7 y excepcionalamente 810 (véase Fig. 1).
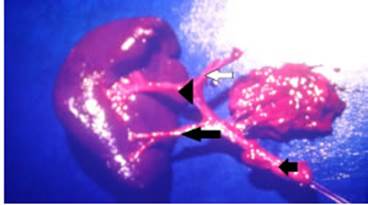
Figura 1 Pieza de disección en la que se observa la arteria esplénica (flecha corta negra), con sus ramas. Arteria lobar superior (cabeza de flecha) e inferior (flecha larga negra). Obsérvese cómo ambas ramas se sub dividen para dar irrigación a 4 segmentos: vaso corto (flecha blanca). Adjunto una porción de la cola del páncreas.
Recientemente, Balaphas y col. de Ginebra, Suiza, proponen una clasificación basada en la irriga ción del remanente del bazo y lo dividen en 4 tipos: a) irrigación del polo remanente a través de rama hiliar superior, b) irrigación a través de rama hiliar inferior, c) irrigación del polo remanente superior a través de vasos cortos, d) irrigación del polo inferior a través de la rama de la gastroepiploica izquierda7.
La primera segmentectomía esplénica realiza da en un ser humano fue efectuada por Campos Christo de Minas Gerais, Brasil, en 1959, con la participación de DiDio, Neder y un anatomista, Zappala. Tres años más tarde este autor publica la técnica detallada a cielo abierto y los primeros resultados11.
La primera publicación acerca de una esple nectomía parcial por vía laparoscópica fue hecha por Poulin, en 1995, en un caso de traumatismo. Más tarde Smith, en 2001, publica el tratamiento de dos pacientes portadores de quistes esplénicos en los que realiza tra tamiento conservador; en uno mediante marsupializa ción y en otro con hemiesplenectomía12,13.
Las barreras que encuentra la resección parcial son el riesgo de sangrado intraoperatorio o posopera torio, y la isquemia y necrosis si no se mantiene una adecuada irrigación.
El riesgo de hemorragia puede ser asegurado mediante el control del pedículo vascular como gesto inicial, para luego realizar la transección parenquima tosa con el empleo de pinzas hemostáticas acciona das por ultrasonido o alta frecuencia; argón, suturas mecánicas, radiofrecuencia, etc16. La variante de iniciar la cirugía ligando la rama vascular para resecar y a con tinuación pinzar la rama del segmento que se va a pre servar, redunda en un menor tiempo de isquemia.
La exclusión circulatoria transitoria del ór gano parece ser una opción factible y segura; sin em bargo, si bien se desconoce el tiempo de tolerancia de la isquemia, el mayor tiempo empleado (18 minutos) no provocó alteración en el segmento preservado y se obtuvo una restitución anatómica y funcional ad integrum. Por el contrario, al no realizar el gesto del “clampeo” en dos de los pacientes, se comprobó mayor sangrado intraoperatorio; uno de ellos presentó hemo peritoneo que obligó a reintervenirlo para completar la esplenectomía.
Patrzyk y col. publicaron en 2011 los resultados en 3 pacientes en quienes efectuaron esplenectomía parcial, con exclusión vascular total, empleando una pinza laparoscópica desmontable; si bien no citan el tiempo de pinzamiento. El de promedio operatorio fue 144 minutos con muy buenos resultados funcionales15.
Para mantener una completa función es nece sario conservar al menos un cuarto del órgano. Cuando el parénquima remanente es pequeño, se recomienda fijarlo para evitar su torsión.
Con el objeto de minimizar la hemorragia se han empleado diversas variantes, tales como espleno rrafia con malla reabsorbible; hemostasia con fibrina u óxido de celulosa; ablación con radiofrecuencia y técni cas con sutura mecánica14.
Las complicaciones mencionadas en la esple nectomía parcial por vía laparoscópica han sido lesiones del intestino delgado en el intraoperatorio. En el poso peratorio se cita un 5,36% (derrame pleural izquierdo, isquemia del segmento restante, trombosis de la vena esplénica, fiebre e isquemia, diarrea y dolor posopera torio de origen desconocido y absceso subfrénico). Al rededor del 3% requieren transfusión posoperatoria7,8.
En el abordaje laparoscópico se menciona una conversión del 2 al 3,6%; la causa principal es la difi cultad para controlar el sangrado intraoperatorio7. Las conversiones mencionadas han sido a esplenectomía total por la misma vía o laparotómica, a esplenectomía parcial a cielo abierto o mano asistida8.
Recientemente Bas y col., con la intención de realizar una esplenectomía parcial, abordaron por vía laparoscópica a un paciente portador de un quiste hida tídico que erróneamente había sido interpretado como un quiste simple. Durante el acto operatorio hallaron que numerosas adherencias al epiplón, estómago, pared y diafragma impedían continuar con el procedi miento. Antes de convertir, completaron exitosamente la intervención con la variante mano asistida, que hicie ron a través de una incisión de 6 cm que ubicaron en la línea media inmediatamente por debajo del xifoides9-18.
Con referencia a las lesiones quísticas, otras opciones de tratamiento empleadas han sido el ac ceso percutáneo y drenaje con esclerosis o sin ella y el quirúrgico mediante la quistectomía total o parcial, marsupialización, o la plicatura, hoy prácticamente desechadas debido al alto número de complicaciones y recidivas.
Palanivelu y col., según una publicación del año 2008, con una serie de 11 pacientes en los que realizaron marzupialización, plicatura o quistectomía parcial, en un seguimiento promedio de 29,5 meses, constataron 2 recidivas (18,2%), ambas a los 14 meses y, curiosamente, ocurrieron en 2 de los tres pacientes que en la serie fueron marsupializados16. Uranues y col. publicaron una serie de 38 pacientes operados a quie nes se les realizó esplenectomía parcial; de ellos 20 lo fueron por quistes, 4 eran recidivas, todas relacionadas con el procedimiento de plicatura mediante sutura17.
Mertens y col., en 2007, presentan una ex periencia de 12 años (octubre de 1989/noviembre de 2001), con 15 pacientes operados por quistes espléni cos, en quienes se realizó preservación del bazo. En 9 casos se abordó por laparotomía y en 6 por laparosco pia. Realizaron esplenectomía parcial en 8 y decapsu lación y omentoplastia en 7. El seguimiento promedio fue de 37,5 meses, constataron recidivas en 4 (57,1%) de un promedio de 3,5 cm de diámetro en los pacien tes tratados por decapsulación (una en primario y 3 en secundarios o postraumáticos)18.











 texto en
texto en