Introducción
El tratamiento no operatorio (TNO) del trauma tismo hepático cerrado puede ser utilizado en más del 95% de los pacientes hemodinámicamente normales, con lesiones leves a graves1-3.
La tasa general de complicaciones del total de los traumatismos hepáticos ocurre hasta en un 7%4. En lesiones de alto grado [grupos III, IV y V de la clasifica ción AAST (The American Association for the Surgery of Trauma)] esta aumenta al 14%, pudiendo ser anticipada por el grado de lesión y el volumen de transfusiones requeridas en las primeras 24 horas del traumatismo5,6.
La hemorragia tardía (luego de 72 horas del traumatismo) es la complicación más frecuente hasta en el 3% de los casos. Luego, entre el 2,8 y el 7,4% de sarrolla complicaciones biliares. El bilioma, la isquemia hepática y vesicular y el desarrollo de abscesos se en cuentran entre las más frecuentes7.
Se estima una mortalidad del 27% cuando es tas complicaciones requieren una laparotomía para su resolución8.
El traumatismo hepático es una causa infre cuente de absceso hepático: constituye menos del 5% de los casos informados. Cuando se asocia a TNO, tiene una incidencia del 1,5%, principalmente en lesiones de alto grado9.
Dependiendo de la localización, extensión y ta maño, los abscesos hepáticos pueden ser tratados me diante antibioticoterapia, asociada o no a su drenaje; este último puede realizarse a través de intervencionismo, la paroscopia, endoscopia, o raramente por laparotomía.
Actualmente el avance de la laparoscopia, al igual que en la mayor parte de las patologías abdomina les, está bien documentado en el manejo del traumatis mo. Se cuenta con experiencia en grandes centros con respecto a los beneficios de la laparoscopia temprana tanto diagnóstica como terapéutica, para lesiones del mesenterio, de órgano sólido y de víscera hueca10. El objetivo en este informe es mostrar el manejo mínima mente invasivo de las complicaciones del traumatismo hepático cerrado.
Material y métodos
Se incluyen pacientes mayores de 15 años, que hayan presentado traumatismo hepático cerrado y requerido intervenciones abdominales mininvasivas, en el período comprendido entre el 01/10/2018 y el 31/09/2019. Se efectuó revisión de las historias clínicas y base de datos electrónica de los casos, además del estudio descriptivo de informe de casos.
Resultados
Se presentan tres casos y las conductas míni mamente invasivas utilizadas para su resolución:
Caso “A”: paciente masculino de 28 años que ingresa luego de colisión moto-moto, Glasgow 5/15, FAST (focused assesment with sonography for trauma) con líquido libre. TCMC (tomografía computarizada multicorte): traumatismo hepático grado IV, asociado a fracturas de macizo facial. ISS (Injury Severity Score) 16. (Fig. 1A) Evoluciona normal hemodinámicamente e inicia protocolo de TNO. A las 48 horas, con normalidad hemodinámica pero con íleo paralítico, se realiza una laparoscopia exploradora, en la que se observan hemo peritoneo generalizado y hematoma en segmentos V y VI, sin bilirragia ni otras lesiones asociadas, por lo que se realiza lavado laparoscópico y drenaje de cavidad. Al primer día posoperatorio presenta fístula biliar dirigida de bajo débito. Buena evolución y alta con drenaje por fístula biliar persistente a los 25 días del traumatismo. Consulta a los 7 días de externación por fiebre y débi to purulento por drenaje. La TCMC evidencia absceso hepático en segmentos V y VI. Se realiza drenaje per cutáneo con catéter de 10,2 Fr guiado por TCMC (Fig. 1B). Cultivo positivo para Acinetobacter baumanii y En terococcus faecalis. Se agrega un segundo drenaje por persistencia de la colección. Luego, recambio progresi vo hasta 32 Fr (Fig. 1C). En la cavitografía se evidencia comunicación con la vía biliar. Persistencia de fístula biliar. Se realiza CPRE (colangiopancreatografía retró grada endoscópica) con colocación de stent plástico de 10 Fr ×10 cm, debido a fuga a través del cístico, con vía biliar intrahepática indemne (Fig. 1D).
Evoluciona con disminución del débito puru lento. Resolución clínica y por imágenes del absceso y la fístula a las 4 semanas del último recambio.
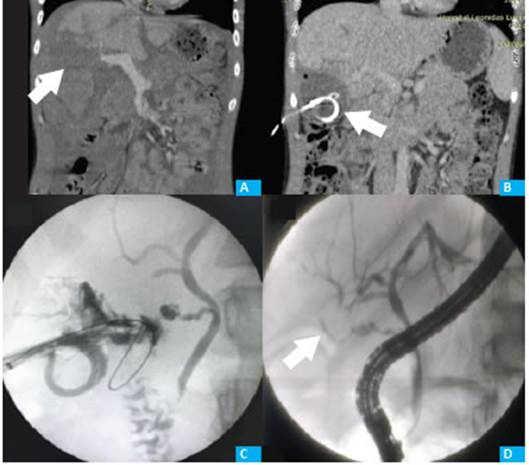
Figura 1 A: Se observan hematoma y laceración que comprometen casi la totalidad del ló bulo derecho que mide aproximadamen te 110 mm, compatible con lesión he pática grado IV según clasificación AAST (flecha). Moderada cantidad de líquido perihepático, periesplénico y en fondo de saco de Douglas. B: Colección con burbuja aérea de 50×30 mm en relación con el segmento IV con drenaje percutáneo (flecha). C: Cavitografía a través de drenaje ofreci do a segmento hepático V que evidencia comunicación con la vía biliar. D: CPRE (colangiopancreatografía retró grada endoscópica): vía biliar con fuga de contraste a través de conducto cístico (flecha).
Caso “B”: paciente masculino de 26 años que ingresa tras colisión moto-camión, Glasgow 5/15, FAST con líquido libre. TCMC: hematoma hepático en segmentos V y VIII grado III, asociado a contusión pul monar bilateral. ISS 17(Fig. 2A). Evoluciona anormal hemodinámicamente, por lo que se realiza cirugía de control de daño. A las 48 horas, cierre del laparostoma sin resección hepática. Evoluciona febril con imagen compatible con absceso hepático. Se coloca drenaje percutáneo de 10,2 Fr guiado por TCMC (Fig. 2B). Dé bito biliopurulento. Cultivo negativo. Evolución favora ble y alta con drenaje a los 35 días del traumatismo. En seguimiento ambulatorio, TCMC control con persisten cia de la colección. Se realiza recambio y colocación de otro drenaje por absceso persistente. Resolución clínica y por imágenes a las 4 semanas (Fig. 2C).
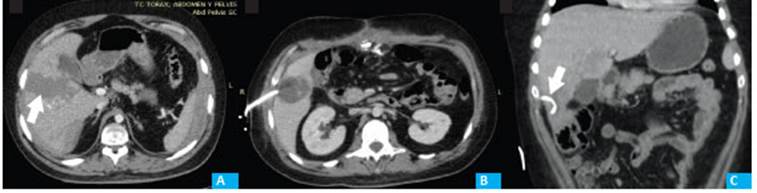
Figura 2 A: Hematoma intraparenquimatoso que predomina en segmentos V y VIII del lóbulo derecho del hígado, de gran extensión, que llega a medir 100 mm en su eje mayor transversal compatible con lesión hepática grado III según clasificación AAST (flecha). B: Segmentos V y VIII: se observa un hematoma organizado que mide 125×64×62 mm. C: Drenaje en colección que se ha evacuado totalmente (flecha). El resto del parénquima es homogéneo.
Caso “C”: paciente masculino de 19 años que ingresa tras colisión moto-auto, FAST con líquido libre. En TCMC se visualiza laceración hepática grado IV, aso ciada a contusión pulmonar derecha (Fig. 3A). ISS 16. Se logra normalidad hemodinámica con cristaloides y transfusión de hemoderivados. Se decide continuar con protocolo de TNO.
Al noveno día de internación presenta fiebre y dolor abdominal, por lo que se realiza laparoscopia exploradora. Se efectúan lavado laparoscópico y dre naje de cavidad por hemoperitoneo generalizado, sin líquido bilioso. Al sexto día posoperatorio, persiste fe bril; se realizan TCMC y drenaje percutáneo de 10,2 Fr de hematoma intraparenquimatoso, del cual se extrae líquido hemático-bilioso (Fig. 3B). Evoluciona favora blemente; cultivo de líquido, negativo. Alta con drena je con débito purulento. De forma ambulatoria, a las 3 semanas, se realiza TCMC donde se objetiva colec ción residual subfrénica. Se recambia drenaje hasta 14 Fr (Fig. 3C). Resolución clínica y por imágenes a las 3 semanas.
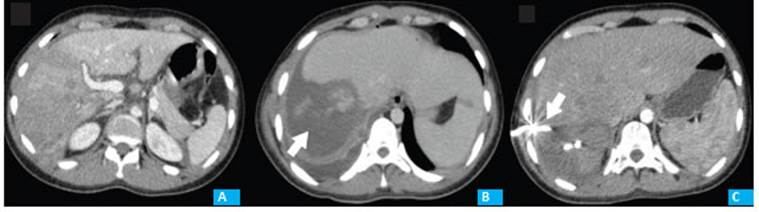
Figura 3 A: Lesión grado IV de AAST. Hematoma intraparenquimatoso con compromiso mayor del 75% del lóbulo derecho y falta de visualización de la vena suprahepática derecha y del borde anterolateral de la vena cava inferior a nivel retrohepático. B: Imagen hipodensa en segmentos VI-VII hepáticos compatible con hematoma intraparenquimatoso (flecha). C: Catéter de drenaje ingresando en hipocondrio derecho hacia el lóbulo hepático homolateral donde se reconoce una colección líquida heterogénea del lóbulo derecho.
Discusión
El traumatismo hepático de alto grado signifi ca un desafío en el manejo en la sala de emergencias, la terapia intensiva y el quirófano. Al tratarse habitual mente de traumatismos de alto impacto involucran, generalmente, a pacientes con múltiples lesiones con elevada mortalidad por la asociación de estas. El mane jo no operatorio está fundamentado en los conceptos del “second hit” de la cirugía en emergencia y en la evi dencia de su eficacia y seguridad en centros de tercer nivel con experiencia. Sin embargo, las complicaciones hepáticas no dependen estrictamente de la elección de la cirugía de control de daño o del manejo no operato rio. Aparecen habitualmente luego de la fase aguda del traumatismo, lo cual permite realizar medidas mínima mente invasivas para su tratamiento3,6,11.
La laparoscopia se utiliza en el tratamiento del traumatismo de abdomen; sin embargo, no existen recomendaciones claras debido a la falta de ensayos controlados. En pacientes con traumatismo cerrado, las recomendaciones son aún menos claras. De todas ma neras, resulta beneficiosa en situaciones seleccionadas, como en aquellos pacientes con colecciones líquidas de origen desconocido, cuando hay sospecha de lesión de víscera hueca, de lesión mesentérica, o como trata miento del hemoperitoneo sintomático4,12,13.
En ninguno de los casos presentados fue nece saria la realización de una resección hepática. En dos de ellos se efectuaron una laparoscopia diagnóstica y dre naje de la cavidad peritoneal. El recambio de drenajes percutáneos de forma programada es una regla para este tipo de abscesos hepáticos. Las fístulas biliares persistentes no son infrecuentes, por lo que el drenaje endoscópico desempeña un papel decisivo en el tiem po y la eficacia del tratamiento. Al igual que en otras series, nuestros casos no presentaron morbilidad ni mortalidad asociadas a los tratamientos mininvasivos, lo cual significa una táctica segura para el tratamiento de esta patología, si se realiza en centros con experien cia en traumatismo y cirugía hepática.
Múltiples series han demostrado la seguridad del drenaje percutáneo para el tratamiento de los abs cesos hepáticos, algunos de los cuales alcanzaron una eficacia del 95%13,14. Las estrategias mininvasivas se consideran actualmente de elección para el tratamien to de las complicaciones del traumatismo hepático cerrado, entre ellas biliomas, sangrado activo, hemato mas y abscesos7.
Las técnicas mininvasivas utilizadas para estos casos requieren un equipo multidisciplinario e idóneo para tal fin, que cuente con los materiales, el instru mental y la disponibilidad de tomografía, laparoscopia, endoscopia y radioscopia, para su realización.











 texto en
texto en 


