La presencia de divertículos en el apéndice cecal fue descripta por primera vez en 1893 por Kely nak1. La aparición de diverticulosis apendicular es infre cuente: presenta una incidencia media en torno al 1%. El diagnóstico suele ser un hallazgo histopatológico, ya que la presentación clínica y el diagnóstico presuntivo suelen ser similares a los de una apendicitis aguda (AA).
La DA es una enfermedad inflamatoria clinico patológica diferente de la apendicitis aguda2, más co mún en hombres alrededor de la quinta década de la vida, y registra una tasa de mortalidad mayor. Se puede clasificar según 2 subtipos principales de divertículos: verdaderos y falsos. Los divertículos verdaderos o con génitos se originan por una anomalía en la repermea bilización del intestino, mientras que los pseudodivertí culos, falsos divertículos, son generados por pulsión y únicamente están constituidos por mucosa3. Desarro llaremos el caso de un paciente con dicha patología que acudió al Servicio de Urgencias en nuestra institución.
Paciente masculino de 59 años, con antece dentes de hiperplasia prostática benigna, coronario patía con colocación de tres bypass coronarios, que concurrió al Servicio de Urgencias, por presentar dolor abdominal de 12 horas de evolución, con cronología de Murphy, de intensidad 6/10.
El paciente se encontraba hemodinámicamen te estable, afebril, con el abdomen doloroso a la palpa ción profunda en fosa ilíaca derecha, con defensa en dicha región, transitado. Sin síntomas gastrointestina les como anorexia, náuseas ni vómitos. Laboratorio: leucocitosis de 11 800 (73% N). La ecografía: asa tubu lar parcialmente compresible de 7,8 mm de diámetro con una fina banda de líquido laminar, compatible con proceso apendicular agudo.
El diagnóstico fue síndrome de fosa ilíaca dere cha, por lo cual se inició antibioticoterapia con ampici lina-sulbactam y analgésicos. Se decidió conducta qui rúrgica3 y, ante la exploración, se identificó un apéndice cecal inflamado en su porción distal, sin evidencias de diverticulosis. Se realizó apendicectomía convencional sin complicaciones. El paciente evolucionó favorable mente y se le otorgó el alta hospitalaria a las 24 horas.
El informe anatomopatológico reveló, a nivel apendicular, la presencia de herniaciones de la mucosa a través de la capa muscular, e inflamación crónica ac tiva periférica, con extravasación de mucina, así como aplasia folicular linfoidea. Se obtuvo el diagnóstico de diverticulitis apendicular complicada con rotura, e in flamación crónica activa (Figs. 1 y 2).

Figura 1 Macroscopia (formol): corte longitudinal y transversal de pieza qui rúrgica. Se observa aumento del grosor de la pared blanquecina, de consistencia duroelástica, donde se evidencia fibrosis e inflamación crónica (medido en centímetros)
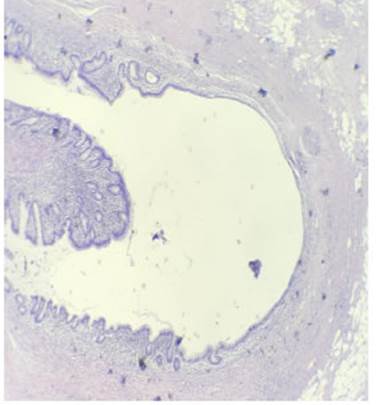
Figura 2 Microscópica 40x, H&E: se observa pared apendicular con herniación de la mucosa, acompañada de muscular de la mucosa
Durante el control ambulatorio, el paciente evolucionó de manera favorable.
A dos meses de realizada la cirugía y debido a dicho hallazgo anatomopatológico (sumado a la edad del paciente: 59 años), se realizó una videocolonosco pia baja, sin evidencia de pólipos ni lesiones sugerentes de malignidad.
La DA suele ser un hallazgo incidental posope ratorio en el momento de la revisión de la pieza qui rúrgica y presenta signos y síntomas de características indiferenciables de aquellos de la apendicitis aguda. Aunque se estima que la edad de aparición suele ser mayor que en la apendicitis aguda, se establece una edad media promedio de 30 años, con bibliografía que avala su aparición a cualquier edad3.
La ecografía y la tomografía computarizada de abdomen pueden ayudar al diagnóstico certero, sin modificar el tratamiento.
Según una revisión de la bibliografía, en el es tudio de Collins y cols., se informó un mayor porcentaje en perforaciones sobre las piezas anatómicas en las DA frente a las AA (27% y 6,6%, respectivamente). Tam bién se evidenció un riesgo de diez veces mayor pro babilidad de presentar una neoplasia apendicular con respecto a los pacientes sin diverticulitis apendicular4.
Si en una exploración quirúrgica se evidencia DA, se recomienda la apendicectomía profiláctica a fin de evitar las posibles complicaciones3. Concluimos que el tratamiento de elección es la apendicectomía, dado el mayor riesgo de perforación, la mayor tasa de morta lidad y una posible asociación con neoplasias. La DA se observa en mayor medida en población adulta joven y se recomienda la realización de una colonoscopia poso peratoria, sobre todo si el paciente es mayor de 50 años y el apéndice está libre de tumores5.











 texto en
texto en 


