PUNTOS CLAVE
Conocimiento actual
• La pandemia ha impactado en el sistema sanitario. Los servicios de urgencias se vieron afectados en términos de planificación, organización, estructura y procedimien tos coordinados y necesarios para atender los pacientes sospechosos o confirmados con COVID-19. Otros países han observado reducciones drásticas en el número de visitas no programadas.
Contribución del artículo
• Nuestro estudio objetiva una reducción en el número de visitas a guardia a la mitad con respecto al año previo, con el consecuente aumento en el número de hospitalizaciones no programadas y sin cambios en los fallecimientos.
Como parte de las medidas para mitigar la transmisión durante la pandemia COVID-19, en Argentina1 se declaró aislamiento social, preventivo y obligatorio (ASPO) el 20 de marzo de 20202, una medida excepcional que el gobierno nacional adoptó en un contexto crítico con el fin de disminuir la exposición, el número de contagios, y la tasa de letalidad.
Pero como todo evento de importancia para la salud pública, genera diferentes grados de impacto sobre el sistema sanitario3. En nuestra institución, un hospital de tercer nivel de complejidad ubicado en la Ciudad Autónoma de Buenos Aires, debido al potencial colapso hospitalario, los servicios considerados no urgentes se interrumpieron, se suspendieron intervenciones quirúrgi cas programadas, fueron diferidas pruebas diagnósticas de rutina4 y las consultas ambulatorias de los médicos de atención primaria y todas las especialidades se transfor maron en teleconsultas por la contingencia5.
Los servicios de urgencias se vieron afectados por las modificaciones implementadas para la atención de los pacientes sospechosos o confirmados con COVID-19. En la Central de Emergencias de Adultos (CEA), que representaba la única puerta de entrada hospitalaria, fue necesaria la organización y los procedimientos coordi nados en equipo, con el plan de calidad institucional y el comité de crisis. Así, la CEA se ha visto obligada a esta blecer planes de acciones estratégicos que permitieran optimizar el triaje y evitar la propagación del virus, para lo cual realizaron intervenciones múltiples: se generaron circuitos diferenciados de atención (se reestructuró en áreas sucias para las sospechas y áreas limpias para otras intercurrencias agudas), maximizó sus posibilidades en cuanto a ampliación física y recurso humano, gestionó la capacitación de equipos de protección personal para el cuidado del personal de salud, actualizó en forma constante y dinámica las definiciones de los criterios de sospecha, de hospitalización o de manejo domiciliario, estableciendo un único correo como remitente para la distribución de la información, gestionó el abastecimiento de los recursos necesarios, y organizó turnos de descanso y comidas escalonadas para los espacios compartidos y reducidos del personal sanitario.
Varios países comunicaron que a medida que au mentaba el número de personas hospitalizadas con COVID-19, disminuyeron los pacientes internados por otros motivos médicos, como Austria6 y Hong Kong7, que evidenciaron la reducción de los ingresos por síndrome coronario agudo. Esto hizo pensar en potenciales daños colaterales de las medidas implementadas8,9, en términos cardiovasculares, o aquellos relacionados al cáncer (por diferir screening, diagnóstico temprano o incluso postergar el inicio del tratamiento)10,11.
En lo que respecta al efecto en los servicios de urgen cias específicamente, EE.UU. ha observado reducciones en las visitas de hasta un 42% durante el 2020, compa rado con el mismo periodo en el año 201912. Más tarde, los hospitales pediátricos también notaron disminución en las visitas a urgencias en Italia13 y en Reino Unido14. Así surge que los pacientes dejaron de buscar atención médica de emergencia por miedo a contraer COVID-19, y un estudio de California describió los esfuerzos realizados en un hospital comunitario para comprender y combatir esta problemática de los temores mediante una metodo logía cualitativa15.
El objetivo principal de este estudio fue estimar el número de visitas, describir los motivos de consulta más frecuentes, informar el número de hospitalizaciones no programadas, y explorar las tendencias durante la pandemia COVID-19 durante el año 2020 en la CEA del Hospital Italiano de Buenos Aires.
Materiales y métodos
Se realizó un estudio de corte transversal que incluyó la totalidad de las consultas no programadas ocurridas entre 01/01/2019 y 31/12/2020 inclusive, en la Central de Emer gencias de Adultos del Hospital Italiano de Buenos Aires (HIBA), sede central.
Se trata de un hospital de alta complejidad ubicado en la Ciudad Autónoma de Buenos Aires, que cuenta con un servicio abierto 24 horas los 365 días del año que atiende habitualmente un promedio de 500 consultas al día (pre pan demia)16. El mismo está constituido por cuatro áreas para la atención, diferenciadas según la complejidad del paciente, la cual es definida por la condición al ingreso: Cuidados Críticos (Área A), Cuidados Intermedios (Área B), Consultorios de moderada complejidad (Área C), consultorios de Demanda Espontánea o consultas de baja complejidad (Área D). Las áreas C y D corresponden a pacientes de menor complejidad y motivos frecuentes en atención primaria, representando el mayor caudal de los pacientes.
Mediante un tablero de control, se recolectan datos admi nistrativos de salud electrónicos en tiempo real para la gestión, exponiendo indicadores críticos de la organización17. Los datos de este proyecto fueron provistos utilizando estas bases de datos secundarias, por tratarse de un proyecto de gestión no fue necesaria la aprobación del comité de ética. Sin embar go, todos los datos del estudio fueron tratados con máxima confidencialidad, con acceso restringido sólo para el personal autorizado y de acuerdo con la normativa legal vigente Ley Nacional de Protección de Datos Personales 25.326/00 (Ley de Habeas Data) y la Ley 26.529/09. Debido al riesgo mínimo para los participantes en cuestión, no requirió consentimiento informado, conforme a la Ley 3.301/09 de CABA y satisfa ciendo los considerandos de la PAUTA 10 de CIOMS 2019.
Las variables de interés administrativas recolectadas fue ron: número unívoco de las personas de empadronamiento a la institución (ID paciente), fecha hora de llegada a guardia (dd/mm/aaaa), fecha hora de atendido, fecha hora de cierre de episodio de guardia, y condición al alta (ejemplos: alta a domicilio, derivación a otro centro, internación, internación domiciliaria, fallecimiento, fuga). Las variables relacionadas del paciente: edad (en años al momento de la consulta), sexo, cobertura (afiliado a prepaga institucional -Plan de Salud-), y diagnóstico principal (cargado por el médico tratante al cierre de la epicrisis).
Se realizó un análisis descriptivo, donde las variables numéricas se expresan como media y desvío estándar o mediana y rango intercuartílico, según correspondiera; y las categóricas se expresan como números relativos y porcen tajes, con sus respectivos intervalos de confianza de 95% (IC95%). Se realizaron comparaciones interanuales (año 2020 intra pandemia versus control histórico 2019) utilizando test para proporciones y considerando significancia estadística a valores de p<0.05. Adicionalmente se informan también algunos recuentos (ejemplos: número de visitas u hospitaliza ciones) agrupados por semana epidemiológica o mensuales. Se utilizaron los programas Access para las bases de datos, Excel y STATA 17 para el análisis estadístico.
Resultados
Durante el período del estudio ocurrieron 176 370 visitas a CEA en el año 2019 y 95 421 durante el año 2020, con una reducción abrupta el trimestre marzo-abril-mayo del 2020 (Fig. 1), y luego un aumento escalonado y progresivo desde junio 2020 en adelante.
La Tabla 1 muestra detalle sobre el porcentaje de cambio mensual en el número de visitas, resultando en una reducción global anual del 45.9% durante 2020, en comparación con el año 2019.
Las características basales de las consultas se detallan en la Tabla 2, la mayoría corresponden a pacientes jóvenes (promedio 54 años) y mayoritariamente afiliados a la pre paga institucional (> 60% cobertura Plan de Salud HIBA).
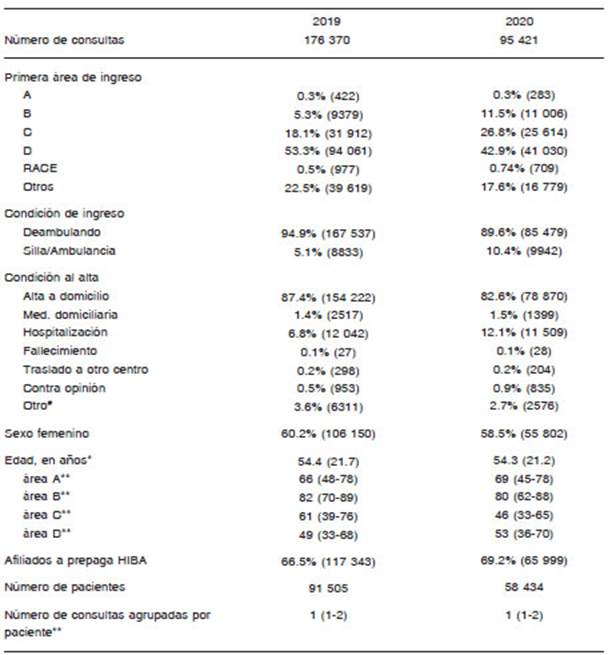
Tabla 2 Características basales de las visitas en Central de Emergencias de Adultos (CEA), período 2019-2020
Aumentó el porcentaje relativo de pacientes que ingresaron en ambulancias de 5.1% en 2019 a 10.4% en 2020 con significancia estadística (p < 0.05), y en números absolutos de 8833 a 9942 respectivamente. En consecuencia, se observó un aumento significati vo del volumen de pacientes en el área B, sector con pacientes de mayor complejidad, tanto en porcentaje (de 5.3% en 2019 a 11.5% en 2020; p < 0.01) como en números absolutos (9379 en 2019 y 11006 en 2020). El porcentaje correspondiente a pacientes ingresados en el área C -consultorios de mediana complejidad- tam bién aumentó de 18.1% en 2019 a 26.8% en 2020, con significancia estadística (p < 0.01).
Adicionalmente, el porcentaje de las visitas que fina lizaron los episodios de guardia con la generación de un episodio de hospitalización no programada aumentó de 6.8% (IC95% 6.7-6.9) en 2019 a 12.1% (IC95% 11.8-12.3) en 2020, con significancia estadística (p < 0.01).
Por último, no se observó un aumento en el número absoluto de los fallecimientos (definido como condición al alta en la epicrisis al cierre del episodio), ocurriendo 27 eventos totales durante año 2019 y 28 durante año 2020.
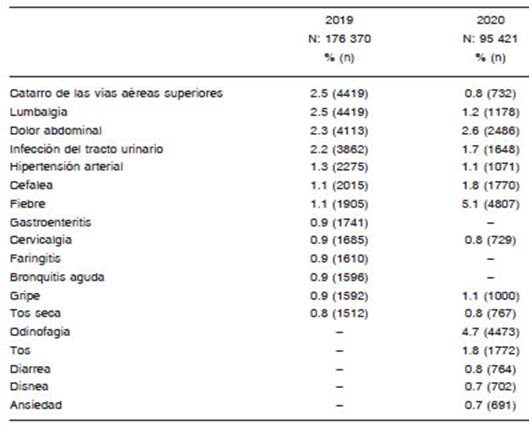
Con respecto a los motivos de consulta, durante el año 2019 un total de 13 problemas médicos representaron el 18.5% de las visitas. Los cinco más frecuentes del año 2019, ordenados de mayor a menor, fueron: catarro de las vías aéreas superiores (2.5%), lumbalgia (2.5%), dolor abdominal (2.3%), infección del tracto urinario (2.2%) e hipertensión arterial (1.3%). Mientras que, durante el año 2020, un total de 15 problemas representaron el 25.7%. Los cinco más frecuentes, resultaron: fiebre (5.1%), odinofagia (4.7%), dolor abdominal (2.6%), tos (1.8%) y cefalea (1.8%) (Tabla 3).
Discusión
Nuestros principales hallazgos radican en una reducción en el número de visitas a guardia a la mitad con respecto al año previo, y un aumento en el número de hospitaliza ciones no programadas. Sin cambios en los fallecimientos. Estos resultados muestran el efecto de la pandemia en un hospital, acorde a lo descrito en los sistemas sanitarios a nivel global18.
La reducción global resultó en 45.9%, similar al Servi cio de Emergencias de Fundación Favaloro que informó una disminución del 53.8% en relación con el periodo previo a la implementación del aislamiento y del 56.8% en la comparación interanual19. Sin embargo, este trabajo incluyó mayores de 21 años, durante los tres primeros meses del ASPO (20/3/20 al 25/6/20), y con un volumen de pacientes algo menor (12 364 pacientes en 90 días representan 138 diarios aproximadamente)19.
El efecto de la disminución en nuestros hallazgos fue marcado durante el trimestre marzo-abril-mayo del 2020, probablemente consecuencia inmediata en el contexto nacional por el Decreto Nacional Nº260 con la medida del ASPO, considerada de vital importancia para hacer frente a la situación epidemiológica y mitigar el impacto sanitario. Si bien este fenómeno ya fue evidenciado en otros estudios locales con población pediátrica20, nuestro trabajo apunta a la población de adultos.
En cuanto a la temporalidad de este fenómeno observa do, entre junio y diciembre de 2020 comenzó un aumento progresivo en el número absoluto de las consultas mensua les, probablemente secundario a la evolución de la pandemia en sí misma (ejemplos: la situación epidemiológica nacional, la variabilidad en criterios para hisopados o las definiciones de sospechas, el mayor número de casos confirmados, las diferentes fases de la cuarentena, y las medidas de flexibili zación progresiva en el Área Metropolitana de Buenos Aires).
Otro dato relevante resultó en los cinco motivos de consulta más frecuentes durante el año 2020 (fiebre, odi nofagia, dolor abdominal, tos y cefalea), probablemente todos relacionados con casos sospechosos o confirmados de COVID-19. Al 19 de mayo de 2021, el HIBA contaba con un total de 22 133 casos confirmados.
En 2019 el motivo de consulta más frecuente había sido el catarro de las vías aéreas superiores, siendo este una de las causas comúnmente estudiadas21 del fenóme no de hacinamiento (crowding) en los departamentos de emergencias22, aunque con estacionalidad, a diferencia del COVID-19. Otra variable ya conocida y causante del fenómeno de hacinamiento que cobró relevancia fue la persistencia de pacientes internados en guardia a la espera de camas, por la escasez de camas hospitalarias (que, en consecuencia, prolongan el tiempo de estadía física en guardia).
Las consecuencias del hacinamiento fueron infor madas y conocidas históricamente: mayor mortalidad, retrasos en el traslado a piso, retrasos en el tratamiento, desvío de ambulancias, fuga de pacientes (secundario a largas esperas) y efectos económicos23. Por todo esto, muchas de las decisiones gerenciales tomadas durante la pandemia se basaron en experiencias previas y lec ciones aprendidas. Por ejemplo, se garantizó el acceso a camas hospitalarias mediante la suspensión de cirugías programadas o cirugías ambulatorias postergables, se derivaron las consultas no urgentes (que se redirigieron al ámbito ambulatorio con turno programado virtual o a través de mensajería a médico de cabecera), se solicitó traslado a otro centro (derivaciones) para los pacientes de otras coberturas no propias, o se cerraron las derivaciones (para los ingresos extrahospitalarios).
Si bien el objetivo primario de todas estas medidas hospitalarias fue disminuir el contacto físico y evitar el colapso de los servicios, al mismo tiempo el hospital y el servicio de emergencias debía garantizar la continuidad del cuidado de todos los pacientes24. En parte, esto fue posible gracias a la implementación del Programa de Teletriaje consistente en teleconsultas espontáneas no programadas que fuera exitoso en otras experiencias previas a pequeña escala y que apuntaban a la descentralización de la atención, como fueron “tele-gripe” durante el brote estacional de 201825, o “teletriaje” para otros motivos de consulta no urgentes durante el 201926. Adicionalmente, gracias a la redistribución de tareas del recurso humano, es decir, ante la reducción de visitas presenciales aumentaron las virtuales de guardia, y fue el mismo personal de salud que se adaptó para cumplir otras y nuevas funciones. La telemedicina se aceleró durante la pandemia, incluso a nivel nacional sin precedentes27.
La mayoría de los pacientes fueron dados de alta a domicilio (87% en 2019 y 82% en 2020), incluso los con firmados de COVID-19 para manejo extra hospitalario. Para estos últimos, se estableció un seguimiento activo con consultas programadas mediante telemedicina hasta el alta clínica, con el fin de contener emocionalmente a los pacientes, garantizar una continuidad de cuidado y descomprimir el ámbito ambulatorio.
Caben mencionar algunas limitaciones de nuestro estudio. En primer lugar, es unicéntrico, lo cual limita per se la generalización de nuestras observaciones. En segundo lugar, se trata de un análisis retrospectivo de datos secundarios, y hubiera sido interesante medir otras variables o indicadores de interés, como la variabilidad de tasas de reconsultas28, no habiendo sido esto posible.
Sin embargo, creemos que el principal aporte radica en la generación de información local sobre el efecto que tuvo la pandemia durante el año 2020 en un servicio de urgencias local con alto volumen de pacientes. Nuevos es tudios serán necesarios para explorar las consecuencias a mediano y largo plazo, sobre todo la relacionada a los pacientes que evitaron buscar atención médica, incluso para condiciones potencialmente mortales.