PUNTOS CLAVE
Conocimiento actual:
• Los pacientes oncológicos con infección por COVID-19, tienen más complicaciones que la población general. Varias series intentaron hallar variables que permitan predecir la evolución. La edad y el tabaquismo son uniformemente reconocidas, pero el tipo y estadio de la enfermedad, su tratamiento activo y los parámetros inflamatorios no han resultado consistentes.
Contribución del artículo al conocimiento actual:
• Se revisa la evolución clínica de 74 pacientes internados con cáncer y COVID-19. La mortalidad fue 32.4%; no hubo diferencias por tipo o estadio de enfermedad, ni por haber recibido tratamiento antineoplásico. Varios parámetros inflamatorios resultaron significativos en el análisis univariado, pero solo la edad y el tabaquismo lo fueron en el análisis multivariado.
A fines de 2019 un nuevo coronavirus fue identificado como la causa de un brote de neumonitis viral en Wuhan, China. El virus causante de la enfermedad COVID-19 fue denominado SARS-CoV-2 (Severe Acute Respiratory Syndrome Coronavirus 2) y se diseminó rápidamente, siendo declarada pandemia por la OMS a comienzos del 20201.
En la población de Wuhan, Yu y col. observaron que la tasa de infección por COVID-19 entre los pacientes con cáncer fue 0.79%, duplicando al 0.39% de la población general2. Otro estudio, que incluyó 59 989 pacientes, halló una tasa de infección por COVID-19 en aquellos con cáncer de 0.68%3.
Los pacientes con cáncer y COVID-19 tienen un ma yor riesgo de hospitalización, internación en unidades de terapia intensiva (UTI) y necesidad de asistencia respiratoria mecánica (ARM) que la población general4. En una cohorte de 1590 casos de COVID-19, se observó que quienes padecían cáncer, el requerimiento de UTI y de ARM fue entre 3 y 5 veces mayor5. En un estudio realizado en el Memorial Sloan Kettering Cancer Center (MSKCC) en pacientes con cáncer, el 38.8% de ellos desarrolló enfermedad grave o crítica6.
En este trabajo se describen las características clínicas y la evolución de una cohorte de pacientes internados con cáncer e infección por COVID-19. Se evalúan los factores asociados a mortalidad.
Materiales y métodos
Se revisaron los datos obtenidos de manera prospectiva de los pacientes con antecedentes de enfermedad oncológica (tumores sólidos u oncohematológicos) internados en el Ins tituto Alexander Fleming con diagnóstico de COVID-19 entre mayo y noviembre de 2020. En todos los casos el diagnóstico se realizó mediante reacción en cadena de la polimerasa con transcriptasa inversa (rt-PCR; Film Array y/o Gene Finder).
Se registraron las siguientes variables: edad, género, comorbilidades, enfermedad oncológica subyacente, estadio, tratamiento oncológico en los 30 días previos al diagnóstico, presencia de infiltrados pulmonares en los estudios radioló gicos al momento de diagnóstico de la infección, duración de la internación, días de aislamiento durante la internación, requerimiento de glucocorticoides, UTI y ARM, y la mortalidad hospitalaria por cualquier causa. Se registraron los resultados de laboratorio al momento del diagnóstico (dentro de las 48 h del ingreso).
La infección fue categorizada como intrahospitalaria si el diagnóstico se realizó luego de 48 h del ingreso.
En el caso de los pacientes con diagnóstico de COVID-19 intrahospitalario, la duración de la internación se contabilizó a partir de la fecha del diagnóstico.
Los resultados de las variables categóricas se expresan como frecuencias y porcentajes. Los resultados de las varia bles cuantitativas se expresan como mediana y rango inter cuartilo (RIC). La comparación entre grupos de las variables categóricas se realizó mediante la prueba de Chi2 o la prueba exacta de Fisher cuando las frecuencias esperadas fueron menores a 5. La comparación entre las variables cuantitativas se realizó mediante la prueba de Wilcoxon.
Se realizó un modelo de regresión logística con muerte al egreso hospitalario como variable dependiente y las variables que fueron estadísticamente significativas. En relación a las dos variables que comprenden el recuento de neutrófilos (recuento de neutrófilos e índice neutrófilo/linfocito -INL-), dado que son variables cuyos resultados se encuentran relacionados entre sí, en el análisis multivariado se incluyó el INL dado que hay trabajos que demostraron su relación con mal pronóstico. La comprobación del supuesto de linealidad entre las variables independiente cuantitativas del modelo de regresión logística con el logaritmo natural del odds de la variable dependiente se realizó mediante la regresión de polinomios fraccionales7, 8. En el caso de la concentración de dímero D, que no cumplió con el supuesto de linealidad se calculó el punto de corte según el método de Youden, a partir de la variable transformada que mejor ajustaba en la regresión de los polinomios fraccionales, empleándose como variable categórica para facilitar la comprensión de los resultados. Se definió como estadísticamente significativo y p-valor a dos colas < 0.05.
El análisis estadístico se realizó con el programa R v.4.0.3 a través del entorno de desarrollo integrado RStudio9,10. Se emplearon los paquetes mfp y pROC11,12.
El trabajo fue aprobado por el Comité de Ética en Investi gación del Instituto Médico Especializado Alexander Fleming.
Resultados
Durante el período analizado se internaron 77 pacientes con cáncer y COVID-19. Dos se internaron al octavo y décimo día del diagnóstico de COVID-19 por lo que no fueron incluidos en al análisis, dado que sus datos basa les de laboratorio no reflejan el momento del diagnóstico de la enfermedad. Ninguno de los dos casos falleció ni requirió unidad de cuidados intensivos. Un paciente en cuidados de fin de vida fue diagnosticado con COVID-19 el mismo día de su defunción, sin haberse realizado es tudios complementarios. Se analizaron los datos de los 74 casos restantes.
Treinta y ocho (51.4%) pacientes fueron de género femenino. La mediana de la edad fue 60.5 años (RIC: 51.5-69.7). Sesenta y cinco (87.8%) tenían diagnóstico de tumores sólidos y 9 (12.2%) de enfermedad oncohemato lógica. Dentro de la población de pacientes con tumores sólidos, 40 (61.5%) tenían metástasis a distancia, 14 (21.5%) enfermedad localmente avanzada y 11 (16.9%) tumor localizado.
Las características demográficas y las comorbilidades de la cohorte se encuentran en la Tabla 1. La infección fue intrahospitalaria en 20 casos (27%). Tenían infiltrados pulmonares en los estudios radiológicos al momento del diagnóstico 58 (78.4%) pacientes.
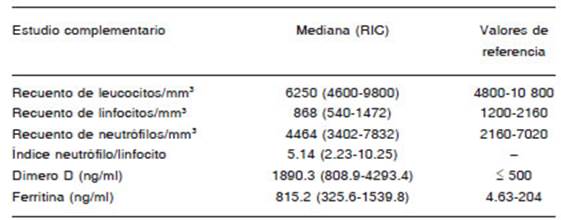
Las variables de laboratorio al momento del diagnós tico del COVID-19 se resumen en la Tabla 2.
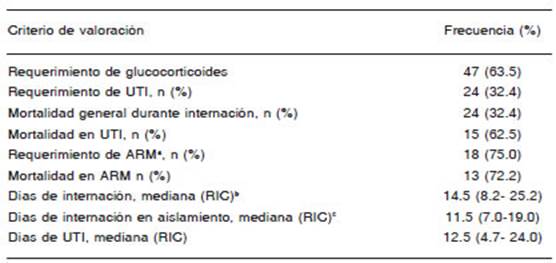
La evolución de los pacientes se encuentra en la Tabla 3. Veinticuatro (32.4%) se derivaron a UTI y, de ellos, 18 (75%) requirieron ARM.
La mortalidad general durante la internación fue 32.4% (24). La mortalidad en UTI fue 62.5% (15). La mortalidad en ARM fue 72.2% (13). No hubo fallecidos entre los pacientes con enfermedades oncohematológicas.
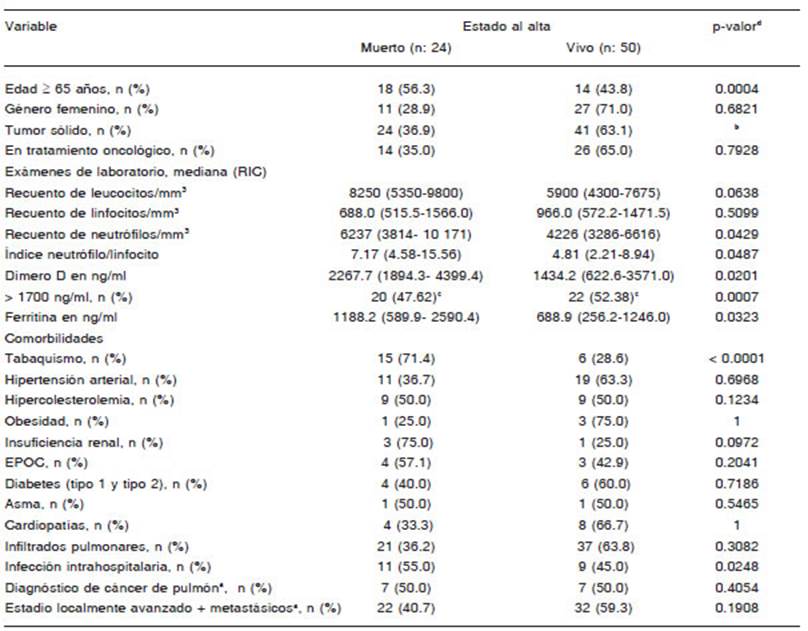
En la Tabla 4 se encuentra la comparación de las variables medidas al diagnóstico de COVID-19 entre los grupos de pacientes vivos y muertos al egreso.
En aquellos con tumores sólidos no se encontraron di ferencias estadísticamente significativas en la mortalidad según el estadio de la enfermedad. No hubo diferencia estadísticamente significativa en la mortalidad entre quienes habían recibido o no tratamiento antineoplásico.
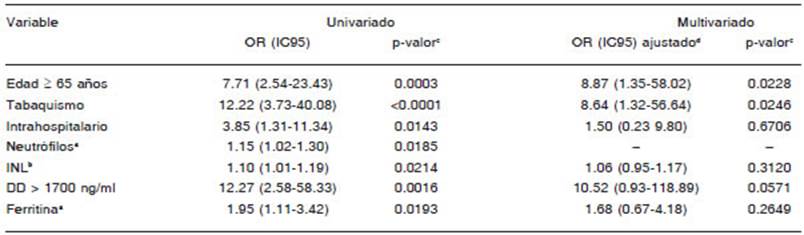
Los odds ratios obtenidos con el modelo de regre sión logística de las variables asociadas a mortalidad se describen en la Tabla 5. En el análisis univariado se encontraron diferencias estadísticamente significativas en la edad, tabaquismo, recuento de neutrófilos, INL, la concentración plasmática de dímero D y ferritina, y haber adquirido la infección durante la internación.
En el análisis multivariado fueron estadísticamente significativos la edad mayor a 65 años y el tabaquismo. Los odds ratio ajustados fueron 8.9 (1.4-58.0) para la edad mayor a 65 años y 9.7 (IC95: 1.9-50.4) para el tabaquismo.
Discusión
El impacto del COVID-19 en la población con cáncer tiene múltiples aristas. Expone al paciente a mayores compli caciones y resulta en postergaciones de tratamientos13.
Los trabajos que evaluaron la evolución de COVID-19 en pacientes con cáncer incluyeron una población hete rogénea (cáncer activo, una cohorte con rt-PCR positiva y diagnóstico de cáncer, y otros elaborados a partir de registros multinacionales)14.
La mortalidad por cualquier causa en nuestra cohorte fue 32.4%. En un análisis a partir del Sistema Integrado de Salud Argentina (SISA), que incluyó 207 079 casos de COVID-19, de los cuales 4436 (2.1%) tenían antecedentes de cáncer, y se internaron 2551, la mortalidad entre los pacientes oncológicos fue 21.9%15.
En el UK Coronavirus Cancer Monitoring Project (UK CCMP), que incluyó 800 pacientes con cáncer activo, la mortalidad fue 28.3%16. En la serie del Hospital Gustav Roussy, que incluyó pacientes con cáncer ambulatorios e internados, la mortalidad fue 17.4%17. En un metanálisis de 15 estudios la mortalidad fue 22.4%18.
Los resultados de los estudios de cohortes retrospec tivas que comparan mortalidad en pacientes con y sin neoplasias son controvertidos. En la cohorte de 9275 pa cientes en la región italiana del Véneto con SARS-CoV-2 confirmados, la mortalidad fue mayor en quienes tenían antecedentes oncológicos (14.7%) en comparación con aquellos que no los tenían (4.5%)19. En un estudio en la provincia de Hubei, China, los pacientes con cáncer tuvieron mayor mortalidad (OR: 2.34; IC95: 1.15-4.77)4, y un resultado similar se observó en un estudio realizado en Nueva York (OR 2.45; IC95: 1.71-3.49)20. En el reporte de 44 672 casos confirmados del Chinese Center for Disease Control and Prevention, la tasa de letalidad global (2.3%) fue más baja que en la población con cáncer (5.6%)21. Por el contrario, en un estudio realizado por Brar y col. no hubo diferencias estadísticamente significativas en la mortalidad entre los pacientes con y sin cáncer (24.8% vs. 21.4%)22. Los autores atribuyen esta diferencia a que los pacientes incluidos difieren en la cantidad de comor bilidades o distinta distribución de las edades22.
El 32.4% de nuestros pacientes ingresaron a UTI. Requirió ARM el 75% de ellos. El ingreso a UTI comu nicado en la serie del Hospital Gustav Roussy fue 9%17. En el Reino Unido fue 7%16. En el trabajo de Kuderer y col., que incluyó pacientes de Canadá, EEUU y España, fue 14%, con un requerimiento de ARM de 12%23. En el estudio TERAVOLT, que solo incluyó neoplasias toráci cas, fue 9%24.
La mortalidad en UTI publicada es muy variable, desde 16%25 hasta 78%24, ambos estudios realizados en Wuhan. Entre 5700 pacientes de los hospitales de Nueva York fue 24.5%, pero cuando analizan individuos en ARM, la mortalidad alcanzó el 88.1%27. En aquellos con cáncer, la mortalidad en UTI fue 38% y, entre los que requirie ron ARM, 43%23. La mortalidad de nuestros pacientes ingresados a UTI fue 62.5% y 72.2% de los pacientes en ARM. La mortalidad en UTI fue disminuyendo a lo largo del 2020 en Europa y Estados Unidos28.
El 27% de nuestra serie adquirió la infección durante la internación. La frecuencia de infección intranosocomial comunicada fue cercana al 12%25,29. En una serie de 252 pacientes con cáncer, el 18.7% fueron infecciones nosocomiales30.
Si bien los resultados no son uniformes, los factores asociados a peor pronóstico en la población con cáncer son la edad16,18,19,23, el tabaquismo17,23,24, la presencia de comorbilidades16,23, el sexo16,18,19,23, la enfermedad oncológica subyacente6, la extensión de la enfermedad17 y estar recibiendo tratamiento antineoplásico23. También se mencionan como factores de riesgo, parámetros inflamatorios de laboratorio como la proteína C reactiva sérica, la ferritina y dímero D plasmáticos17 y el recuento de neutrófilos6.
En nuestra cohorte, en el análisis univariado, la edad mayor a 65 años, el tabaquismo, la infección por CO VID-19 intranosocomial, el recuento de neutrófilos, el INL, y la concentración plasmática de dímero D y ferritina se asociaron con mayor mortalidad (Tabla 5).
Luego del análisis multivariado, la edad mayor a 65 años y el tabaquismo fueron las únicas variables asocia das con mayor mortalidad (Tabla 5).
La edad es la variable que se asocia con mayor mor talidad de manera consistente en todos los trabajos, sea en población general como en pacientes oncológicos. Nuestro hallazgo es consistente con otras publicaciones. En los estudios COVID-19 Cancer Consortium (CCC19)23, UK CCMP16, en la cohorte del Hospital Gustav Roussy17, y el metanálisis realizado por Zhang y col.18 la edad se asoció con mayor riesgo de mortalidad.
La asociación entre tabaquismo y mortalidad también fue consistente en la población de pacientes oncológi cos23,24. En el estudio del Hospital Gustav Roussy, el tabaquismo se asoció con mayor mortalidad en el análisis univariado, no así en el multivariado17.
Pocos trabajos evalúan la asociación entre infección por COVID-19 intrahospitalario y mortalidad. En un estudio multicéntrico en Canadá que incluyó 252 pa cientes con cáncer, la mortalidad fue mayor en el grupo que desarrolló infección intranosocomial30. En nuestra cohorte, en el análisis univariado, la infección intrahos pitalaria se asoció con mayor mortalidad. Sin embargo, luego del análisis multivariado no fue estadísticamente significativa.
La asociación entre el INL y mayor morbimortalidad se ha informado en la población general31. Jee y col. comuni caron un recuento mayor de neutrófilos en los pacientes con cáncer que desarrollaron COVID-19 grave o crítico6. En el análisis univariado, encontramos asociación entre un mayor recuento de neutrófilos y el valor del INL con mayor mortalidad. La asociación de INL no fue estadísticamente significativa luego del análisis multivariado.
Valores elevados de parámetros que reflejan infla mación, como la concentración plasmática de ferritina y dímero D, se han asociado con mayor mortalidad. En la cohorte analizada en el Hospital Gustav Roussy, los pacientes con valores de dímero D > 3 μg/l tuvieron mayor mortalidad17; en el trabajo del MSKCC6, desarrollaron COVID-19 grave o crítico aquellos que tenían mayores concentraciones de dímero D. En nuestro trabajo, si bien esta variable fue significativa en el análisis univariado, no lo fue luego del ajuste multivariado.
A diferencia de otros estudios no encontramos diferen cias estadísticamente significativas entre la presencia de comorbilidades16,23, la actividad tumoral23 y la mortalidad. Al igual que otros autores, no observamos diferencia en la mortalidad entre los que se encontraban recibiendo tratamiento antineoplásico comparados con quienes no lo estaban recibiendo16,23.
Tampoco hallamos diferencia en mortalidad entre aquellos con tumores sólidos con enfermedad localizada o metastásica, al igual que lo publicado en el Reino Unido16.
En nuestra cohorte, la población de pacientes on cohematológicos representó el 12.2%. Ninguno de los pacientes oncohematológicos falleció. En la serie del MSKCC la enfermedad oncohematológica se asoció a enfermedad grave o crítica en el análisis multivariado6. El 10.8% de los pacientes oncohematológicos tenían leu cemia mieloide aguda, y el 87.5% de ellos desarrollaron enfermedad crítica6. En nuestra cohorte uno solo tenía leucemia aguda en remisión.
Los resultados de nuestro trabajo pueden estar ses gados. Se trata de una población de pacientes oncológi cos, la mayoría de ellos con tumores sólidos en estadio avanzado en una institución monovalente. Esto podría explicar la mayor frecuencia de admisión en UTI, infección nosocomial y mortalidad.
En resumen, presentamos una experiencia que pue de resultar de utilidad para otros grupos o instituciones polivalentes donde se presenten pacientes oncológicos durante la pandemia.