El avance en el conocimiento de la lepra, durante las últimas cuatro décadas, ha sido un camino sembrado de luces y sombras.
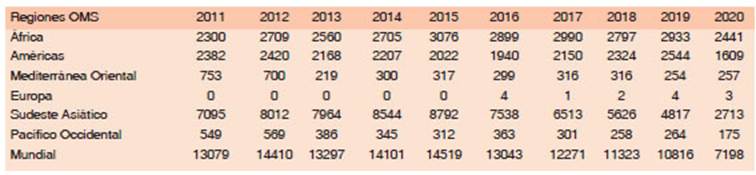
Sin lugar a dudas, un primer logro fue la disminución de su prevalencia a nivel mundial a partir de la implementación de la terapia multidroga (TMD), en 1982. Estos esquemas TMD, distribuidos gratuita mente por la OMS, han hecho posible que más de 15 millones de enfermos sean curados desde su ad venimiento1. Son muy eficaces, con índices de recaídas muy bajos, inferiores al 1% en un seguimiento de 12 años, además de ser cada vez más cortos en su duración, de 6 meses a 1 año2,3. Sin embargo, ellos no han podido detener la transmisión de la enfermedad, ni la discapacidad que ésta conlleva y el número de casos nuevos, con discapacidad grado 2 (DG2) al momento del diagnóstico, evidencia una muy lenta tendencia declinante a nivel mundial (Tabla 1)4.
Un hito trascendente en el conocimiento del Mycobacterium leprae (ML) ha sido la identificación y el análisis de la secuencia completa de su genoma. Esto ha permitido una mejor comprensión de la fisio patogenia y genética de la enfermedad y posibilitó el desarrollo de herramientas moleculares, útiles para su diagnóstico, monitoreo de la transmisión y detección de resistencias medicamentosas5.
Estudios filogeográficos, realizados con estas técnicas, han permitido identificar 4 diferentes espe cies del ML (c/u con 4 subtipos, 16 subtipos en total) provenientes de zonas geográficas muy distantes entre sí: Brasil, India, EE.UU. y Tailandia, y cuyos genomas son prácticamente idénticos (en un 99.9%)6. Esta falta de variación en las secuencias de los genomas explicaría la baja probabilidad de mutaciones genéticas, a diferencia de lo observado con otros agentes etiológicos, como los virus.
No hay dudas que el ML es trasmitido de persona a persona y los estudios epidemiológicos demues tran que “el riesgo de infección sigue una clara estratificación”. Un estrecho contacto con un paciente bacilífero aumenta el riesgo de contraer la enfermedad. El riesgo es mayor si el contacto es con pacien tes multibacilares (MB) que con paucibacilares (PB). A su vez, es mayor entre contactos cercanos o sociales de pacientes MB que entre la población general7.
Pero también es probable que haya otros patrones de trasmisión. Se ha comprobado, por PCR que las mucosas nasal y oral son la entrada y salida del ML y su transmisión ocurre por vía inhalatoria a través de las microgotas aéreas. Se ha comprobado la existencia de portadores nasales asintomáticos en áreas endémicas (5% de la población). Sin embargo, la detección del ML en la mucosa nasal no implicaría necesariamente que éstos desarrollen la enfermedad, que solo ocurriría entre el 1 y el 10%8,9.
Es posible que el portador sano, con infección subclínica, juegue un rol en la trasmisión, lo que explicaría que, en una gran proporción de enfermos, en áreas de alta endemia, sea difícil reconocer el caso índice.
Otra vía de trasmisión, aunque probablemente sea la excepción más que la norma, es a través de la inoculación mecánica o por contaminación de heridas o instrumental (tatuajes, traumatismos, vacu nación)7.
Se ha investigado, también, el posible reservorio ambiental del ML. En áreas de alta prevalencia, como Indonesia e India, se detectó por PCR la presencia del ML en muestras de agua y suelo10. Estos hallazgos han sido cuestionados por los posibles falsos positivos con otras micobacterias ambientales. Si bien el ML puede sobrevivir varios días en el suelo y en el agua, así como tolerar diferentes condicio nes climáticas, aún no se confirmado su presencia como verdadero reservorio ambiental (en términos de supervivencia o replicación).
La lepra en animales en estado salvaje se ha detectado tanto en armadillos, como en monos y chim pancés11, esto llevaría a considerarlos como reservorio zoonótico. En el sur de EE.UU. se identificó la misma especie del ML en armadillos y pacientes infectados7. Sin embargo, la transmisión entre anima les y humanos aún no ha podido ser del todo aclarada.
La persistencia en la detección de casos nuevos ha conducido, desde hace años, a promover estra tegias de profilaxis.
Una de ellas es la administración de una sola dosis de rifampicina (RMP) a los contactos de pacien tes MB recién diagnosticados, esta medida logra una reducción del riesgo de infección del 57% durante los dos primeros años12,13.
Otra estrategia es la inclusión de la vacunación con BCG, con un efecto protector del 60%. En con tactos previamente inmunizados aumentaría al 80%. Con este fundamento se ha planteado la quimio inmunoprofilaxis (PEP-Hans) que incluye una dosis de RMP seguida de la vacunación con BCG, admi nistrada a los contactos de pacientes recién diagnosticados13.
También ha habido progresos en investigación y desarrollo de una vacuna (Lepvax), una proteína de fusión con un adyuvante, el que facilitaría una rápida respuesta Th1. Son promisorios los estudios en armadillos: retrasaría y reduciría el daño neural. Sería inocua en sujetos infectados y no infectados e induciría una larga inmunidad14.
Se ha avanzado en muchos aspectos de la lepra, pero la transmisión de la enfermedad no se habrá interrumpido mientras continúe la detección de casos nuevos, con discapacidades avanzadas al mo mento del diagnóstico y en poblaciones de baja edad4,15.
Con respecto a la Argentina, la situación epidemiológica de la lepra, la ubica entre aquellos países de baja endemia. Al igual que ocurre a nivel mundial, hay una lenta disminución del número de casos nuevos detectados. En 2019 se registraron 211 casos nuevos y durante el 2020, a pesar del sub registro por la emergencia sanitaria COVID-19, se notificaron 131 casos nuevos, el 11.5% de ellos con DG2 al momento del diagnóstico, el 10% eran niños, niñas y adolescentes16.
Es interesante lo observado en el hospital F. J. Muñiz. Durante el año 2020 se realizaron 2 en cuestas en forma virtual referidas al conocimiento y sospecha de la lepra; la primera en los centros de atención primaria de la Ciudad Autónoma de Buenos Aires (174 encuestados): La segunda encuesta fue dirigida a los asistentes al Curso Nacional de Actualización en lepra para el personal de salud, previo al inicio del mismo (126 encuestados). En ambas poblaciones se evidenció un conocimiento correcto de la enfermedad, sin embargo, el 60 y el 90% de los encuestados (del Curso y de los cen tros de atención primaria, respectivamente) nunca sospecharon la enfermedad independientemente de los años de experiencia laboral. La falta de sospecha a nivel de la atención primaria, es un signo de alarma que aleja la posibilidad de un diagnóstico temprano con las graves consecuencias de discapacidad que esto ocasiona.
Hay luces y sombras en este largo camino leprológico… Hace más de cuatro décadas, un maestro argentino impuso como eslogan “piense en lepra”, la vigencia de este mensaje es evidente en tanto persista la enfermedad en nuestro país.