PUNTOS CLAVE
• La oxigenoterapia con cánula nasal de alto flujo es una estrategia ampliamente utilizada en pacientes con insuficiencia respiratoria aguda ya que demostró reducir la tasa de intubación y conexión a ventilación mecánica en esa población de pacientes. El índice ROX nos permite predecir la falla al soporte con CNAF.
• En pacientes con insuficiencia respiratoria aguda secundaria a neumonía por COVID-19 tratados con oxigenoterapia a alto flujo, el índice ROX resultó ser un buen predictor de éxito. Nosotros evidenciamos que su mayor sensibilidad fue hallada a las 12 horas del inicio del soporte.
La insuficiencia respiratoria aguda (IRA) es una de las principales causas de ingreso a las Unidades de Cuidados Intensivos (UCI) en todo el mundo1. En algunos pacientes la infección por SARS-CoV-2 genera deterioro grave de la oxi genación requiriendo soporte ventilatorio2. Las estrategias no invasivas de oxigenación, tales como cánula nasal de alto flujo, ventilación no invasiva con casco tipo helmet o máscara facial y presión continua en la vía aérea, comparadas con terapia con oxígeno estándar demostraron que reducen la intubación orotraqueal en hi poxemia moderada a grave3. En el último tiempo se extendió la utilización de soporte no invasi vo en casos moderados a graves de insuficien cia respiratoria aguda, especialmente durante la pandemia de COVID-19, debido a la escasez de ventiladores y de personal cualificado para el correcto manejo de los mismos4-6.
Los pacientes con neumonía por COVID-19 que requieren ventilación mecánica (VM) pre sentan un alto riesgo de evolucionar desfavora blemente con una mortalidad aproximada del 40%4. El estudio SATICOVID publicado en mayo del 2021 mostró que la mortalidad en UCI en Argentina de pacientes con neumonía por CO VID-19 que requirieron asistencia ventilatoria mecánica es de 57%5.
La cánula nasal de alto flujo (CNAF) ha resulta do ser fundamental en el tratamiento de pacien tes con IRA debido a los beneficios que presenta por sobre la oxigenoterapia convencional e in cluso por sobre la ventilación mecánica no inva siva (VMNI) en pacientes con IRA hipoxémica. Se trata de un sistema capaz de entregar flujos en tre 30-100 L/min de aire caliente y humidificado con una fracción inspirada de oxígeno (FiO2) con trolada6. Guías publicadas recientemente para el manejo de la infección por SARS-CoV-2 sugieren la utilización de CNAF para el tratamiento de la IRA generada por el virus en los pacientes que no responden a la oxigenoterapia convencional7. La oxigenoterapia con CNAF demostró reducir la tasa de intubación y conexión a VM en pacientes con IRA8,9. Asimismo, el uso del dispositivo re quiere el monitoreo estricto, dado que la intuba ción efectuada tardíamente conlleva una mayor mortalidad10. Una de las principales herramien tas para esto es el índice ROX11, consistente en la relación entre la saturación de oxígeno (SaO2), la FiO2 y la frecuencia respiratoria. El índice ROX ha sido un predictor de falla y necesidad de ventilación mecánica en pacientes con insuficiencia respiratoria no-COVID, con valores de referencia en distintos intervalos de tiempo de 2, 6, 12 h de 4.886. Sin embargo, en los estadios tempranos de la enfermedad pulmonar por COVID-19 aquellos que presentan grados de hipoxemia con necesi dad de FiO2 elevadas y frecuencias respiratorias bajas, lo que repercute indefectiblemente en el índice, volviéndolo menos confiable.
El objetivo primario de nuestro estudio fue evaluar el valor predictivo del índice ROX y el objetivo secundario fue describir la evolución de una población de pacientes ingresados en UTI por neumonía por COVID-19 que requirieron oxigenoterapia a alto flujo.
Materiales y métodos
El presente es un estudio de cohorte retrospectiva efectuado entre el 1 de febrero y el 10 de julio de 2021 en la UCI del Sanatorio Güemes (Buenos Aires, Argentina). Se trata de una UCI polivalente que consta de 46 camas críticas. Se incluyeron mayores de 18 años con hisopado nasofaríngeo positivo por PCR-RT para SARS-COV-2, que ingresaron a la UCI con IRA (SaO2 < 93% con oxígeno su plementario por máscara reservorio a 15 L/min, más la presencia de al menos uno de los siguientes criterios: disnea grave, tiraje intercostal o supraclavular, asincronía tóraco-abdominal o FR > a 30 resp/min) y a los cuales se les implementó oxigenoterapia con CNAF por un tiempo > 2 h. Fueron excluidos los que requirieron soporte ven tilatorio invasivo antes del inicio de CNAF, pacientes con inestabilidad hemodinámica y aquellos con voluntades anticipadas de no reanimación.
El soporte con alto flujo fue efectuado con ventilado res NEUMOVENT ADVANCE (Tecme Global, Buenos Aires, Argentina). Se inició con el máximo flujo tolerado por el paciente con el objetivo de mantener un flujo de 50-60 L/ min y se ajustó la FiO2 para lograr una saturación entre 92-96%; se utilizó el humidificador activo MODELO MR- 810 (Fisher & Pykel, Auckland, Nueva Zelanda) y la tem peratura fue ajustada de acuerdo al confort del paciente. Todos fueron monitorizados de forma no invasiva para frecuencia cardíaca, frecuencia respiratoria, presión arte rial y SaO2. La desvinculación del alto flujo fue iniciada reduciendo paulatinamente la FiO2 monitoreando que el paciente mantenga el objetivo de SaO2 entre 92-96%. Una vez que se alcanzó una FiO2 de 40-50%, se redujo el flu jo hasta 40 L/min y si mantenía una SaO2 y/o una buena mecánica ventilatoria, se rotaba a máscara reservorio o cánula nasal. La falla en el soporte con alto flujo fue defi nida como la necesidad de progresar a intubar al paciente e iniciar soporte ventilatorio convencional. La decisión de progresar quedaba a discreción del médico tratante en todo paciente que cumpla alguno de los siguientes cri terios de intubación orotraqueal: imposibilidad de man tener una SaO2 > 93% o una PaO2 > 60 mmHg a pesar de recibir una FiO2 mayor de 80%, Fr > a 35 resp/min por más de 5 minutos, aumento progresivo en la PaCO2, deterioro hemodinámico (TAS < 90 mmHg o TAM < 65 mmHg a pe sar del uso de fluidos) o deterioro del estado neurológico.
Análisis estadístico
Las variables categóricas se reportaron como número de presentación y porcentaje. Las variables continuas que asumieron una distribución normal se reportaron como media y desvío estándar (DE). De lo contrario, se utilizó la mediana y rango intercuartílico (RIQ). Para determinar la distribución de la muestra se utilizó el test de Shapiro- Wilk. Se conformaron dos grupos, denominados éxito y fracaso, según la respuesta a la intervención con CNAF. Para comparar las variables categóricas se utilizó el test Chi-cuadrado o el test exacto de Fisher, según correspon diera. Para la comparación de variables continuas se uti lizó el test t para muestras independientes o el test de Mann Whitney, según correspondiera.
La precisión del índice ROX para identificar a los pa cientes que fracasaron al tratamiento con CNAF se deter minó mediante el análisis de la curva de características operativas para el receptor (ROC: receiver operating charac teristic) y del área bajo la curva (AUC: area under the curve). La sensibilidad, la especificidad y el óptimo punto de cor te del índice de ROX fueron calculados a través del análi sis de la curva ROC. El óptimo punto de corte se estableció según el ROX con mayor índice de Youden (sensibilidad + especificidad-1)12.
Se consideró como estadísticamente significativo a un p valor <0,05.
Para el análisis de los datos se utilizó el software IBM SPSS Macintosh, versión 26.0 (IBM Corp., Armonk, NY, USA)15,16.
Consideraciones éticas
Dado el carácter retrospectivo del estudio, no se tomó consentimiento informado. Al ingreso a la institución todos los pacientes firman que aceptan compartir sus datos para eventuales investigaciones futuras. Los datos fueron anonimizados y se omitieron datos personales o identificativos. Todo el estudio se realizó de acuerdo a lo establecido en la Declaración de Helsinki. El estudio fue aprobado por el Comité de Ética de nuestra institución (Código de registro: 7017).
Resultados
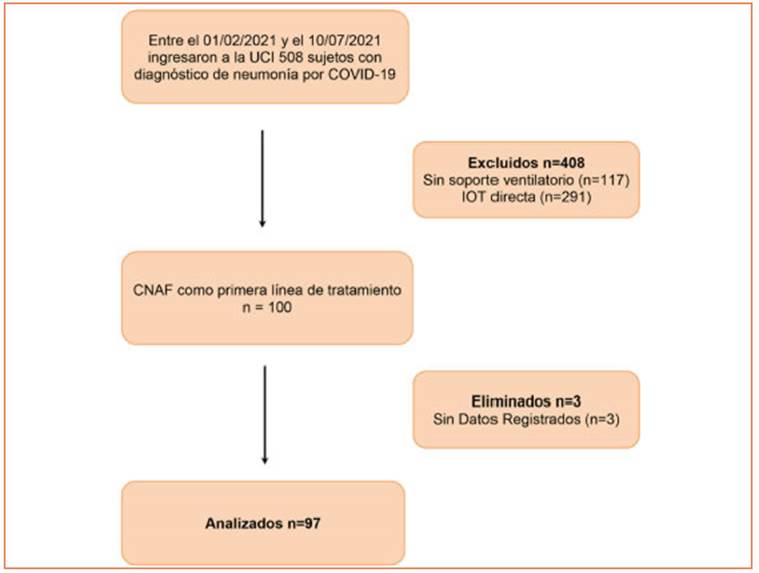
En el período de estudio ingresaron a la UCI 942 pacientes (Fig. 1). Se analizaron los datos de un total de 97, con una mediana de edad de 57 años, en su mayoría hombres (77%) con un APACHE II de 8. De estos, 42 (43.3%) respondieron satisfac toriamente al tratamiento con CNAF y 55 (56.7%) fracasaron al tratamiento requiriendo intubación orotraqueal y soporte ventilatorio invasivo.
En la Tabla 1 se presentan las características de todos los pacientes al ingreso a UCI, para los grupos éxito y fracaso al tratamiento.
La mediana del tiempo desde el inicio de sín tomas hasta el inicio de CNAF fue de 10 [7-13.5] días; sin diferencias significativas en los grupos éxito y fracaso (10.5 [7-13] y 10 [8-15] días res pectivamente (p = 0.89). La mediana del tiempo desde el ingreso a UCI hasta el inicio de CNAF fue de 0 [0-1] días; sin diferencias significativas al comparar éxito (p = 0.70).
La mediana del tiempo de uso de CNAF fue 3 [2-6] días, siendo de 2 [1-3] días en los que fraca saron y 6 [5-10] días en el grupo éxito (p < 0.001).
De los 55 pacientes que fracasaron, 11 (20%) sobrevivieron y 44 (80%) fallecieron durante su internación en UCI (p < 0.001). La mediana del tiempo de uso de CNAF en los que sobrevivieron y fallecieron, fue de 2 [1-2] y 2 [1-3] días, respec tivamente (p = 0.84).
Ningún paciente que respondió satisfactoria mente al tratamiento con CNAF falleció durante su internación en UCI. Al relacionar la mortali dad en UCI con la respuesta al tratamiento con CNAF las diferencias resultaron estadísticamen te significativas (p < 0.001).
Previo al inicio del tratamiento con CNAF la mediana de SaO2 fue 92 [89-95] %, siendo de 94 [91- 95] % en el grupo con éxito y de 91 [88- 94] % en el grupo que fracasó al tratamiento (p = 0.002).
En la Tabla 2, se presenta la evolución del tra tamiento con CNAF dentro de las primeras 12 h para la SaO2, FiO2, flujo de O2, frecuencia car díaca, frecuencia respiratoria, tensión arterial media e índice ROX, según éxito y fracaso al tra tamiento con CNAF. Al comparar ambos grupos, la FiO2, y el flujo de O2, demostraron diferencias significativas (p < 0,001).
El índice ROX evaluado al inicio, 2, 6 y 12 h de mostró diferencias significativas entre éxito y fra caso al tratamiento con CNAF (Tabla 2 y Fig. 2).
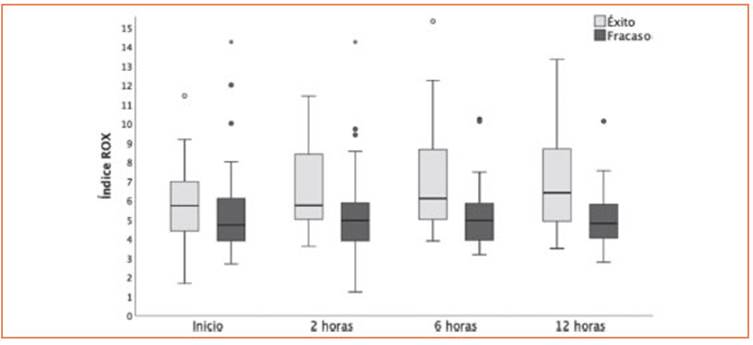
Figura 2 Diagrama de cajas para el índice ROX al inicio, 2, 6 y 12 horas según éxito y fracaso al tratamiento con cánula nasal de alto flujo. En todas las instancias las diferencias resultaron estadísticamente significativas (p<0.05)
En la Tabla 3 se presenta la precisión del índi ce ROX al inicio, 2, 6 y 12 horas para discriminar el éxito/fracaso al tratamiento con CNAF.
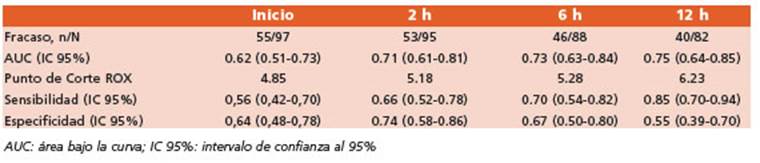
Tabla 3 Precisión del índice ROX de Inicio, 2, 6 y 12 horas para discriminar el éxito de la cánula nasal de alto flujo
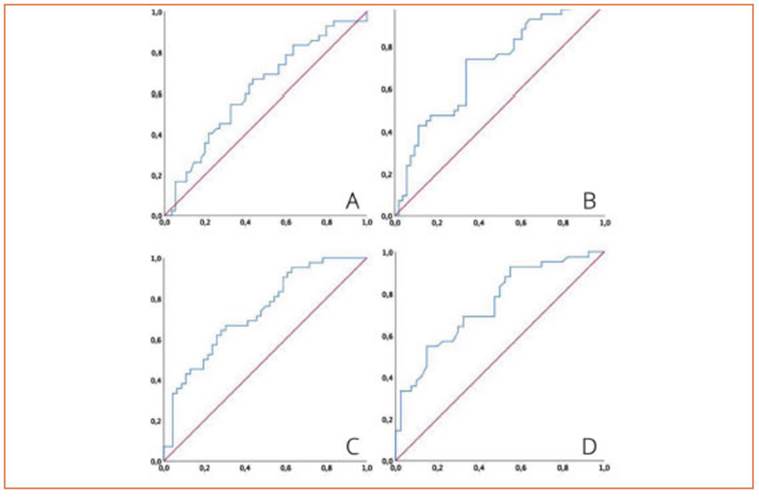
Como se muestra en la Figura 3, el análisis ROC identificó el índice ROX de las 12 horas como el mejor predictor de fracaso con un área bajo la curva de 0.75 (0.64-0.85) y un punto de corte de 6.23 como mejor predictor de intuba ción [sensibilidad 0.85 (IC 95% 0.70-0.94), especi ficidad 0.55 (IC 95% 0.39-0.70)].
Discusión
Nuestro principal hallazgo fue que el análisis de la curva ROC identificó el índice ROX a las 12 horas como el mejor predictor de fracaso del so porte con CNAF, con un punto de corte de 6.23. El índice de ROX fue eficaz en predecir la falla del soporte con cánula nasal de alto flujo en pa cientes con neumonía por COVID-19. En nuestra población, el 56.7% fracasó al soporte con CNAF.
En la población estudiada, el índice ROX ha tenido valores más altos entre los pacientes que no han fallado en comparación con los encon trados en otras series, y con áreas bajo la curva menores que las originales13. En el estudio de Zucman y col. el punto de corte del índice de ROX que se asoció a bajo riesgo de intubación fue > 5.3714. En abril de 2021, Jigian Xu y col. publicó un estudio multicéntrico retrospectivo en el cual evidenció que la edad por encima de los 60 años y valores de índice ROX < 5.31 dentro de las 4 h del inicio del soporte con CNAF fueron predicto res independientes de falla de la CNAF15. Valores de corte similares encontró Santos Ferrer y col. en su estudio observacional prospectivo publi cado en septiembre del 2020 en el cual eviden ció que aquellos pacientes que tenían un IROX > 5.35 dentro de las 24 h del soporte con CNAF no requerían intubación orotraqueal y conexión a ventilación mecánica16. Asimismo, Jay Prakash y col. en su revisión sistemática y metaanálisis publicado en 2021 demostraron que el índice de ROX es un buen predictor de falla del soporte con CNAF, punto de corte de 5, en pacientes con COVID-19 e insuficiencia respiratoria17.
Los pacientes con neumonía por COVID-19 pueden presentarse con alto grado de hipoxe mia sin percepción de disnea, lo que explicaría los valores más altos en el punto de corte del índice ROX como predictor de falla18. Esto gene raría frecuencias respiratorias no tan elevadas impactando en el índice ROX, que podría así presentar valores elevados a pesar de bajos ni veles de saturación de oxígeno y altos valores de FiO2. Además, la presencia en los pacientes de niveles de saturación superiores de 92% pro bablemente genere volúmenes respiratorios ba jos19. Otro punto a destacar de esta población es que durante el uso de la CNAF, a pesar del valor inicial de ROX, el descenso paulatino del índice posiblemente manifieste un signo de respuesta positiva como la disminución del espacio muer to o el reclutamiento pulmonar por el efecto que presenta los altos niveles de flujo mantenidos en la vía aérea20,21.
Los pacientes añosos y con comorbilidades probablemente presenten mayor fragilidad y menos reserva funcional lo que explicaría el peor pronóstico. En nuestro estudio, la edad y la presencia de hipertensión arterial se asociaron de forma estadísticamente significativa al fraca so del soporte con CNAF, demostrando una vez más que estos factores se relacionan con mal pronóstico en este tipo de pacientes5,22.
Varios estudios demostraron un porcentaje de falla de la CNAF en COVID-19 de entre un 38 - 45%23-27. Los mismos fueron realizados en China y EE.UU. durante los meses de enero y junio de 2020 cuando predominaron variantes distintas a la gamma (las primeras muestras documenta das fueron en Brasil en noviembre de 2020). En nuestra población el porcentaje de falla fue de 56.7%. Este valor más elevado se podría explicar debido a que los pacientes fueron reclutados du rante la segunda ola en la cual predominó la va riante gamma (linaje p.1) de COVID-19. Hay una creciente evidencia que asocia la infección por esta variante y una mayor gravedad de la infec ción por COVID-1928-30. Asimismo, la gran carga de trabajo que sobrepasó la capacidad del siste ma probablemente explique en parte el porcen taje mayor de falla de la CNAF31.
Los beneficios de la utilización de soporte no invasivo de ventilación en la insuficiencia respi ratoria aguda se deben contrabalancear con el riesgo de falla de tratamiento y el empeoramien to clínico del paciente. En nuestra población, los pacientes que fracasaron al soporte con CNAF presentaron una alta mortalidad (80%). En el es tudio de Byung Ju Kang y col. la intubación tar día (> 48 h) se asoció a mayor mortalidad32. Estos resultados podrían explicarse por la presencia de injuria pulmonar autoinflingida en pacientes con falla respiratoria aguda y que respiran de forma espontánea debido al alto drive respirato rio y la presencia de swings de presión transpul monar potencialmente dañinos33. Los resultados de nuestro análisis refuerzan la evidencia de que el soporte con CNAF en esta población redu ce el riesgo de intubación y en aquellos que no la necesitaron disminuyó la mortalidad durante la internación34,35.
Con respecto a las limitaciones de este estu dio, debemos destacar que se trata de un análi sis de un solo centro; asimismo, es un estudio retrospectivo que incluyó un número limitado de pacientes, aunque los datos fueron cargados de manera prospectiva en una base de datos a cargo de personal altamente entrenado lo que permitió minimizar la pérdida de información.
En nuestro estudio evidenciamos que, en pacientes con insuficiencia respiratoria aguda secundaria a neumonía por COVID-19 tratados con oxigenoterapia a alto flujo, el índice ROX resultó un buen predictor de éxito con valores de corte más elevados que en otras causas de insuficiencia respiratoria. Su mayor sensibili dad fue hallada a las primeras 12 horas del inicio del soporte.