PUNTOS CLAVE
• La calcifilaxis es un trastorno vascular sis témico grave. Puede ser urémica, la cual afecta a cerca del 4% de los pacientes con ERCT, y no urémica, la cual se presenta en pacientes sin insuficiencia renal y se consi dera infrecuente. Su patogenia es en parte conocida y multifactorial. Su diagnóstico histológico es complejo.
• En este trabajo se observó una proporción elevada de casos de calcifilaxis no urémi ca, a diferencia de otras series donde ésta parece excepcional; 50% de los pacientes recibían anticoagulantes dicumarínicos, lo cual apoya su rol en la patogenia, y el diagnóstico se efectuó con una biopsia en 71% de los casos.
La calcifilaxis o arteriolopatía calcificante, es un trastorno vascular sistémico caracterizado por el depósito de calcio en la túnica media arte riolar, la hiperplasia intimal y la trombosis, que ocasiona necrosis isquémica1,2.
Se observa principalmente en pacientes con enfermedad renal crónica terminal (ERCT), en diálisis o que han sido trasplantados, con una incidencia anual de 0.04 a 4%. En estos casos la enfermedad se denomina calcifilaxis urémi ca (CU). Por el contrario, cuando se presenta en pacientes con función renal conservada o enfer medad renal en estadios tempranos se denomi na calcifilaxis no urémica (CNU) y su incidencia se desconoce3.
En su fisiopatogenia intervienen distintos mecanismos. El proceso de calcificación es ac tivo, gradual y progresivo1. Algunos estudios sugieren que, en su aparición, son fundamentales la transformación de las células muscu lares lisas de la túnica media de las arteriolas dérmicas e hipodérmicas en osteoblastos, y el disbalance entre los factores promotores e in hibidores de la calcificación vascular2. Los fac tores de riesgo que parecen estar vinculados a estos mecanismos son el sexo femenino, la obesidad, la diabetes, la hipoalbuminemia, los traumatismos locales, los anticoagulantes di cumarínicos, el déficit de vitamina K, los aná logos de la vitamina D en dosis elevadas, la hi percalcemia, la hiperfosfatemia y la elevación sérica de la PTH4-8. Por otro lado, la trombosis de los vasos afectados es un evento agudo que coincide con el desarrollo clínico de la enfer medad. Los estados de hipercoagulabilidad, así como los episodios hipotensivos, como los que ocurren durante una sesión de diálisis, podrían estar relacionados con su desarrollo y con la aparición aguda del síndrome clínico1,2,5,9,10.
El cuadro se caracteriza por la aparición de máculas purpúricas reticulares, placas o nódu los indurados que evolucionan a úlceras necró ticas, dolorosas. Si bien el compromiso cutáneo es el más frecuente, también puede afectar a otros órganos2.
El diagnóstico de la calcifilaxis se fundamen ta en sus manifestaciones clínicas, los hallaz gos histológicos y los estudios de imágenes1,2. Sin embargo, en algunos casos resulta complejo dado que puede simular otras entidades.
Diez años atrás su mortalidad se estimaba en 60 a 80%11. Sin embargo, estudios recientes evi dencian que ésta en la actualidad es cercana al 40%, lo cual parece estar relacionado con cam bios en su tratamiento12,13.
Los datos sobre las características epide miológicas, clínicas y evolutivas de los pacien tes con calcifilaxis en América Latina son es casos. El objetivo de este trabajo fue describir las características demográficas, los factores de riesgo, las manifestaciones clínicas, los ha llazgos de laboratorio, el diagnóstico histopa tológico, el tratamiento, la evolución y la mortalidad de una cohorte de pacientes con esta enfermedad.
Materiales y métodos
Diseño
Estudio observacional analítico de cohorte retrospecti vo en un centro hospitalario de tercer nivel de compleji dad, el Hospital Italiano de Buenos Aires, Argentina (HIBA).
Población
Se incluyeron pacientes con un diagnóstico histopato lógico de calcifilaxis mediante el hallazgo, con tinciones de hematoxilina y eosina, y Von Kossa, de hiperplasia in timal, depósitos concéntricos de calcio en la túnica me dia arteriolar, oclusión de las arteriolas dérmicas, depó sitos de calcio en los vasos de pequeño calibre del tejido adiposo y/o alrededor de las glándulas écrinas; evaluados por el Servicio de Dermatología del HIBA en el período comprendido entre el 1 de enero de 2011 y el 31 de di ciembre de 2019. Los pacientes fueron seguidos desde el momento del diagnóstico hasta la muerte, la pérdida del seguimiento o la finalización del protocolo, teniendo en cuenta el evento que ocurrió primero.
Mediciones y variables estudiadas
Se revisaron de manera sistemática las historias clíni cas electrónicas de los pacientes incluidos. Se registraron en una base de datos diseñada específicamente para el estudio: fecha de nacimiento, sexo, comorbilidades, me dicación habitual, presentación clínica, niveles séricos de paratohormona intacta (PTHi), calcio (total corregido por albúmina), fósforo, 25-hidroxivitamina D, albúmina, ín dice de filtrado glomerular, diagnóstico histopatológico, número de biopsias efectuadas, tratamiento, evolución y fecha de muerte. Se definió CU en aquellos pacientes que presentaron un clearance de creatinina menor o igual a 15 ml/min/1.73 m2 o trasplante renal, y CNU cuando el clearance era mayor a 15 ml/min/1.73 m2 13. Se consideró como muerte asociada a la calcifilaxis, al deceso secun dario a infección de las heridas o a hemorragia digestiva secundaria a los tratamientos recibidos.
Análisis estadístico
Se utilizaron proporciones para las variables categó ricas, y mediana y rango intercuartílico (RIC) para las va riables continuas para describir las características basa les de la población. Para la comparación de las variables categóricas se utilizó el test de Wilcoxon. Se considera ron estadísticamente significativos valores de p < 0.05. El análisis estadístico de los datos se realizó con el software STATA versión 14.0. El protocolo de esta investigación fue evaluado y aprobado por el comité de ética en protocolos de investigación del HIBA.
Resultados
Se incluyeron 39 pacientes. Los datos demo gráficos, los factores de riesgo, las comorbilida des y los hallazgos de laboratorio se muestran en la Tabla 1.
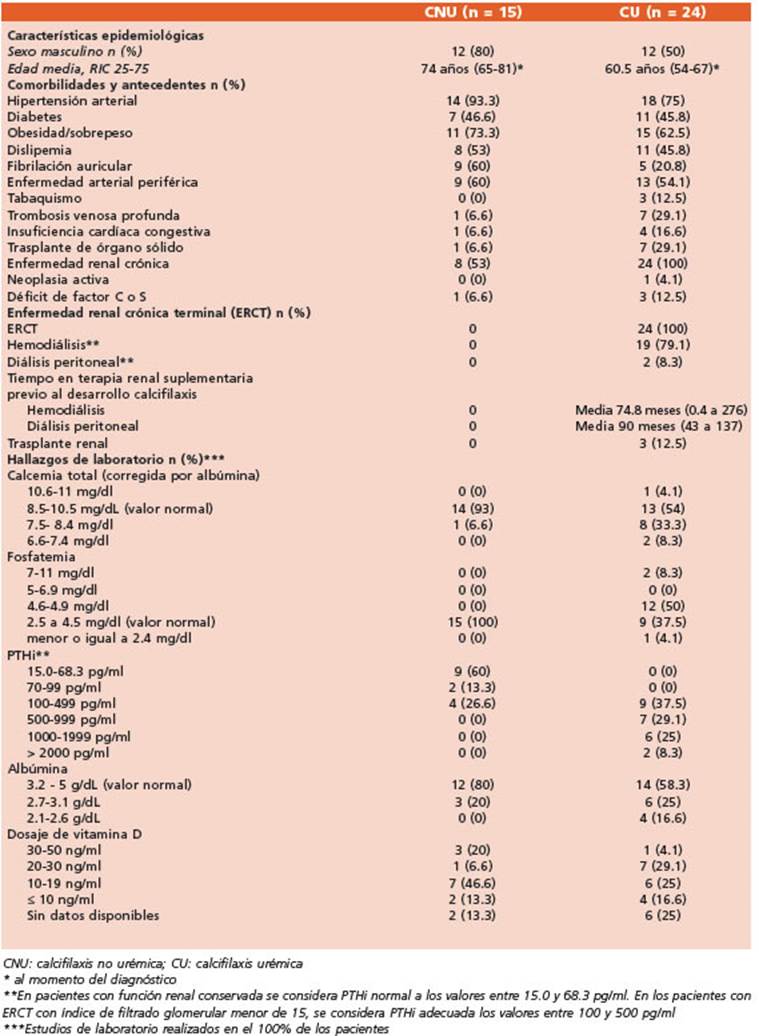
Tabla 1 Características clínicas y hallazgos de laboratorio de los pacientes con calcifilaxis no urémica vs. Urémica
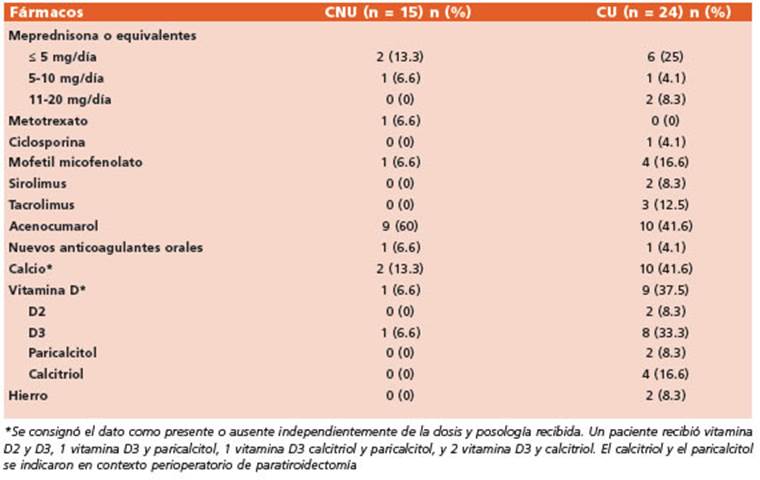
La medicación habitual se describe en la Tabla 2. El 49% recibía anticoagulantes orales dicu marínicos y el 28% inmunosupresores.
Los 15 pacientes con CNU y 18 (75%) de aque llos con CU se presentaron con úlceras de forma irregular, de fondo necrótico localizadas en las piernas. Dentro de los pacientes con CU, 3/24 presentaron como única manifestación nódulos (2 en abdomen y 1 en muslos). Un paciente pre sentó una placa blanquecina en punta de pene; otro presentó placas y úlceras necróticas en de dos de manos y uno en dorso de mano derecha. El 27% (4/15) de los pacientes con CNU y el 8% (2/24) con CU refirieron un traumatismo previo al desarrollo de las lesiones. El dolor fue un sín toma frecuente tanto en el grupo de CNU como en el de CU (100 y 92%, respectivamente).
En 72% de los casos (n = 28) fue suficiente un único examen histopatológico para confirmar el diagnóstico, en 8 se necesitaron 2 muestras (3/24 CU y 5/15 CNU), en 2 se requirieron 3 (1/24 CU y 1/15 CU) y en 1 caso de CU fueron 4. La mediana de tiempo transcurrido entre la aparición de las lesiones y el diagnóstico histológico en CNU fue de 7.5 meses y en CU fue de 4.3 meses, mientras que la mediana de tiempo entre la sospecha por el dermatólogo y la confirmación histopatológi ca fue de 2.2 meses en los pacientes con CNU (RIC 1-4) y 0.9 meses en CU (RIC 0.5-1.5). No se encontraron diferencias estadísticamente signi ficativas entre ambos grupos.
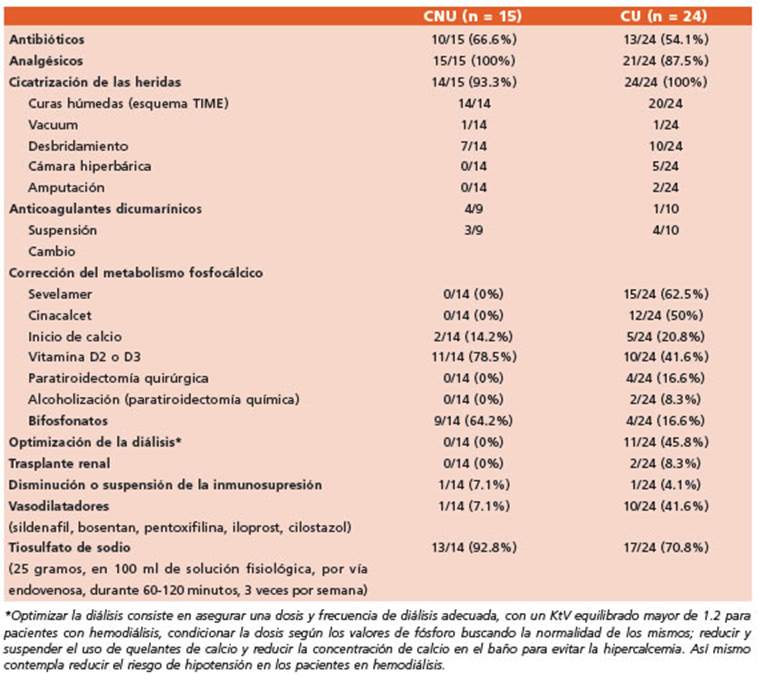
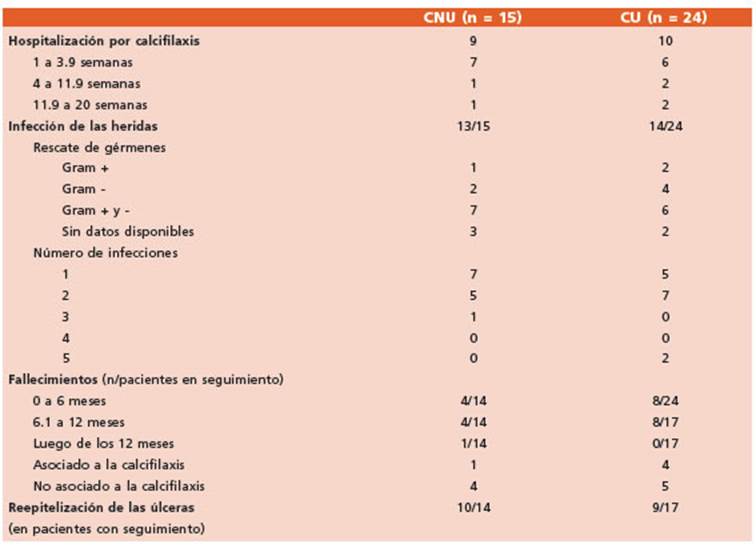
El tratamiento se detalla en la Tabla 3. La evo lución, las complicaciones y el seguimiento de los pacientes se muestran en la Tabla 4. Luego de su diagnóstico se realizó seguimiento en el 97.4% (38/39) de los pacientes durante los prime ros 6 meses, y posteriormente en 79.4% (31/39). En los casos con CNU la mediana de seguimien to fue de 36 meses (RIC 9-103), mientras que en aquellos con CU fue de 21 meses (RIC 4-50). La mortalidad al año en todos los pacientes con calcifilaxis que tuvieron seguimiento fue de 42% (13/31). Las causas de muerte fueron sep sis (n = 4), hemorragia digestiva alta (n = 1) y no relacionadas a la calcifilaxis (n = 8). El 92% de las muertes ocurrieron dentro de los 2 meses del diagnóstico. En los pacientes con CNU la morta lidad a los 6 meses y en los seguidos al año, fue de 28.5% (4/14). En los casos de CU la mortalidad a los 6 meses fue del 33% (8/24 pacientes con seguimiento) y al año 47% (8/17 pacientes con seguimiento). No se encontraron asociaciones entre el tipo de calcifilaxis, las manifestaciones clínicas, los hallazgos de laboratorio y la evolu ción del cuadro.
Discusión
En nuestro estudio encontramos tres resulta dos relevantes. En primer lugar, se observó una alta proporción de casos de CNU, a diferencia de otras series donde esta parece excepcional. En segundo lugar, se evidenció que uno de cada dos pacientes, tanto con CU como CNU recibían anticoagulantes dicumarínicos, lo cual apoya lo propuesto en otros estudios sobre su rol en la patogenia de la enfermedad14,17. Tercero, encon tramos que fue posible realizar el diagnóstico de la calcifilaxis con la toma de una biopsia en más del 70% de los casos.
En nuestra población, a diferencia de lo des crito en otros estudios, la mayor parte de los pacientes eran de sexo masculino. Esto podría deberse a que la frecuencia por sexo se ha co municado fundamentalmente para la CU. Al considerar este dato cabe destacar que 1 de cada 2 pacientes con CU de nuestra casuística era mujer2,4. Por otro lado se observó que 1 de cada 3 casos era de CNU. En la literatura se describe que los casos de calcifilaxis en ausencia de ERCT son infrecuentes, con alrededor de 187 casos comunicados hasta el 202214,15. Solo Ababneh y col. describen una proporción de CNU similar a la nuestra16. Estas diferencias quizás puedan deberse a que nuestro centro cuenta con una experiencia amplia en la enfermedad y su sos pecha clínica es frecuente; o bien pueda tener relación con un subdiagnóstico de esta entidad o un sesgo en la publicación de casos clínicos de la misma.
Los pacientes con CU presentaron una me dia de edad de 60 años, similar a lo descrito por Peng y col. (58 ± 14 años); y eran en promedio 14 años más jóvenes que los pacientes con CNU3,14. Esta diferencia en la edad entre ambos grupos no ha sido descrita de forma previa. De hecho, Wu y col. en un trabajo reciente de CNU eviden ciaron una media de edad en estos pacientes de 62 años15. Se necesitan más estudios para com prender este hallazgo.
Dentro de los factores de riesgo para el desa rrollo de calcifilaxis evidenciamos que la insu ficiencia renal fue el más frecuente, como en la literatura consultada1-6. Uno de cada 2 pacientes era diabético y 2 de cada 3 obeso, lo cual es simi lar a lo comunicado por Dutta y col.17. A su vez, el 48% de los pacientes estaba medicado con an ticoagulantes dicumarínicos. Esto coincide con lo comunicado por Chang y Dutta y col., quienes observaron que al momento de la presentación, entre el 40% y el 50% de los pacientes recibe un antagonista de la vitamina K14,17. Debido a esto nos preguntamos si sería conveniente evitar este tipo de fármacos en los pacientes con otros factores de riesgo (sexo femenino, obesidad, hipoalbuminemia, enfermedad renal, enfermedad hepática, hipoalbuminemia, hiperfosfatemia, suplementación con vitamina D activa, hormo na paratiroidea elevada, diabetes mellitus) para desarrollar calcifilaxis18-21.
Por otro lado, es interesante mencionar que el 60% de aquellos con CNU y el 54% con CU presentaban enfermedad arterial periférica en el área en la cual desarrollaron lesiones cutá neas de calcifilaxis. Las lesiones de las arterias de gran o mediano calibre podrían tener un rol precipitante o agravante de las lesiones de calci filaxis como postulan Lim y col.22. Debido a esto se destaca la importancia de evaluar en estos pacientes el estado de la macrovasculatura y de ser necesario, realizar un tratamiento oportuno.
Con respecto a las manifestaciones clínicas, en la bibliografía existen puntos controvertidos con respecto a la forma de presentación de las lesiones. En nuestra casuística, la mayor parte de los pacientes presentaron compromiso pe riférico y úlceras de fondo necrótico, y no ob servamos diferencias entre los pacientes con y sin falla renal, de forma similar a lo comunica do por Gabel y col.23. Esto se contrapone con lo propuesto por otros autores que postulan que la enfermedad suele comprometer las áreas ricas en tejido adiposo como los glúteos y los muslos, y solo 1 de cada 3 pacientes presenta úlceras14. Consideramos que es probable que estas dife rencias se deban a las características de la po blación de estudio y/o al tiempo de evolución de las lesiones al momento del diagnóstico.
Con respecto a los hallazgos de laboratorio, al igual que lo reportado por Bajaj, observamos la elevación de la PTH, la calcemia y la fosfatemia con mayor frecuencia y magnitud en los pacien tes con CU. Esto destaca la importancia de las alteraciones en el metabolismo fosfocálcico en la fisiopatogenia de esta forma de la enferme dad y, en consecuencia, de su corrección como parte fundamental del tratamiento7. Por otro lado, 71% de los pacientes con CNU y 70% con CU presentaron déficit de vitamina D. Si bien en estudios experimentales, el exceso de vitamina D induce el desarrollo de calcifilaxis, su déficit estaría relacionado con una alteración en la fun ción de determinadas proteínas que inhiben la calcificación de la pared vascular. Debido a esto, la suplementación cautelosa con vitamina D en pacientes con déficit para alcanzar los niveles deseables, es un target terapéutico24.
La utilidad del estudio histológico de las lesio nes cutáneas para el diagnóstico de certeza de la calcifilaxis es controversial14. En nuestra institu ción se realiza la toma de biopsias de modo que la muestra incluya tejido celular subcutáneo, de forma quirúrgica en todos los casos en los cuales esto sea posible, y el estudio histológico suele incluir la técnica de tinción de Von Kossa. Esto se debe a la gran cantidad de diagnósticos diferenciales que se deben considerar en estos pacientes (ateroembolia, vasculitis, infecciones) y a la elevada proporción (73%) de diagnósticos erróneos que han sido comunicados en la lite ratura cuando el mismo se sustenta solo en los hallazgos clínicos13. Por otro lado, es importante considerar que la sensibilidad de la biopsia para encontrar cambios característicos puede variar. Un estudio reciente demostró una sensibilidad de la biopsia inicial del 52% lo cual contrasta con lo evidenciado en este trabajo en el cual el diag nóstico se efectuó con la primera muestra en 72% de los casos25. Bahrani y col. evidenciaron que los hallazgos histopatológicos cambian con los diferentes estadios de las lesiones clínicas y que los falsos negativos tienen relación en 1 de cada 3 casos con la toma de muestras sin tejido subcutáneo25. A su vez, Williams y col. demos traron que la realización de tinciones especiales y la experiencia del patólogo se correlacionaron con un diagnóstico correcto (93% vs. 55% sin tin ciones y 82% de diagnósticos correctos vs. 38% en informes de patólogos generales, respecti vamente)26. Por lo tanto, las diferencias encon tradas pueden deberse al tipo de lesión cutánea biopsiada, la técnica con la cual se realizó el procedimiento (técnica de punch vs. quirúrgica), la experiencia del patólogo o la posibilidad de efectuar tinciones para identificar los depósitos de calcio (Von Kossa o Alizarin). Por último, es importante considerar que las biopsias deben realizarse luego de la valoración de la relación entre el beneficio y el riesgo que conllevan, sien do este mayor en sitios de circulación terminal y áreas isquémicas por afección macrovascular concomitante.
El tratamiento de la calcifilaxis debe ser inter disciplinario y multimodal enfocado a la correc ción de los factores de riesgo, el tratamiento del dolor, el cuidado de las heridas, el uso de antio xidantes y vasodilatadores1-3,6,27.
De ser posible, de acuerdo a lo observado en este trabajo y a lo comunicado por Portales Castillo y col., se sugiere suspender los medica mentos potencialmente relacionados a la calci filaxis, fundamentalmente los anticoagulantes dicumarínicos20.
El tiosulfato de sodio (TS) se considera fun damental en el tratamiento de la calcifilaxis. Su efecto terapéutico se debe a que actúa como va sodilatador, antioxidante y quelante de las sales de calcio tisulares. Un trabajo reciente que inclu yó 358 pacientes, evidenció una tasa de respuesta exitosa a este tratamiento cercana al 70% y una mortalidad (38%), similar a la observada en nues tra casuística, menor a la de los pacientes que no recibieron TS14. Sin embargo, en un metaanálisis posterior Wen y col. no observaron diferencias en el tiempo hasta la cicatrización o en la sobrevida entre los pacientes que recibieron este medica mento28,29. Esto puede deberse a diferencias en las características de los pacientes incluidos, así como al manejo multimodal que reciben, lo cual complejiza la interpretación del impacto del TS en la mortalidad de la enfermedad29.
Los bifosfonatos son análogos de pirofosfa to y se utilizan debido a que por su mecanismo de acción contribuyen a regular el metabolismo fosfocálcico y las citoquinas proinflamatorias in volucrados en la fisiopatogenia de la calcifilaxis. En esta casuística se utilizaron en 13 pacientes lo que no nos permite estimar su impacto en la evolución de la enfermedad2,14.
Existen aislados reportes del uso de vasodila tadores como bosentan, iloprost, pentoxifilina, sildenafil y cilostazol con buenos resultados30. En nuestra casuística estos fármacos fueron in dicados en casos refractarios al TS, con compro miso genital o de áreas con circulación terminal. Más estudios son necesarios para definir el rol de estos fármacos en el tratamiento de esta en fermedad.
La mortalidad de la calcifilaxis ha cambiado con el tiempo. De forma reciente, un estudio re trospectivo, realizado por Gabel y col. en 145 pa cientes evidenció una mortalidad a los seis me ses del 37% y al año del 44%, con peor pronóstico en aquellos con CU (p=0,007) en comparación con aquellos con CNU23. Sin embargo, esta dife rencia en la sobrevida no se observó al analizar los fallecimientos debidos a la calcifilaxis en sí23. Si bien el número de pacientes incluidos en nuestra serie, así como la proporción de casos que se perdieron en el seguimiento (20.6%), no nos permite sacar conclusiones con respecto a la mortalidad, se destaca que la hallada es simi lar a la comunicada por Gabel y col. y Wu y col., y que en un número considerable de los pacien tes fallecieron por causas no relacionadas con la calcifilaxis12,15,23.
Las limitaciones de este trabajo incluyen su naturaleza retrospectiva, el número de casos incluidos y que un número considerable de pa cientes se perdieron durante el seguimiento. Por otro lado, este es un estudio que fue realizado en una sola institución en pacientes asistidos por un equipo interdisciplinario con experiencia en pacientes con calcifilaxis, por lo que nuestros hallazgos pueden no ser completamente gene ralizables a otras instituciones.
Es la intención de los autores proponer la creación de un registro regional de pacientes con calcifilaxis que permita conocer con mayor precisión las características de nuestra población y esto permita la optimización del manejo de estos pacientes.