La miositis es una causa frecuente de dolor muscular en la edad pediátrica. Su principal localización son los miembros inferiores.1 La causa más habitual es una infección vírica, seguida de una piomiositis bacteriana.1 Los síntomas principales son dolor muscular y debilidad, y pueden acompañarse de fiebre o malestar general. El diagnóstico diferencial prioritario debe realizarse con una miopatía inflamatoria.2 En casos de duda o afectación multisistémica, puede ser necesario buscar un origen microbiológico menos frecuente.
Bartonella henselae es la principal bacteria implicada en la enfermedad por arañazo de gato,3 aunque el contacto es suficiente para el contagio.3 Causa afectación dermatológica, adenopática y hepatoesplénica y, en ocasiones neurológica, ocular y osteomuscular.4-7. La prueba diagnóstica más sensible es la serología.8,9 El tratamiento antibiótico varía según el cuadro clínico.10,11. Aunque se ha descrito esta bacteria como motivo de miositis en algunos casos,12,13 en la actualidad no forma parte del diagnóstico diferencial principal. Sin embargo, resulta prioritario pensar en ella porque puede causar afectación multiorgánica y porque precisa un tratamiento antibiótico específico.
Se presenta el caso de una adolescente hospitalizada por una miositis causada por B. henselae. El diagnóstico resultó difícil por la evolución clínica presentada y las comorbilidades asociadas. Se obtuvo consentimiento informado de la paciente y su madre para la publicación del caso clínico.
CASO CLÍNICO
Paciente de 14 años con antecedentes de sobrepeso y síndrome de Turner. Acudió al servicio de urgencias de un hospital de tercer nivel por dolor creciente en el muslo izquierdo de una semana de evolución y pérdida de 6 kg de peso en el último mes. Sin antecedentes de picos febriles. La vacunación estaba completa, acorde al calendario. Los convivientes eran asintomáticos. No tenía otros antecedentes epidemiológicos, salvo contacto esporádico con un gato de su edificio, pero sin señales de haber recibido arañazos.
A la exploración física impresionaba de regular estado general, estaba pálida y presentaba taquipnea y taquicardia. Se destacaba un dolor muy intenso a la palpación y movilización del miembro afectado, junto con esplenomegalia de 2 cm. No presentaba lesiones dermatológicas. Se solicitaron análisis de laboratorio, que reveló la presencia de leucocitosis con neutrofilia (16 640 leucocitos/mm3, 91% neutrófilos), aumento de reactantes inflamatorios (proteína C reactiva [PCR]: 16,89 mg/dl; velocidad de sedimentación globular [VSG]: 89 mm en la primera hora) y procalcitonina normal (0,05 ng/ mL). El resto de la analítica fue normal, incluida la creatinfosfocinasa (CPK). Se decidió hospitalizar a la paciente para administrar analgesia por vía intravenosa y antibioterapia (cloxacilina y cefotaxima), y completar el estudio.
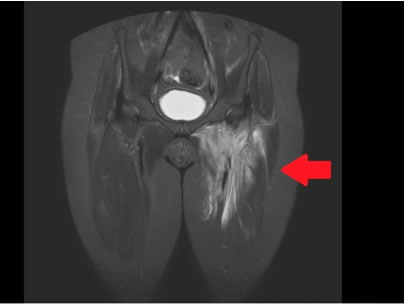
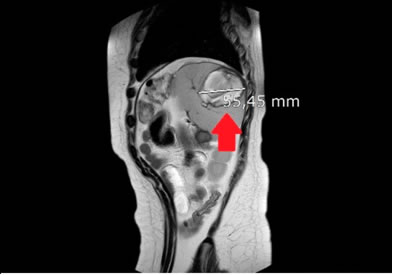
En la sala de internación se solicitó resonancia magnética (RM) de miembros inferiores (Figura 1), que mostró hallazgos sugerentes de miositis inflamatoria en la musculatura pélvica y ambos muslos, pero muy asimétrica y con mayor afectación del muslo izquierdo. Ante la sospecha inicial de una miopatía con el Servicio de Reumatología y se realizó un estudio de extensión. Las pruebas incluyeron: electromiograma (EMG), hormonas tiroideas, marcadores serológicos de autoinmunidad y trombofilia, anticuerpos específicos de miositis; serologías de virus hepatotropos, parvovirus, Brucella, virus influenza, intradermorreacción de Mantoux y RM de cintura escapular, además de varias determinaciones de CPK. Todas ellas fueron normales. Sin embargo, la ecografía abdominal detectó una lesión esplénica de 5 cm, de aspecto quístico y multitabicada. Se solicitó serología para Echinococcus granulosus (negativa) y RM abdominal (Figura 2), que amplió lo visto identificando tres lesiones esplénicas compatibles con infarto complicado, hematoma en evolución o absceso tratado. Asimismo, el fondo de ojo mostró una imagen compatible con oclusión de rama arterial retiniana derecha o vasculitis (Figura 3), sin otros síntomas oftalmológicos. Por último, se programó una biopsia muscular de la región afectada para el quinto día de ingreso. La muestra fue enviada a un servicio de anatomía patológica especializado en enfermedades musculares, que notificó un resultado normal.
Figura 1: Resonancia magnética de miembros inferiores realizada al ingreso. Muestra hallazgos sugerentes de miositis inflamatoria bilateral, con marcada asimetría y mayor compromiso del muslo izquierdo
Figura 2: Resonancia magnética abdominal. Se identificaron tres lesiones esplénicas. En la imagen se observa la mayor de ellas, compatible con infarto complicado, hematoma o absceso tratad
La evolución clínica fue muy favorable. A las 24 h del ingreso, la paciente no tenía dolor y mejoró en los siguientes controles oftalmológicos. Sin embargo, en el laboratorio persistía la elevación de la PCR y la VSG, a pesar de haber recibido 21 días de antibióticos por vía intravenosa, según las pautas para piomiositis bacteriana. El caso fue expuesto en sesión clínica. Sumando los hallazgos de miositis, afectación ocular, absceso esplénico y el contacto con un gato, surgió la sospecha de infección por B. henselae, que no había sido correctamente tratada.
La paciente recibió el alta a su domicilio, con tratamiento por vía oral con azitromicina durante 5 días y rifampicina durante 14 días. Se solicitó serología para B. henselae, El resultado inicial fue IgM negativa e IgG dudosa. Acudió a revisión a los 15 días. Permanecía asintomática y los reactantes de fase aguda se habían normalizado. Una nueva muestra para serología IgG de B. henselae resultó positiva débil. Al mes del alta, se realizó nueva RM de miembros inferiores (Figura 4), que presentaba resolución de los cambios inflamatorios descritos, con persistencia de solo dos focos mínimos en la raíz de muslo y el cuádriceps distal. El control ambulatorio posterior fue normal.
DISCUSIÓN
El primer diagnóstico diferencial en pediatría ante una miositis debe realizarse entre la miositis vírica y la piomisitis bacteriana.1 En segundo lugar, debe considerarse una miopatía inflamatoria,2 de las cuales la dermatomiositis es la principal, aunque su afectación dermatológica sea, en muchos casos, más marcada que la muscular.
La sospecha inicial es clínica. Las pruebas complementarias ayudan al diagnóstico. Es característica la elevación analítica de CPK.2 El aumento de reactantes de fase aguda (PCR y VSG) guarda relación con procesos inflamatorios o infecciosos agudos. En los niños, el principal microorganismo implicado es el virus influenza.1 Otros gérmenes causales pueden ser: enterovirus, virus de las hepatitis B y C, virus de la inmunodeficiencia humana (VIH), citomegalovirus, virus de Epstein-Barr, parvovirus B19, Mycoplasma, Brucella o Bartonella. El estudio de autoinmunidad incluye marcadores inespecíficos (factor reumatoide, anticuerpos antinucleares y complemento) y específicos (anticuerpos antimiositis: anti-Jo y anti-SRP), aunque estos últimos son poco sensibles.2 EL estudio por imágenes más útil es la RM. El electromiograma orienta en cuanto a la gravedad y la extensión de la afectación muscular, sobre todo en la miopatía inflamatoria.2 La biopsia muscular se reserva para casos dudosos, y es confirmación diagnóstica fundamentalmente de miopatía.2
B. henselae es la principal bacteria causante de la enfermedad por arañazo de gato.3 Para el contagio, basta el contacto con un gato sin arañazo, especialmente si hay exposición a sus pulgas.3 Las manifestaciones clínicas más frecuentes son lesiones cutáneas y adenopatías.4 El cuadro sistémico más conocido es la angiomatosis bacilar en individuos con infección por VIH. Sin embargo, en niños es habitual la presentación en forma de fiebre de origen desconocido. Menos frecuente es la afectación hepática, esplénica o ambas; y, en ocasiones, en forma de abscesos.5 También produce sintomatología osteomuscular,6 neurológica7 y ocular (principalmente coriorretinitis).8 La prueba diagnóstica más sensible es la serología.9 En caso de sospecha diagnóstica alta y resultado serológico negativo de IgG e IgM, se recomienda repetir la prueba a los 15 días por posible seroconversión. El uso de la PCR en sangre presenta una sensibilidad mucho menor,10 que aumenta si la muestra es tisular. El tratamiento indicado depende de la afectación visceral presentada.11 Todo régimen antibiótico debe incluir macrólidos (azitromicina) o tetraciclinas (doxiciclina). En caso de afectación neurológica, ocular o hepatoesplénica, se debe añadir rifampicina.10
Hasta la fecha, hay publicados pocos casos pediátricos de miositis o afectación muscular grave por B. henselae en niños. Al-Matar et al.,12 describieron el caso de una paciente de 12 años que presentó dolor muscular, fiebre de origen desconocido y hallazgos radiológicos compatibles con inflamación en la musculatura proximal del miembro inferior derecho. Kleinman et al.,13 reportan el caso de una paciente de 5 años con mialgias intensas, fiebre y linfadenitis, que mejoraron rápidamente al iniciar tratamiento con azitromicina y rifampicina. Lemos et al.,14 publicaron un estudio retrospectivo con 16 casos de infección por Bartonella de presentación atípica, incluidos 9 con afectación osteoarticular, de los cuales 2 presentaban microabscesos hepatoesplénicos. Los 16 casos fueron diagnosticados mediante serología, al igual que los pacientes de Al-Matar12 y Kleinmann.13 Por último, un estudio retrospectivo realizado por Maman et al.,6 sobre población adulta, objetivó elevada frecuencia de mialgias y otros síntomas musculoesqueléticos en pacientes diagnosticados de enfermedad por arañazo de gato.
En la paciente aquí presentada, las únicas manifestaciones clínicas objetivables fueron dolor muscular, adelgazamiento y esplenomegalia. Con base en los hallazgos de la RM, al inicio se sospechó el debut de una miopatía inflamatoria; pero otras pruebas más específicas (biopsia muscular, EMG y anticuerpos antimiositis) lo descartaron. El estudio de extensión estableció la afectación esplénica y oftalmológica. El diagnóstico etiológico resultó difícil, dado que la sospecha de infección por B. henselae surgió cuando la paciente ya había recibido 21 días de cloxacilina y cefotaxima. Sin embargo, no queda duda alguna, sobre la causa, puesto que la serología IgG resultó positiva, existía el nexo epidemiológico de contacto previo con un gato y se objetivó mejoría analítica y radiológica tras el ciclo de azitromicina y rifampicina.