INTRODUCCIÓN
El primer caso de histoplasmosis fue visto en Panamá en 1905 por Darling, consideró al agente etiológico como un protozoario, y lo denominó Histoplasma capsulatum.1
La histoplasmosis es una micosis profunda, causada por la inhalación de las esporas del Histoplasma capsulatum, que se encuentra a menudo en los excrementos de los pájaros y de los murciélagos, común en América.2
Se considera la micosis pulmonar más frecuente en el mundo, es un padecimiento patógeno primario y en pacientes inmunosuprimidos puede actuar como oportunista; la mayoría de las personas expuestas a este hongo son asintomáticas y curan en forma espontánea;1 las lesiones cutáneas secundarias se manifiestan en el 4% al 11% de los casos.1
Es muy rara y ocurre por un trauma local o inoculación en una herida. Al examen clínico presenta: pápulas, nódulos, placas, eritema nodoso, eritema multiforme, pápulas umbilicadas, úlceras, lesiones verrucosas, pústulas, entre otras; sin ser éstas patognomónicas.2 Pero en pacientes inmunocomprometidos, población que se ha incrementado significativamente durante los últimos años, puede generar compromiso sistémico y ser de mal pronóstico; existen tratamientos eficaces incluso para las formas más graves, motivo por el cual la sospecha clínica y el diagnóstico temprano son fundamentales para lograr el éxito terapéutico.
PRESENTANCIÓN DEL CASO
Paciente de 65 años, de sexo masculino, argentino, viajante, con antecedentes patológicos de diabetes e hipertensión arterial hace aproximadamente 20 años, medicado con glibenclamida, metformina y enalapril, internado en clínica médica por patología respiratoria compatible con neumonía atípica en tratamiento con levofloxacina durante siete días, el diagnóstico fue realizado por la clínica más la radiografía del paciente, y la respuesta al cuadro respiratorio fue favorable; se le solicita interconsulta a dermatología por lesiones cutáneas en miembros superiores de 2 meses de evolución.
Al examen físico, se constata:
En brazo derecho: Lesión de aproximadamente 16 por 6 cm., que compromete brazo, codo y antebrazo; papulosa, edematosa y dolorosa, de crecimiento lento y progresivo de aproximadamente 2 meses de evolución, color eritemato-rosado presentando lesión ulcerosa en codo con costras serohemáticas en su periferia. Fig.1
En brazo izquierdo: Múltiples lesiones nodulares eritemato-violáceas erosivas y algunas ulceradas de aproximadamente 2 cm de diámetro, de distribución difusa y no confluyente. Fig 2.
En mano derecha: Lesiones papulosas exudativas que comprometen la región dorsal de mano, dedo índice, mayor, anular y meñique, con bordes indefinidos, coloración rosada, presenta costras y erosiones. Fig. 3.
En mano izquierda: Lesiones papulosas, edematosas y dolorosas de aproximadamente 1 mes de evolución, con dos lesiones ulcerosas exudativas de aproximadamente 2,5 cm de diámetro y cara dorsal de la mano y del dedo mayor, con centro necrótico, circunscriptas, edematizadas y exudativas. Fig. 4
Se plantean los siguientes diagnósticos diferenciales:
Histoplasmosis
Leishmaniasis cutáneo-mucosa,
Paracoccidioidomicosis,
Tuberculosis,
Sífilis terciaria
Y se realizan los siguientes métodos complementarios para arribar al diagnóstico: radiografía de tórax, laboratorio, examen bacteriológico y micológico de codo derecho y estudio histopatológico obteniendo los siguientes resultados:
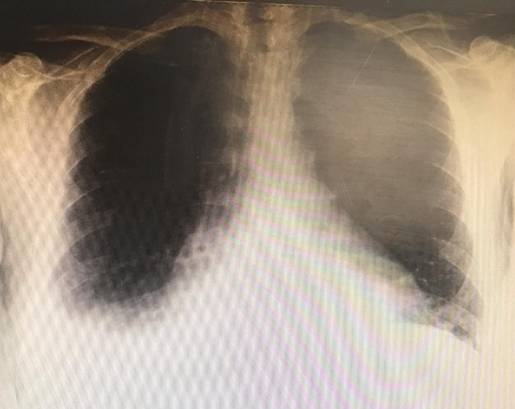
Radiografía de tórax: Cardiomegalia, derrame pulmonar derecho, horizontalización de las costillas y aumento de los espacios intercostales. Fig. 5.
Laboratorio: leucocitosis con neutrofilia y eritrosedimentación elevada, con hepatograma normal, serología negativa, para hepatitis B, hepatitis C, HIV y sífilis.
Examen micológico directo no se observaron elementos fúngicos.
Cultivo: Informa aislamiento de H. capsulatum
Estudio histopatológico con la coloración Giemsa revela en el interior de los macrófagos presencia de levaduras pequeñas (1-2 µm de diámetro), redondas a ovoides, con el núcleo teñido de violeta oscuro y el citoplasma en azul tenue, casi incoloro, simulando una cápsula, las cuales corresponden a H. capsulatum. Fig. 6
Por lo cual se lo trata con Anfotericina B en dosis de 1 mg/kg por vía intravenosa una vez al día durante 2 semanas, luego 200 mg de Itraconazol por vía oral 3 veces al día durante 3 días y a posterior 2 veces al día durante 12 meses.
Mediante el diagnóstico temprano y el tratamiento oportuno el paciente evolucionó favorablemente de su patología infecciosa. Fig. 7, 8, 9 y 10.
COMENTARIOS
La histoplasmosis es causada por dos especies: histoplasma capsulatum que se encuentra en América y países tropicales, e histoplasma dubosii más frecuente en África. Es un hongo saprófito en la naturaleza que puede vivir por años en forma de espora en la tierra contaminada con heces de aves y murciélagos. La vía de infección al humano es a través de la inhalación de las esporas, las que posteriormente se transforman en levaduras que se pueden diseminar a nivel sistémico. La histoplasmosis puede presentarse de 3 formas: histoplasmosis pulmonar primaria debido a inhalación, histoplasmosis diseminada e histoplasmosis primaria cutánea. La mayor parte de pacientes inmunocompetentes con infección pulmonar suelen tener enfermedad autolimitada con fiebre, tos y dolor en el pecho; e incluso asintomática. Por otra parte, los pacientes inmunocomprometidos como receptores de trasplantes de órganos, con SIDA, fármacos inmunosupresores, neoplasias hematológicas, etc., son propensos a desarrollar enfermedad diseminada con compromiso de múltiples órganos (hígado, bazo, riñones, médula ósea, ganglios linfáticos). Las lesiones cutáneas son más comunes como manifestación de histoplasmosis secundaria (entre el 5 - 17%) particularmente en pacientes inmunocomprometidos. Estas lesiones pueden ser muy variadas, polimórficas, que pueden simular enfermedades infecciosas y no infecciosas. La histoplasmosis cutánea primaria (HCP) es muy rara y ocurre debido a un trauma local o inoculación directa sobre una herida.
Se presenta clínicamente de múltiples formas: pápulas, nódulos, placas, eritema nodoso, eritema multiforme, pápulas umbilicadas, úlceras, lesiones verrucosas, pústulas, entre otras; ninguna de las cuales se puede señalar que son patognomónicas de la infección. Las lesiones de HCP son usualmente omitidas debido a su polimorfismo y curso benigno, por lo que en la literatura existen escasos reportes de casos, y principalmente los que se presentan en pacientes sin ninguna clase de inmunosupresión3
CONCLUSIONES
La histoplasmosis es una de las micosis endémicas prevalentes, causada por Histoplasma capsulatum, de gran interés médico y social. La mayoría de las infecciones son asintomáticas; pero algunos pueden desarrollar síntomas pulmonares o enfermedad diseminada. Esta última es la principal infección oportunista en inmunodeprimidos; se presenta con una variedad de hallazgos cutáneos que no son específicos y en pacientes algunos pueden parecer lesiones de otras enfermedades. La prevalencia de las lesiones cutáneas puede variar de un lugar a otro, siendo más frecuentes en América Latina.
Para establecer el diagnóstico, se debe determinar la procedencia, la microscopía directa, el cultivo, la serología, la histopatología y la detección de antígenos son útiles.
La prevención debe enfocarse particularmente en grupos de riesgo susceptibles; es fundamental, debido a su alta tasa de morbimortalidad y al difícil manejo terapéutico. Las principales opciones de tratamiento son la Anfotericina B e Itraconazol, la elección depende de la gravedad de la enfermedad y del criterio del médico tratante.
Los autores no poseen conflico de interés.