CASO CLÍNICO
Se trata de una paciente género femenino de 57 años de edad, con antecedente de hipertensión arterial, diabetes mellitus tipo 2, hipotiroidismo e insuficiencia renal. Medicada con enalapril 10mg, metformina 500mg y levotiroxina, que consulta por presentar desde hace 6 meses lesiones muy pruriginosas y dolorosas en dorso, le diagnosticaron Herpes zóster, y realizó múltiples tratamientos con aciclovir, pregabalina y tramadol, sin notar mejoría, por el contrario, se extendieron al resto del cuerpo, llegando a ser incapacitante y causar dificultad para conciliar el sueño.
Al examen físico se observan en dorso (ver fig. 1), placas, algunas pequeñas y otras que al coalescer forman lesiones de mayor tamaño, con centro ulcerado, queratósico, amarillento, de límites definidossobreelevados, rodeados por un halo hiperpigmentado; en el resto del cuerpo presenta pápulas y nódulos hiperpigmentados, sobreelevados, de tamaños variables, centrados por una costra queratósica, blanco amarillenta que afectan miembros superiores, miembros inferiores, rostro, pecho y abdomen (ver figs 2, 3 y 4). También presenta máculas amarronadas y cicatrices atróficas postinflamatorias residuales.




Figura 1: Placas con centro ulcerado, queratósico, pardo amarillento, de límites definidos, sobreelevados rodeados por un halo hiperpigmentado.
Las lesiones señaladas fueron las lesiones iniciales por las que la paciente refería haber sido tratada con aciclovir, y por las cuales nosotros sospechamos el fenómeno isotópico de Wolf, ya que las características clínicas no eran las de Herpes zóster. No se realizó serología
Como diagnóstico presuntivo nos planteamos: Prúrigo nodular, dermatosis perforante adquirida, sífilis y erupción variceliforme de Kaposi.
Se solicitaronexámenes complementarios, con laboratorio completo que pone de manifiesto la alteración de la función renal (Urea de 1,29, Creatinina de 4,02) Glucemia también alterada (172) y acidosis metabólica (EAB: 7.34/39/25/-4.2/41/21), serologías para: HIV, Hepatitis B y C, Chagas, VDRL, las cuales fueron no reactivas. Se realizaronradiografía de tórax y ecografía vesical, que fueron normales, también ecocardiograma, que informó deterioro severo de la fracción de eyección ventricular izquierda, TAC de abdomen y pelvis, donde se objetivó la presencia de una formación sólida, redondeada, calcificada en topografía de la glándula suprarrenal derecha, de aproximadamente de 16 mm de diámetro y ateromatosis calcificada aorto-iliaca.
Se realizó biopsia cuyo estudio histopatológico puso en evidencia una solución de continuidad cupuliforme con invaginación de la epidermis; y en dermis, la disposición perpendicular de las fibras de colágeno y presencia de infiltrado inflamatorio mixto (ver fig. 5), y con tinción de Tricrómico de Masson, la exocitosis de las fibras de colágeno a través de la epidermis, hallazgos compatibles con el diagnóstico de dermatosis perforante adquirida (ver fig. 6).
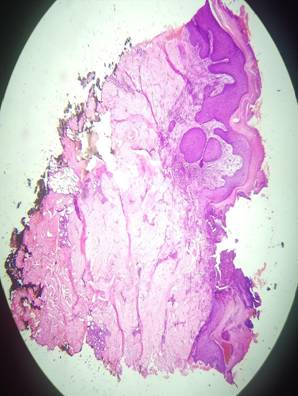
Figura 5: Vista panorámica (4x) de un preparado de piel, teñido con H/E. Solución de continuidad en forma de copa, con invaginación de epidermis e infiltrado inflamatorio difuso.

Figura 6: Tinción con Tricrómico de Masson, 40X. Muestra exocitosis de fibras de colágeno a través de la epidermis.
Realizamos tratamiento con antihistamínicos, emolientes y corticoides tópicos, sumados al tratamiento de las comorbilidades de base.
Objetivo
Traer a consideración una patología poco frecuente, con fuerte asociación con enfermedad renal y DBT mellitus, morbilidades capaces de sugerirnos el diagnóstico de la dermatosis presentada hoy.
Discusión
La Dermatosis Perforante es una enfermedad caracterizada por la eliminación transepidérmica de material dérmico¹.
Clásicamente se divide en 4 grupos según el componente de la matriz extracelular de la dermis que es eliminado: Foliculitis perforante (material necrótico), Elastosis perforante serpiginosa (fibras elásticas), Enfermedad de Kyrle (material dérmico amorfo sin fibras elásticas ni de colágeno) y Colagenosis Perforante Reactiva (fibras de colágeno).
En 1989, Rapini et al, acuñaron el término "Dermatosis Perforante Adquirida" para denominar a las DP tradicionalmente clasificadas como clásicas, en el contexto de pacientes adultos, sin antecedentes familiares de dermatosis perforante, y con enfermedad sistémica, principalmente enfermedad renal, diabetes mellitus2,3.
Son patologías de distribución mundial, su incidencia es similar en ambos géneros y no presenta predilección por una etnia en particular⁴.
La dermatosis perforante adquirida es una enfermedad poco frecuente o poco diagnosticada. La incidencia comunicada en los pacientes con enfermedad renal crónica es de 72%. Sin embargo, sólo 11% de la población en diálisis la presenta y, en los diabéticos, los reportes son de alrededor de 50%. Otras enfermedades asociadas incluyen linfoma de Hodgkin, SIDA, hipotiroidismo, hepatopatías crónicas y síndrome de Down, entidades que tienen al prurito como síntoma predominante⁵,⁶.
La fisiopatogenia de la DPA no está del todo aclarada. Es muy probable que sea consecuencia de una interacción entre el epitelio, el tejido conectivo y mediadores inflamatorios, con el traumatismo superficial de la epidermis como posible desencadenante en pacientes susceptibles⁷. (Ver cuadro 1)
Clínicamente, se trata de una dermatosis autolimitada, recurrente, muy pruriginosa, caracterizada por la aparición progresiva de pápulas queratósicas umbilicadas de 2 a 8 mm, habitualmente de color piel normal, que al remitir dejan como secuela una hiperpigmentación residual. El prurito es el síntoma cardinal. Se localizan con mayor frecuencia en las superficies extensoras de las extremidades y en la cara, zonas de traumatismo frecuente y cuando presentan distribución lineal, generalmente se producen por fenómeno de Köebner; o también el descripto como fenómeno isotópico de Wolf, éste consiste en diversas reacciones cutáneas las cuales se manifiestan como una nueva enfermedad en el sitio exacto donde otra dermatosis aconteció y ya curó, conla cual no guarda relación⁸.
Histológicamente suele presentarse una depresión central epidérmica con un tapón paraqueratósico, agregados de neutrófilos y estrías de colágeno degenerado. Lo característico es la eliminación transepidérmica de fibras colágeno, perpendicular a la base de la perforación⁶.
Se han descrito múltiples tratamientos para la DPA que están dirigidos principalmente al control del prurito. Los más empleados son los emolientes, los queratolíticos, los retinoides tópicos, los corticoides tópicos, orales o intradérmicos, la fototerapia (UVB de banda ancha y estrecha), la fotoquimioterapia (PUVA) y el alopurinol. Otras opciones como los retinoides orales, la doxiciclina, la rifampicina, la amitriptilina, el desbridamiento quirúrgico, la estimulación eléctrica nerviosa, la terapia fotodinámica y la cantaridina tópica cuentan con resultados satisfactorios en casos aislados⁹.
Conclusión
Remarcar la importancia que, ante la sospecha clínica y luego, de la confirmación histológica, deben descartarse tanto las asociaciones más frecuentes, como aquellas capaces de poner en riesgo la vida de los pacientes.
Sospechar este tipo de dermatosis ante la coexistencia de prurito generalizado crónico y enfermedades sistémicas como Diabetes mellitus e insuficiencia renal crónica principalmente.
Hacer hincapié en que aunque se trata de una dermatosis autolimitada, el control del prurito suele ser difícil y muchas veces insatisfactorio y discapacitante para el paciente.
Y finalmente tener en cuenta el fenómeno isotópico de Wolf, como posible presentación derivada de unapatología previa.


















