INTRODUCCIÓN
El fibroxantoma atípico (FXA) es una neoplasia cutánea infrecuente, más común en personas de edad avanzada de sexo masculino. Generalmente aparece en áreas foto expuestas con marcado daño actínico. Se manifiesta como un nódulo superficial de rápido crecimiento que puede ulcerarse y sangrar.1,2El diagnóstico es de exclusión, requiriendo biopsia escisional y marcadores inmunohistoquímicos.3,4
Históricamente, los términos FXA y fibrohistiocitoma maligno superficial (FHM) se usaron indistintamente, pero con el advenimiento de nuevas técnicas histopatológicas fueron re categorizados. Como resultado, el término FHM se ha vuelto anticuado e impreciso, y ha sido suplantado por el término "sarcoma dérmico pleomórfico" (SDP). El FXA y el SDP corresponderían a un espectro clínico-patológico y el reconocimiento de sus características distintivas podría predecir diferencias en el comportamiento clínico y su pronóstico.1,4,5
OBJETIVO: Se expone un caso de FXA en una paciente de sexo femenino, con presentación clínica inusual por su tamaño y localización. Si bien presenta similitud histopatológica con el SDP, nos avocamos al estudio de aquellas características que los distinguen.
MATERIALES Y MÉTODOS
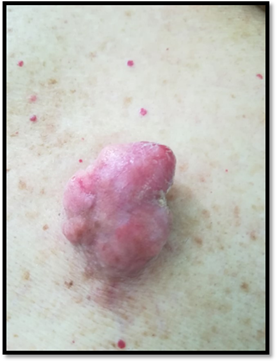
Paciente de sexo femenino de 78 años de edad, cuyos antecedentes personales patológicos son hipertensión, dislipemia e hipotiroidismo, en tratamiento con enalapril, rosuvastatina y levotiroxina respectivamente. Consultó por una tumoración en la intersección de la línea media posterior con la línea interescapular del dorso de 6 meses de evolución, de crecimiento progresivo, con dolor y prurito ocasional. Al examen físico presentaba en el sitio mencionado, un tumor exofítico, de color rosado, de 4 cm de ancho por 5 cm de largo, de consistencia duro-elástica y base ligeramente infiltrada que asentaba sobre piel con intenso fotodaño. (Fig. 1 y 2).
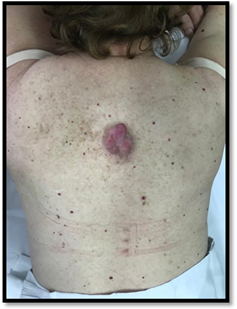
Figura 1: Tumor exofítico y sésil, de color rosado de 4 cm de ancho por 5 cm de largo, situado en el dorso, asentando sobre piel con fotodaño intenso.
Los diagnósticos presuntivos planteados fueron: dermatofibrosarcoma protuberans, sarcoma dérmico pleomórfico, angiosarcoma, carcinoma de células de Merkel y melanoma amelanótico. Con el objetivo de dilucidar estos diagnósticos diferenciales, se realizó una biopsia escisional.
RESULTADOS
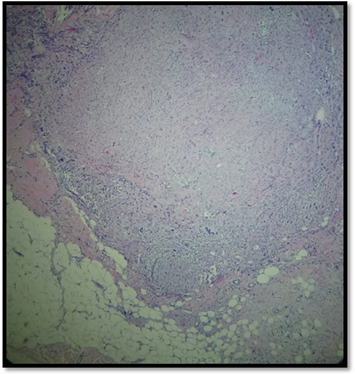
En la histopatología con tinción de hematoxilina y eosina, se evidenciaba una epidermis atrófica con una proliferación dérmica de células mononucleadas y multinucleadas, ahusadas, xantomizadas que se extendían focalmente hasta el tejido celular subcutáneo, invadiéndolo mínimamente. Se observaron células con atipia citológica, escaso citoplasma y mitosis explosivas sobre todo en las de aspecto epitelioide (Fig. 3). La inmunohistoquímica resultó positiva focal para CD68 en las células mono y multinucleadas, con tinciones negativas para alfa actina músculo liso (AML), desmina, CD 34, A1 A3, HMB-45, Melan A y S-100. (Fig. 4)
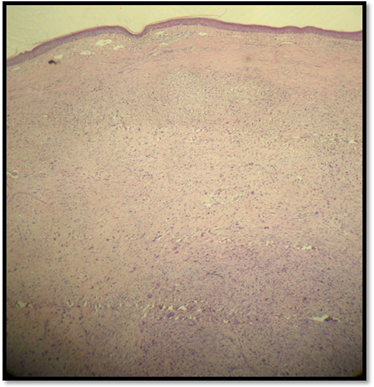
Figura 3A): Neoformación dérmica circunscripta con aplanamiento de las redes de crestas epidérmicas. (H-E 100 X).
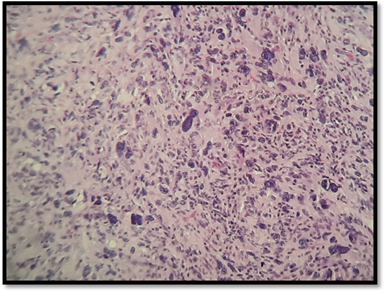
3C): Población celular constituida por una mezcla de células fusiformes, epitelioides mono y multinucleadas, células de citoplasma espumoso con marcada atipia citológica. (HE 400X)
Con estos hallazgos se arribó al diagnóstico definitivo de FXA.
Se realizó TC de cerebro, tórax, abdomen y pelvis sin evidenciarse metástasis a distancia.
Se decidió extirpación quirúrgica convencional con márgenes de 2 cm, sin signos de recurrencia local o metástasis al año de tratamiento. (Fig. 5)
DISCUSION
El FXA es un tumor de origen mesenquimatoso fibrohistiocítico, infrecuente, responsable del 0,2% de las neoplasias cutáneas malignas.2,3,6 Se manifiesta como un nódulo solitario menor a 2 cm, a diferencia de nuestro caso que medía 4x5 cm, de rápido crecimiento, eritematoso o pigmentado, con tendencia a la ulceración central. Por lo general se desarrolla en piel con daño actínico crónico, como en nuestra paciente, aunque los sitios más frecuentes de aparición corresponden al cuero cabelludo, nariz, orejas y mejillas, ocasionalmente puede afectar tronco y extremidades. Es más frecuente en hombres que en mujeres (5:1), con un pico de incidencia entre la 7° y 8° década de la vida, aspectos estos, coincidentes con el caso clínico de nuestra paciente2,3,7
Desde el trabajo prínceps de Helwig8 en el año 1961 el espectro de FXA y neoplasias relacionadas ha sido tema de controversia, históricamente, los términos FXA e histiocitoma fibroso maligno (HFM) se usaron para definir tumores más superficiales, el primero, y tumores más profundos el segundo. Con el advenimiento de nuevas técnicas histológicas, especialmente la inmunohistoquímica, el término HFM se ha vuelto anticuado e impreciso y ha sido reemplazado por el término Sarcoma Dérmico Pleomórfico (SDP). Actualmente se considera que el FXA y el SDP, formarían parte del mismo espectro clínico-patológico. Si bien estos tumores comparten muchas similitudes, el reconocimiento de características distintivas puede predecir diferencias tanto en el comportamiento clínico, como en el pronóstico, tratamiento y seguimiento.1,4,5
La histopatología del FXA muestra una neoformación dérmica circunscripta que en raras ocasiones se extiende al tejido celular subcutáneo, aunque de manera superficial, sin invadirlo, como se observó en nuestro caso. Citomorfológicamente está formada por una mezcla de células fusiformes, células gigantes multinucleadas, células poligonales con citoplasma espumoso que pueden mostrar pleomorfismo, núcleos hipercromáticos y numerosas mitosis atípicas, al igual que nuestro caso.
Si bien pueden observarse hallazgos histopatológicos similares en otros tumores, como el carcinoma escamoso de células fusiformes y ciertos melanomas, incluidas las variantes desmoplásicas, el mayor desafío es diferenciar el FXA del SDP ya que no muestran características morfológicas o inmunohistoquímicas discriminatorias confiables.
Una diferenciación cuidadosa, seguida de una categorización correcta son críticas en la estratificación.3,9,10
Se ha desarrollado un consenso para una mejor categorización y nomenclatura apropiadas de estos tumores: aquellos más superficiales, limitados a la dermis, con un mínimo de afectación subcutánea y un potencial metastásico mínimo, pueden denominarse FXA, mientras que los subtipos cutáneos más profundos, con características clínicas e histológicas similares a FXA, pero con invasión subcutánea más extensa, necrosis tumoral, o características histológicas de displasia de alto grado, y abundantes mitosis atípicas, con invasión linfovascular y/ o perineural, se designan como SDP.1,5,6,9,10
En los estudios inmunohistoquímicos el FXA muestra positividad focal para vimentina, α- 1 antitripsina, CD99, procolágeno, AML, calponina (estos dos últimos como expresión miofibroblástica) y CD68, sólo este último dio positivo en el caso de nuestra paciente.
Sin embargo, la ausencia de inmunorreactividad de ciertos marcadores, nos permite diferenciarlo de otros tumores, a saber: la negatividad de MELAN-A, S-100 y HMB-45 admite descartar melanoma, si bien se ha publicado un caso anecdótico de FXA con positividad focal para HMB-45 y MELAN-A en las células gigantes multinucleadas8 ; la inexistencia de CD34 excluye al dermatofibrosarcoma protuberans, la falta de citoqueratinas A1/A3 lo aparta al carcinoma de células escamosas, y la ausencia de inmunorreactividad para desmina y actina de músculo liso lo diferencia del leiomiosarcoma. 2,7,9,11
Respecto al pronóstico, el FXA es una neoplasia cutánea de bajo grado con un potencial metastásico en rangos que oscilan entre el 1% al 5% según el estado de arte de este tema, aunque para muchos autores casi todas las metástasis descriptas se trataron en realidad de SDP erróneamente diagnosticados como FXA.1,3,6,13
El tratamiento de elección es la extirpación quirúrgica, ya sea escisión local amplia o cirugía micrográfica de Mohs. Según la literatura, la tasa de recurrencias es del 7-9% para la escisión local amplia vs 0-6.9% para la cirugía micrográfica de Mohs. Dada la baja probabilidad de metástasis, la escisión local amplia con márgenes de 1 a 2 cm. podría ser una opción aceptable siempre que la ubicación anatómica de la lesión lo permita.1,3,4,11,14,15
CONCLUSIÓN
Exponemos el caso de una paciente, quien desarrolló un fibroxantoma atípico, cuya presentación clínica fue inusual por el tamaño, localización, como así también, por el sexo de la persona afectada. Resultó desafiante diferenciarlo del sarcoma dérmico pleomórfico, pero la ausencia de una invasión extensa tanto del tejido celular subcutáneo, como de las zonas perineurales y/o perivasculares, asociado a la carencia de necrosis tumoral, nos permitió excluirlo.
Resaltamos la importancia de la inmunohistoquímica, por su gran utilidad para descartar entidades de gran similitud clínico-patológica con el FXA.