Introducción
La enfermedad metastásica de la columna sigue siendo un gran desafío para los cirujanos espinales. Se debe elegir qué tipo de tratamiento utilizar para proporcionar el máximo control de la enfermedad (alivio del dolor, restablecimiento de la estabilidad y la función) con una mínima morbimortalidad operatoria.
La decisión respecto del procedimiento quirúrgico y la estrategia operatoria correspondiente, a menudo, se basa en las expectativas de vida estimadas de los pacientes.
Se han diseñado varios sistemas de evaluación para predecir la supervivencia y seleccionar la opción terapéutica ideal para cada paciente. Autores, como Tokuhashi, Tomita, Bauer, Ghori, por nombrar algunos, han propuesto tales sistemas.
El tipo de parámetros evaluados y el resultado del puntaje total difieren mucho entre los sistemas. Por lo tanto, para el mismo paciente, se pueden calcular diferentes períodos de supervivencia y sugerir estrategias de tratamiento contradictorias.
Como, en general, el tratamiento quirúrgico para las metástasis espinales es paliativo y estaría enfocado en mejorar la calidad de vida, es de suma importancia tener sistemas de pronóstico de supervivencia que sean reproducibles.
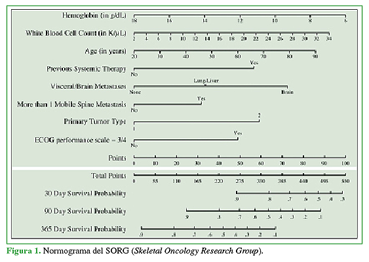
El objetivo de nuestro estudio fue evaluar a pacientes con metástasis vertebrales sometidos a cirugía valorando la supervivencia con el normograma prestablecido del SORG (Skeletal Oncology Research Group). Este normograma es un cuadro que incluye parámetros de pronóstico establecidos en una escala de puntos común, que oscilan de 0 a 100 para cada parámetro individual y luego se transpolan a una escala final de puntos que arroja la supervivencia aproximada, es decir, que acomodan variables continuas a un puntaje final y esta escala los traduce en probabilidades de supervivencia individuales.
Materiales y Métodos
Se llevó a cabo un estudio retrospectivo de pacientes con metástasis vertebrales operados entre marzo de 2017 y marzo de 2019. La muestra incluyó a 20 pacientes operados en nuestro centro. Los criterios de inclusión fueron: metástasis vertebrales, con compresión medular o sin ella. Se excluyó a los pacientes <20 años y aquellos con tratamiento oncológico no quirúrgico.
Dos cirujanos decidieron el tipo de tratamiento quirúrgico teniendo en cuenta el nivel de dolor, el grado de compresión medular y la inestabilidad mecánica.
La técnica quirúrgica utilizada fue la descompresión (si era necesaria) y la estabilización con tornillos pediculares por técnica percutánea, a cielo abierto o cifoplastia con balón.
Los parámetros de evaluación fueron los establecidos por el normograma del SORG (Figura 1) con la probabilidad de supervivencia, en la etapa prequirúrgica: hemoglobina, recuento de glóbulos blancos, edad, terapia sistémica previa, metástasis viscerales/cerebro, más de un segmento móvil con metástasis, tumor primario (tipo de tumor), escala del ECOG (Eastern Cooperative Oncology Group) (puntaje 3-4) y la supervivencia a los 30, 90 y 365 días; y en la evaluación alejada: supervivencia o no, constatada mediante un llamado telefónico en marzo de 2020.
Resultados
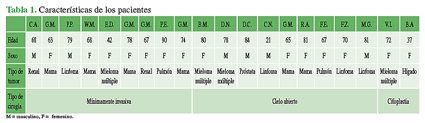
Se incluyó a 14 mujeres y 6 hombres, con una edad promedio de 67.9 años (rango 21-90). El seguimiento mínimo fue de 6 meses y el máximo, de 36 meses calculado desde la fecha de la cirugía hasta la encuesta telefónica.
El tumor que más predominó fue el de mama (6 pacientes) seguido del mieloma múltiple y el linfoma (4 pacientes cada uno), de riñón y pulmón (2 pacientes, respectivamente) y, por último, de próstata e hígado (1 paciente cada uno). El sector más afectado fue el pasaje toracolumbar.
Las técnicas quirúrgicas empleadas fueron: cirugía a cielo abierto (8 casos), cifoplastia con balón (2 casos) y cirugía mínimamente invasiva (10 casos) (Tabla 1).
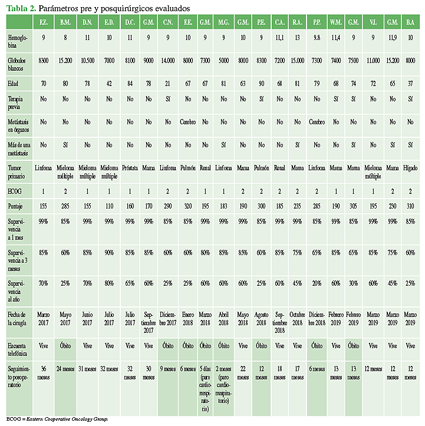
La hemoglobina promedio fue de 9,96 g/dl (rango 8-13) y el recuento de glóbulos blancos promedio, de 9370/ml (rango 5000-15.200). Solo cinco pacientes recibieron alguna terapia antes de la cirugía, relacionada con el tumor. Dos tuvieron metástasis en el cerebro y seis, metástasis en más de un nivel de la columna vertebral.
Diez pacientes tenían un puntaje 3-4 en la escala del ECOG; los restantes, un puntaje favorable de 1-2 (Figura 2). El puntaje final promedio del normograma de toda la serie fue de 222,4, lo que equivaldría a una supervivencia promedio del 99% al mes, 78% a los 3 meses y 50% al año.
Hasta marzo de 2020, según la encuesta telefónica, seis pacientes (30%) habían muerto por complicaciones sistémicas del tumor y dos (10%), por causas no relacionadas con su enfermedad de base (paro cardiorrespiratorio, uno a los 5 días de la cirugía y el otro, a los 2 meses, ya constatado en el seguimiento sin necesidad de hacer el llamado telefónico). Los 12 pacientes (60%) restantes seguían vivos.
En cinco (25%) de los seis pacientes que murieron a causa del tumor, el óbito se produjo entre los 6 meses y el año de la cirugía, salvo uno con mieloma múltiple que sobrevivió dos años. Todos ellos tenían un puntaje del normograma del SORG >280 (rango 285-320) que se traduce en una probabilidad de supervivencia de alrededor del 25% al año.
En los 12 pacientes vivos, el puntaje del normograma del SORG promedio fue de 190,4 (rango 110-310), lo que sería una supervivencia estimada superior al 55% en un año.
El tiempo promedio que llevan vivos desde la cirugía hasta la encuesta telefónica es de 22.2 meses (rango 12-36) (Tabla 2).
Discusión
El tratamiento actual de las metástasis vertebrales está enfocado en prolongar la expectativa de vida y mejorar la calidad de vida. Cuando el cirujano elige qué tipo de tratamiento realizará, es esencial que evalúe si el paciente lo tolerará teniendo en cuenta el estado actual y su probable supervivencia. Por lo general, esta estimación de supervivencia se basa en la experiencia del cirujano más que en algún algoritmo preestablecido.
La importancia de obtener esta información ayuda a establecer expectativas apropiadas para el paciente, la familia y el médico. Los datos sobre el costo, el riesgo y la calidad de vida no siempre son correctos, pero si estos datos se pudieran obtener adecuadamente, se reduciría el riesgo y serviría para definir el tratamiento más adecuado para cada paciente.
Numerosos estudios identificaron factores de riesgo y crearon sistemas predictvios para evaluar la supervivencia. En 1990, Tokuhashi y cols.1 crearon el primer algoritmo basado en 64 pacientes operados por enfermedad metastásica de la columna. Eligieron seis parámetros para el algoritmo de supervivencia en función de su experiencia con pacientes tratados con cirugía. Este puntaje oscilaba entre 0 y 12. Estos autores sugirieron la cirugía de escisión para pacientes con >9 puntos y métodos quirúrgicos paliativos para aquellos con <5 puntos. En 2005, lo modificaron asignando más importancia a cánceres primarios específicos.2 Este puntaje es uno de los más utilizados en la actualidad. En 1995, Bauer y cols.3 reportaron otro sistema de evaluación de la supervivencia con 241 pacientes que sufrían metástasis espinales y en las extremidades. Asignaron 1 punto por cada parámetro elegido y categorizaron a los pacientes en tres grupos; cada grupo correspondía a una estrategia quirúrgica sugerida (sin cirugía, cirugía posterior y cirugía combinada).
En 2001, Tomita y cols.4 presentaron un algoritmo de supervivencia como guía para decidir el tipo de tratamiento en 67 pacientes con metástasis en la columna. Con el puntaje total obtenido, se clasificó a los pacientes en cuatro grupos, cada uno correspondiente a una estrategia quirúrgica sugerida (escisión amplia o marginal, escisión marginal o intralesional, cirugía paliativa y tratamiento no quirúrgico u oncológico, solo de apoyo).
En 2015, Ghori y cols.5 estudiaron la supervivencia al año de la cirugía en 307 pacientes con enfermedad metastásica de la columna. Su algoritmo de supervivencia abarcó dos factores de riesgo recién identificados en pacientes con enfermedad metastásica de la columna vertebral (estado ambulatorio y albúmina sérica).
Todos estos sistemas de predicción, muchas veces, arrojan resultados que pueden diferir en un mismo paciente y hacen elegir estrategias de tratamiento erróneas.6
Un sistema de puntaje eficaz reduce el riesgo de administrar un tratamiento insuficiente a los pacientes con supervivencia más prolongada o un tratamiento excesivo a aquellos con un mal pronóstico.7 La cirugía radical puede ser estresante, a veces, generar complicaciones posoperatorias y puede causar un retraso de la terapia sistémica adyuvante, que no sería lo ideal debido a la mejora que estas terapias logran actualmente para controlar el crecimiento tumoral. Como alternativa, la cirugía mínimamente invasiva indicada a un paciente con una supervivencia a largo plazo puede no ser suficiente para asegurar una buena calidad de vida durante un período prolongado.
En 2016, el SORG8 ideó un normograma agregando algunos factores de riesgo a los ya propuestos, como la hemoglobina, el recuento de glóbulos blancos y el estado de salud del paciente según el ECOG (Figura 1), y logró una muy buena validación, sobre todo en cuanto a la supervivencia a los 30, 90 y 365 días.
En nuestra serie de casos, según este puntaje, los pacientes con puntajes más altos (>285) tenían una expectativa de vida estimada promedio al año <25%, esto coincide con los cinco pacientes (25%) que murieron dentro del año de la cirugía. Asimismo, en los pacientes que seguían vivos, según los estimativos del normograma, el puntaje de supervivencia teórica promedio fue >60% (190 puntos) al año y, si lo comparamos con el resultado real de nuestra muestra, 12 pacientes (60%) vivos a la fecha de corte, podemos decir que hay coincidencia entre ambos.
Este estudio tiene tres grandes limitaciones: 1) la poca casuística (n = 20), 2) la diversidad de las metástasis y 3) las metástasis tratadas con tres técnicas quirúrgicas diferentes: estabilización percutánea, a cielo abierto o cifoplastia. Por lo tanto, creemos que es necesario llevar a cabo estudios multicéntricos con casuísticas más grandes y, a su vez, agrupar los diferentes tipos de metástasis y técnicas quirúrgicas utilizadas, para lograr una más exacta validación de este nuevo tipo de puntaje pronóstico.