INTRODUCCIÓN
Cada vez es más frecuente que la población civil sufra lesiones por proyectil de arma de fuego y las principales causas son los conflictos colectivos, la violencia, la delincuencia o el terrorismo. Son más comunes en los hombres y el promedio de la edad es de 32 años, esto implica un impacto económico muy grande.1
El compromiso de las extremidades es habitual y el 57% de los pacientes que sufre lesiones no mortales por arma de fuego tiene compromiso óseo, y la fractura de fémur es la más frecuente.2
Para clasificar las fracturas de fémur por arma de fuego se utilizan sistemas universalmente aceptados. Al margen del tamaño de la herida, se incluyen en el tipo III de la clasificación de Gustilo y Anderson.3 Esta clasificación ha sido cuestionada, porque no contempla los daños ocasionados por el proyectil, ya que el principal factor pronóstico es la energía disipada a los tejidos. Por su parte, el sistema de clasificación propuesto por la Orthopaedic Trauma Association evalúa el compromiso de los tegumentos, el grado de contaminación, la lesión arterial y la pérdida ósea, generando un orden de gravedad de rango creciente. Sin embargo, aún no se ha determinado cuál es la forma ideal de usar este esquema y, en la actualidad, se usa solo junto con otras clasificaciones populares.4,5
El objetivo principal del tratamiento se basa en reducir, al mínimo, la probabilidad de complicaciones y restaurar la función de la extremidad afectada. A pesar de que las fracturas por arma de fuego son comunes, aún hay controversia sobre el manejo del tratamiento antibiótico profiláctico y muchos centros de trauma todavía no cuentan con protocolos establecidos.6
En la actualidad, el enclavado endomedular es el tratamiento definitivo de elección para las fracturas diafisarias en adultos, sus beneficios incluyen menor exposición y agresión a las partes blandas.7 Las fracturas supracondíleas con conminución metafisaria representan un desafío. A fin de determinar cuál es el mejor método de fijación se han realizado numerosos estudios biomecánicos para averiguar cuál es la configuración más estable.8 Cuando la fractura se acerca a las articulaciones vecinas, aumentan las opciones de tratamiento, así como también las complicaciones. Una fractura conminuta del cuello femoral por arma de fuego en un paciente joven es una lesión rara y potencialmente devastadora. La toxicidad del plomo y los contaminantes aumentarían el riesgo de seudoartrosis, necrosis avascular, artritis séptica y daños en la superficie articular.9
La alta incidencia de lesiones por disparos de arma de fuego en nuestro medio y la falta de un protocolo estandarizado para su tratamiento motivó este estudio.
Los objetivos de este estudio fueron analizar la epidemiología de las fracturas de fémur por arma de fuego, describir nuestro protocolo de tratamiento y comunicar los resultados obtenidos.
MATERIALES Y MÉTODOS
Se llevó a cabo un estudio retrospectivo, descriptivo entre 2019 y 2021 que incluyó a todos los pacientes que ingresaron en nuestro hospital con fracturas de fémur causadas por arma de fuego.
Se extrajeron de los registros de nuestro hospital las siguientes variables: edad, sexo, región anatómica involucrada, clasificación, tratamiento inicial y definitivo. También se analizaron las complicaciones: lesión vasculonerviosa asociada, osteomielitis, artritis séptica, seudoartrosis y rigidez articular.
La evaluación y el manejo ortopédico se realizaron luego de tratar los cuadros de peligro inmediato siguiendo los lineamientos del Advanced Trauma Life Support (ATLS) e incluyó la inspección sistemática de cada miembro y un examen neurovascular. Después de la evaluación inicial, el control de la hemorragia, la administración de la vacuna antitetánica y antibióticos profilácticos (cefazolina 2 g, cada 8 h más gentamicina 240 mg/día, durante 72 h), las heridas se cubren con apósitos estériles y se inmovilizan con férulas las extremidades lesionadas.
Se definió el “tiempo lesión-antibiótico” como el tiempo transcurrido desde la lesión inicial hasta la administración de la primera dosis de antibiótico. Se distribuyó a los pacientes en tres grupos según el momento de la primera dosis: grupo 1, dosis temprana, antes de los 30 min; grupo 2, dosis intermedia, entre los 30 y los 180 min, y grupo 3, dosis tardía, luego de los 180 min.
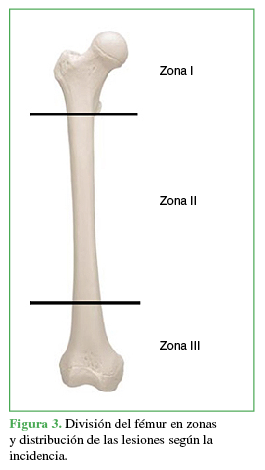
Tras el diagnóstico, mediante los exámenes clínico y radiológico, el fémur se dividió en tres zonas para enfatizar el riesgo del compromiso articular. La zona I (cadera en riesgo) incluye fracturas del fémur proximal al extremo distal del trocánter menor. La zona II (diáfisis femoral) se define como una fractura distal al extremo distal del trocánter menor y proximal a la unión diafisaria-metafisaria distal. La zona III (rodilla en riesgo) incluye fracturas por debajo de la unión diafisaria-metafisaria distal.
Para evaluar el compromiso óseo, las fracturas se clasificaron en completas o incompletas según la continuidad radiológica de las corticales. Cuando la trayectoria del proyectil dio como resultado la integridad de, al menos, una cortical, se denominaron fracturas incompletas. También se empleó la clasificación OTA/AO, pero no nos basamos en ella para definir la conducta terapéutica.
La tomografía computarizada solo se solicitó a los pacientes con patrones complejos para conseguir una mejor caracterización visuoespacial o valorar el compromiso articular.
Siguiendo los lineamientos del protocolo de nuestra institución para el manejo inicial de las fracturas expuestas, todos los pacientes fueron sometidos a una limpieza mecánico-quirúrgica, lavado profuso con solución fisiológica, desbridamiento superficial del tejido desvitalizado con cierre primario de la herida sin tensión y estabilización con fijador externo en caso de fracturas completas, restituyendo la longitud, alineación y rotación del miembro y así permitir un apropiado control de partes blandas. Esto constituyó uno de los pilares del tratamiento.
En los casos de contaminación extensa, evolución tórpida de la herida o signos de flogosis tempranos, se procedió a la exploración de la herida a las 48-72 h y a la toma de muestra para cultivo microbiológico.
Los principales factores considerados para seleccionar el tratamiento definitivo fueron: la localización anatómica en relación con la zona afectada, el tipo de fractura y la integridad de las corticales.
Las fracturas incompletas tratadas de forma incruenta requirieron un seguimiento estricto. Se indicó la carga parcial de peso a partir de los 45 días, según tolerancia, con controles radiológicos semanales durante el primer mes y luego cada 15 días hasta observar signos de consolidación ósea.
RESULTADOS
La muestra estaba conformada por 35 pacientes: 33 hombres (94,29%) y dos, mujeres (5,71%), con una media de la edad de 31.5 años (rango 16-59).
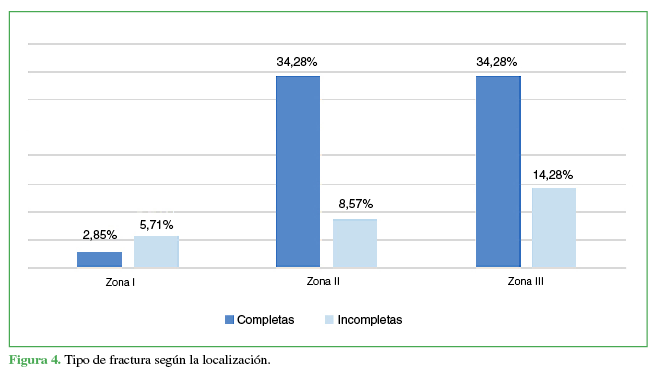
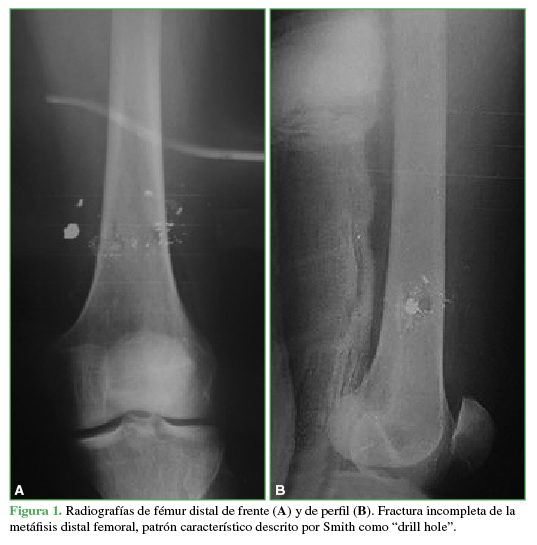
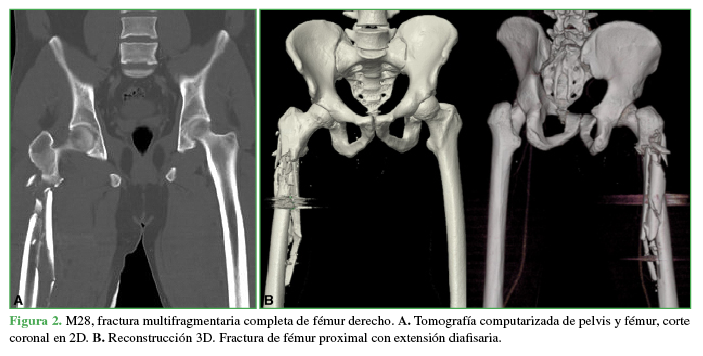
Teniendo en cuenta la clasificación de las fracturas, 25 (71,43%) eran completas y 10 (28,57%), incompletas (Figuras 1 y 2). Ocho (22,86%) tenían únicamente orificio de entrada y 27 (77,14%), orificio de salida asociado.
Propia
Figura 1 Radiografías de fémur distal de frente (A) y de perfil (B). Fractura incompleta de la metáfisis distal femoral, patrón característico descrito por Smith como “drill hole”.
Propia
Figura 2 M28, fractura multifragmentaria completa de fémur derecho. A. Tomografía computarizada de pelvis y fémur, corte coronal en 2D. B. Reconstrucción 3D. Fractura de fémur proximal con extensión diafisaria.
Según la localización, la lesión estaba ubicaba en la zona I, en tres pacientes (8,57%); en la zona II, en 15 pacientes (42,86%) y, en la zona III, en 17 casos (48,57%) (Figura 3). La distribución de las fracturas completas e incompletas en relación con la zona afectada se muestra en la Figura 4.
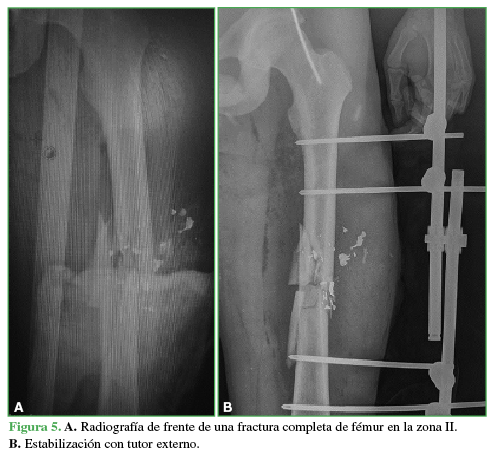
Con respecto al tratamiento inicial, los pacientes con fracturas completas (71,43%) fueron estabilizados con fijador externo (Figura 5). A los pacientes con fracturas incompletas en la zona I (5,71%) se les indicó reposo absoluto y a aquellos cuya fractura correspondía a las zonas II o III (22,85%), inmovilización con valva de yeso cruropedio. En relación con el “tiempo lesión-antibiótico”, se administró una primera dosis temprana a 14 pacientes del grupo 1 (40%), 16 del grupo 2 (46%) y cinco del grupo 3 (14%).
Propia
Figura 5 A. Radiografía de frente de una fractura completa de fémur en la zona II. B. Estabilización con tutor externo.
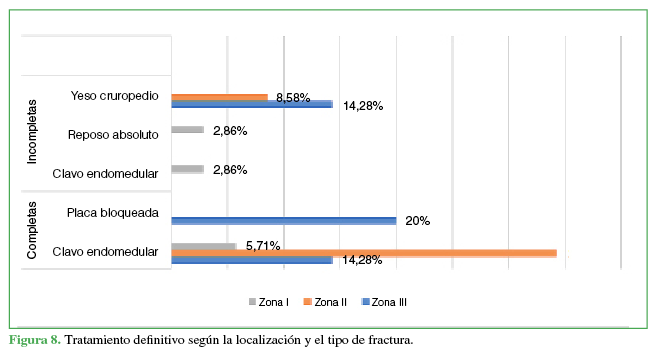
En cuanto al tratamiento definitivo, todos los pacientes con fracturas completas fueron tratados mediante reducción y osteosíntesis, solo uno con fractura incompleta fue sometido a fijación profiláctica por la localización en la zona I.
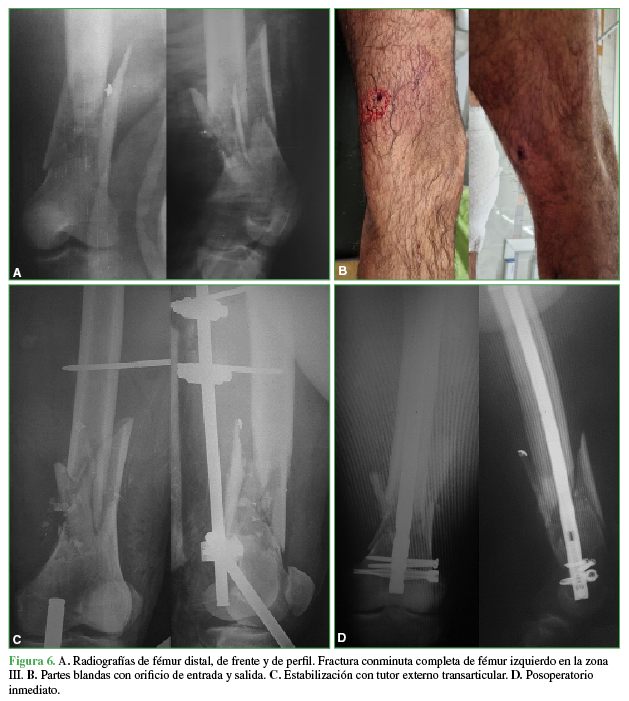
Los métodos de fijación utilizados se distribuyeron de la siguiente forma: 19 (54,29%) con clavo endomedular (Figuras 6 y 7) y siete (20%) que comprometían a la zona III con placas anatómicas bloqueadas.
Propia
Figura 6 A. Radiografías de fémur distal, de frente y de perfil. Fractura conminuta completa de fémur izquierdo en la zona III. B. Partes blandas con orificio de entrada y salida. C. Estabilización con tutor externo transarticular. D. Posoperatorio inmediato.

Propia
Figura 7 Resolución quirúrgica mediante un clavo cervicodiafisario en el paciente de la Figura 2. Radiografías de fémur, de frente (A) y de perfil (B).
Se optó por el manejo incruento en nueve pacientes con fracturas incompletas (Figura 8).
Las complicaciones fueron: osteomielitis (1 caso; 2,86%), artritis séptica (1 caso; 2,86%), seudoartrosis (2 casos; 5,71%), un (2,86%) paciente con fractura completa en la zona III desarrolló una lesión vascular que requirió revascularización al ingreso. Una fractura tratada de forma incruenta con yeso cruropedio evolucionó con rigidez articular de la rodilla (Tabla).
La media de seguimiento fue de 15 semanas (rango 3-38), solo el 55% asistió a su control a los tres meses. El 45% restante tuvo un seguimiento medio de 8 semanas (rango 3-11).
DISCUSIÓN
El trauma balístico del sistema musculoesquelético representa un problema común y que se incrementa en la actualidad; sin embargo, es una lesión poco estudiada. Según los artículos publicados, el 91% de los pacientes son hombres jóvenes.10,11 En nuestro estudio, la media de la edad fue de 31.5 años y el 94,29% eran hombres.
Las lesiones ortopédicas más frecuentes son las fracturas de los huesos largos y están incluidas en el grado IIIA de la clasificación de Gustilo y Anderson, fracturas producidas por mecanismos de alta energía con adecuada cobertura. Dicha clasificación es sencilla, reproducible y adaptable a la población estudiada.3
La extensión del daño en las lesiones por arma de fuego depende de la distancia del objetivo, la velocidad de entrada y salida, las características y el calibre del proyectil. En la población civil, se producen, en gran medida, por armas de alta velocidad y bajo calibre.12 No obstante, estas determinan una gran variedad de lesiones, desde una fractura con gran compromiso óseo hasta una fractura parcial con continuidad de sus corticales. Nos encontramos con patrones fracturarios que no eran aplicables a la clasificación OTA/AO de forma íntegra, por lo que recurrimos a una clasificación sencilla descrita en 1984, por Smith y Wheatley13 quienes estudiaron las fracturas por arma de fuego y las dividieron en completas o incompletas.
En nuestro estudio, la mayoría de las fracturas incompletas correspondían a la metáfisis, las localizadas en la zona I fueron consideradas lesiones de riesgo o potencialmente inestables por el riesgo de colapso o extensión del trazo con posterior desplazamiento. 14Las fracturas completas representaron el patrón predominante en nuestro estudio (71,48%), lo que coincide con lo publicado por Nguyen y cols. 15y todas se consideraron inestables al margen de su localización.
En cuanto al manejo inicial de estas lesiones por arma de fuego de bajo calibre, Sathiyakumar y cols.16 recomiendan la antibioticoterapia profiláctica y el desbridamiento superficial de la herida en lugar del desbridamiento exhaustivo para prevenir el desarrollo de procesos infecciosos. También se ha demostrado que, en las fracturas Gustilo tipo IIIA, las tasas de infección son más bajas con el cierre primario de la herida que con el cierre tardío, 4% y 17,8%, respectivamente.17 Todos los pacientes de nuestra serie fueron tratados con desbridamiento superficial y cierre primario. Si se detectaba un alto grado de contaminación, mayor compromiso de partes blandas o evolución desfavorable de la herida, se procedía al desbridamiento quirúrgico profundo a las 48-72 h con toma de muestra para cultivo.
En las fracturas completas producidas por arma de fuego, debido a su alta energía, la estabilización es un principio básico de tratamiento. Por lo tanto, la fijación externa fue parte de nuestro manejo inicial. El método de estabilización definitiva se seleccionó sobre la base de la localización y el grado de compromiso e integridad de las corticales. Las fracturas incompletas del fémur proximal requieren una fijación profiláctica debido a los vectores de tensión o compresión que, en un futuro, probablemente resulten en la extensión del trazo de fractura.13
En nuestra serie, había tres fracturas del fémur proximal, dos de ellas eran incompletas, solo una fue tratada mediante estabilización profiláctica con clavo cefalomedular. El otro paciente fue tratado con reposo y descarga de peso por 45 días; en este caso, la demora en la disponibilidad del material quirúrgico representó una limitación para la elección del tratamiento. El fundamento para el tratamiento quirúrgico en estos pacientes consiste en realizar un procedimiento simple y permitir la carga de peso inmediata y prevenir un procedimiento futuro complejo en caso de colapso o desplazamiento de la fractura.
Las fracturas incompletas del tercio medio pueden tratarse de forma incruenta con un período de carga limitada.18 Los tres pacientes de nuestra serie fueron tratados mediante inmovilización con yeso cruropedio y descarga de peso. Todas las fracturas completas de la zona II fueron tratadas con reducción y osteosíntesis con enclavado endomedular acerrojado.
En la actualidad, el clavo endomedular retrógrado o anterógrado es el método de elección para la resolución de las fracturas de fémur por arma de fuego.19 En una revisión sistemática, se halló una tasa global del 0,18% de artritis séptica de rodilla posterior a la fijación con clavo endomedular retrógrado.20 El único caso con esta complicación fue un paciente con fractura supracondílea tratado con clavo endomedular retrógrado.
La tasa de falla del enclavado retrógrado en las fracturas del fémur distal alcanza el 38%, mientras que la del fracaso después de la osteosíntesis con placa LISS (less invasive stabilizing system) llega al 20%.21
El retraso de la consolidación y la seudoartrosis pueden relacionarse con la cantidad de material de bala retenido cerca del sitio de fractura, debido al efecto citotóxico del plomo.22 Creemos que se necesitan más estudios para demostrar que la eliminación de los fragmentos retenidos extrarticulares supera el riesgo de inducir un daño iatrogénico a las partes blandas. Nuestra conducta es retirar los restos de bala extrarticulares solo si están accesibles durante el desbridamiento superficial inicial, mientras que retiramos siempre los restos intrarticulares (cadera o rodilla), preferentemente por vía artroscópica.
De las dos fracturas que evolucionaron a seudoartrosis (5,71%), una correspondía a la zona II y otra, a la zona III, la primera fue tratada con fresado del canal y recambio de clavo por uno de mayor diámetro y se observaron signos radiográficos de consolidación a las 14 semanas, mientras que la segunda se trató inicialmente con clavo endomedular retrógrado como único método de fijación y posteriormente fue necesario adicionar una placa bloqueada durante la revisión quirúrgica para lograr la consolidación a las 18 semanas. Creemos que, en las fracturas de la zona III tratadas solo con clavo endomedular, un acerrojado distal insuficiente y no utilizar tornillos poste son factores determinantes en el resultado. No se detectaron restos de proyectil retenidos en las radiografías ni durante la cirugía, en ninguno de estos dos casos.
Las heridas por arma de fuego en las extremidades se asocian con una lesión vascular en el 10-17% de los casos.23 En nuestro estudio, la tasa fue del 2,86%, ya que nos limitamos a analizar solo las fracturas de fémur.
Por otro lado, la tasa de osteomielitis para las fracturas de fémur de alta energía Gustilo III oscila entre el 3,3% y el 4,2%.24 Se detectó un caso (2,86%) de osteomielitis aguda confirmado mediante el aislamiento de S. aureus resistente a meticilina en todas las muestras óseas tomadas durante la exploración de una herida con mala evolución. Se trató exitosamente con un clavo endomedular revestido con polimetilmetacrilato con vancomicina más antibioticoterapia por vía intravenosa dirigida.
En relación con el tiempo de administración del antibiótico y el desarrollo de complicaciones infecciosas (artritis séptica, 1 caso; osteomielitis, 1 caso), los pacientes pertenecían al grupo 2 y grupo 3, respectivamente.
Johnson y cols.25 refieren que los pacientes con heridas por arma de fuego no cumplen el seguimiento; en nuestro estudio, solo el 55% concurrió a su control a los tres meses. El 45% restante tuvo un seguimiento medio de dos meses (rango 3-11 semanas). Creemos que los principales factores asociados al seguimiento incompleto podrían ser la edad, la hospitalización corta y el incumplimiento de las indicaciones médicas en la población estudiada.
Las limitaciones de este estudio son su carácter retrospectivo y consideramos que la falta de continuidad en el seguimiento de estos pacientes dificultó el análisis de las complicaciones a mediano y largo plazo.
CONCLUSIONES
El 90% de los pacientes de nuestra serie tenía compromiso de las zonas II y III, por lo que la zona I fue una región infrecuente para este cuadro. Para las fracturas incompletas de esta zona es conveniente realizar una fijación profiláctica.
Los clavos endomedulares son la mejor opción para las fracturas completas en las zonas I y II, mientras que, en la zona III, se requiere un análisis individualizado de cada patrón para elegir el método de fijación.
Creemos que la administración temprana de antibióticos en el manejo inicial y la correcta selección del implante definitivo según la zona afectada son sustanciales para lograr buenos resultados.