Estimados editores,
Los pseudoaneurismas (PSA) secundarios a trasplante renal son patologías poco frecuentes y aquellos de localización extrarrenal, excepcionales (menor al 1%).1,2,3) Las múltiples variantes que poseen en su forma de presentación clínica nos dan la pauta de que deben ser sospechados en todos los pacientes trasplantados, aún aquellos asintomáticos, dada su alta morbi-mortalidad. Por dicho motivo, la detección temprana juega un papel esencial en esa patología, siendo el diagnóstico por imágenes y el intervencionismo los actores principales.
El objetivo de este manuscrito consiste en presentar un caso de PSA extrarrenal como complicación infrecuente en pacientes postrasplante renal.
Presentamos el caso de una paciente femenina de 42 años de edad con trasplante renopancreático por nefropatía diabética. Pasados siete años de la cirugía, presentó signos de rechazo y pielonefritis con consecuente fallo renal y nefrectomía del injerto. Por esa causa, se realizó un nuevo trasplante con anastomosis término lateral de vasos renales a vena y arteria ilíaca externa del lado izquierdo.
Generalmente, el injerto renal es trasplantado en la región extraperitoneal de la fosa ilíaca derecha debido a que la vena ilíaca homolateral corre más superficial y horizontalmente, facilitando la anastomosis vascular.4) En pacientes con trasplante pancreático, injertos renales previos o alteraciones vasculares, se elige la fosa ilíaca izquierda, como en nuestro caso.5
A las 72 horas de la cirugía, presentó secreción serosa por herida y evolución tórpida, por lo que se realizó ecografía Doppler (ECOD), observando adyacente al hilio del riñón trasplantado, imagen hipoecoica con flujo Doppler bidireccional (►Fig.1) e imagen líquida que se extiende al tejido celular subcutáneo adyacente. Se solicitó tomografía computada multidetector (TCMD) con contraste endovenoso, donde se observó imagen sacular que realza en fase arterial con intensificación en la fase venosa, de aproximadamente 61 mm, con una luz de 40 mm (►Fig. 2), la cual impresiona tener origen en la arteria renal a 10 mm de la anastomosis ilíaca (►Fig. 3) y abundante cantidad de líquido rodeando la misma, que se extiende a la cicatriz. Se decidió realizar angiografía (AG), observando flujo de sangrado activo en trayecto medio de la arteria renal del riñón trasplantado interpretado como PSA (►Fig. 4). En el mismo acto, se realizó angioplastia selectiva con stent cubierto y se obtuvieron resultados exitosos.
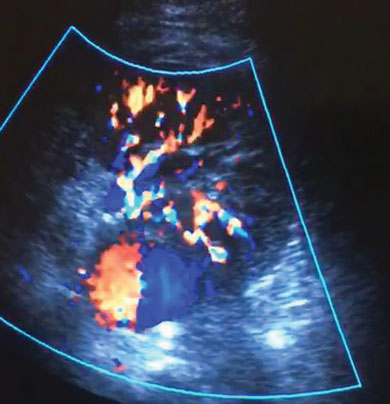
Fig. 1 Estructura sacular con flujo interno bidireccional conformando el signo del Ying-Yang adyacente al hilio del injerto renal, compatible con PSA.
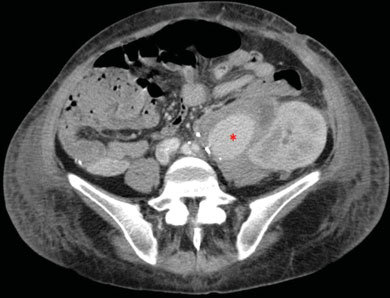
Fig. 2 TCMD con i.v, corte axial. Imagen sacular de 61 mm de longitud, con realce similar a las estructuras vasculares adyacentes, tras la administración de contraste endovenoso, adyacente al trasplante renal, correspondiente a pseudoaneurisma (asterisco) y líquido libre circundante.

Fig. 3 TCMD con contraste intravenoso (i.v.), corte coronal. Pseudoaneurisma adyacente al trasplante renal, en topografía de la anastomosis con arteria ilíaca externa (flecha).
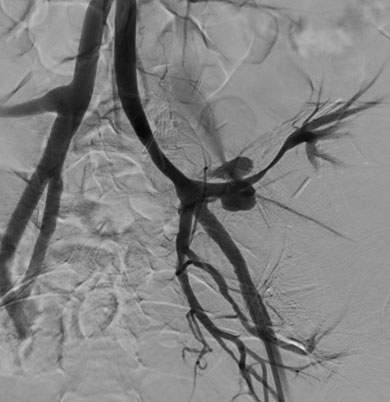
Fig. 4 Flujo de sangrado activo en trayecto medio de la arteria renal del riñón trasplantado interpretado como PSA.
Los PSA surgen en las primeras semanas del postoperatorio y corresponden a una lesión de la pared arterial con la formación de un saco contenido por las capas media o adventicia o el tejido conectivo circundante en comunicación con la luz arterial.6) Ellos pueden ubicarse de forma intrarrenal o extrarrenal, siendo esos últimos más raros, con una incidencia menor al 1% y de peor pronóstico.1,2,3) La etiología de los PSA extrarrenales aún es poco clara; una de las teorías propuestas es la falla en la anastomosis arterial ya que, en esos casos, no intervienen factores degenerativos.1) Como diagnóstico diferencial, no se debe descartar la posibilidad de los aneurismas micóticos, los cuales, a diferencia de los primeros, podrán encontrarse en cualquier sitio de la vasculatura, no únicamente en el sitio de anastomosis.2
La clínica puede variar desde formas asintomáticas hasta presentaciones como hipertensión arterial, compresión de estructuras adyacentes, anemia, alteración de la función renal o incluso debutar con hemorragia masiva, que puede tener como consecuencia la pérdida del trasplante y/o la muerte del paciente.3
La ECOD, la gammagrafía, la TCMD con contraste endovenoso y la AG son los principales métodos diagnósticos.1) La ECOD muestra flujo sanguíneo dentro de una estructura quística caracterizado por un movimiento en remolino, conformando el típico signo del Ying-Yang.6) Sin embargo, tiene como desventaja ser operador dependiente y no tener buen acceso a estructuras profundas como los sitios de anastomosis vasculares o puede ser dificultosa la evaluación por interposición de gas intestinal.2) La TCMD da la ventaja de no ser operador dependiente y de obtener imágenes de todas las estructuras involucradas. Así, proporciona herramientas anatómicas para la caracterización de la lesión y la pronta planificación del tratamiento. La AG no solo permite caracterizar de manera puntual el sitio de la lesión, sino que también, en los pacientes hemodinámicamente estables, proporciona una inmediata reparación endovascular, método de tratamiento que es actualmente exitoso y propuesto como abordaje de primera elección para esa patología.2,7) Por lo tanto, la TCMD y la AG son dos métodos complementarios que, juntos, son suficientes para la planificación, tratamiento y determinación de su pronóstico.















