INTRODUCCIÓN
Los prestadores de servicios sanitarios deben hacer frente a profundos cambios tecnológicos. Una de las consecuencias de estas transformaciones es el aumento de los costos en la atención, en un esquema donde la incorporación de nuevos equipamientos y medicamentos no siempre reduce los costos unitarios. Esto genera un fuerte impacto en el subsector público, que debe enfrentar una demanda creciente con restricciones financieras y presupuestarias. En este contexto, parte de los hospitales públicos no cuentan con una metodología de estimación de costos, lo que los obliga a gestionar sin la información suficiente.
Es importante que en las instituciones de salud se incorporen y desarrollen herramientas dirigidas a lograr un mayor conocimiento y, por consiguiente, un mejor control sobre los costos de la atención, como estrategia para ofrecer los servicios de manera más eficiente. Entre esas herramientas, la contabilidad de gestión propone sistemas de costeo que generen información sobre las relaciones entre los factores utilizados en el proceso productivo (recursos materiales, humanos y de capital) y sus resultados (producto), a fin de determinar costos totales y unitarios de servicios, productos, procesos y funciones 1 .
La implementación de sistemas de costos hospitalarios obliga a desarrollar un sistema integral de información que contribuya a conocer los productos intermedios y finales de los diferentes servicios, ayude a pronosticar costos futuros facilitando la elaboración de presupuestos generales y permita establecer medidas y políticas de acción para lograr una mayor eficiencia a través de un uso adecuado de los recursos materiales, tecnológicos y humanos.
Específicamente, los sistemas de costos por grupos de pacientes permiten obtener información sobre el consumo de recursos y los costos por grupos de procesos de internación con alguna característica en común. El paciente deja de considerarse como un producto uniforme con idéntico peso en la producción hospitalaria y, en consecuencia, con un costo promedio. Comienzan a obtenerse así costos promedio por productos mejor definidos 2-4 .
En algunos países como Inglaterra, Canadá, Estados Unidos, España y Francia, se ha avanzado más rápido en el desarrollo de estudios de costos hospitalarios. Argentina, ya sea por razones metodológicas, de infraestructura o como consecuencia de su cultura organizacional, presenta escasez de información en este tema 5 . La aplicación de sistemas de información de costos aplicados a organizaciones hospitalarias no se encuentra lo suficientemente desarrollada, y no se le ha otorgado la importancia que amerita. En el Hospital Municipal de Bahía Blanca se realizó un trabajo en el que se estimaron los costos de tres patologías prevalentes, dos quirúrgicas (apendicectomía y colecistectomía) y una clínica (neumonía no específica), utilizando una metodología similar a la aplicada en el presente estudio 6 .
La elección del Servicio de Neonatología como objeto de estudio se basa en dos pilares: por un lado, la importancia estratégica de la atención de los recién nacidos (RN) prematuros 7 ; por el otro, el alto costo de la atención vinculada con el requerimiento de personal altamente capacitado, componente tecnológico de alta complejidad e internaciones prolongadas.
El Ministerio de Sanidad, Consumo y Bienestar Social de España publica anualmente datos estadísticos referidos a la producción del sistema de salud español, entre ellos las altas hospitalarias por grupo relacionado por el diagnóstico (GRD). Estas categorías de clasificación de pacientes agrupan los episodios de hospitalización en un determinado número de clases con identidad clínica y consumo similar de recursos. Analizando la composición anual de casos, se observa que, en períodos sucesivos, los GRD correspondientes a altas con vida de neonatos con bajo peso al nacer se encuentran entre los 25 GRD de mayor costo 8 .
En Argentina, de un total de 685 394 RN vivos en 2018, el 8,8% ocurrió antes de la semana 37, mientras que en 2011 fue un 8,5% y en 2000 un 7,8% 9 .
El nacimiento prematuro puede dar lugar a problemas de salud de largo plazo y a discapacidades de por vida. De hecho, es la causa principal de mortalidad durante el primer mes de vida 10, 11 .
Además de los problemas generados por el nacimiento prematuro para el niño y su familia, los costos de atención sanitaria son significativamente más altos que para los bebés que nacen a término. En EE.UU., el impacto de la prematurez en las empresas de seguros de salud afecta a casi el 11% de los bebés cubiertos por planes médicos y significa una carga multimillonaria para el sector sanitario y para la economía en general, ya que también se traduce en ausentismo y pérdida de productividad 12 .
En síntesis, el avance de la tecnología en el sector neo-natológico ha mejorado las posibilidades de vida de los niños prematuros, pero las hospitalizaciones neonatales están entre las de más alto costo dentro de las instituciones de salud 13, 14 .
A pesar de esto, en el área de Neonatología, los estudios de costos publicados para Argentina son muy escasos en general y más aún aquellos que analizan grupos específicos de pacientes 14, 15 .
En el Hospital Interzonal General ”Dr. José Penna” de Bahía Blanca (HIG), como en otros hospitales públicos de Argentina, no se utilizan sistemas para el registro y análisis de costos asignados por servicio, proceso o patología. Teniendo en cuenta esto, el análisis del Servicio de Neonatología constituye un objeto de estudio interesante.
El Servicio de Neonatología analizado está inserto en el HIG, establecimiento público dependiente del Ministerio de Salud de la Provincia de Buenos Aires. El Hospital tiene una capacidad promedio de 218 camas disponibles y un plantel de recursos humanos de aproximadamente 1200 agentes. En el HIG funciona el único Servicio de Maternidad público de la ciudad de Bahía Blanca, en el cual se atendieron 2263 partos de los 5223 ocurridos durante 2019 (43%). El Servicio de Neonatología es centro de referencia de la Región Sanitaria I y posee alta complejidad (nivel III B), por lo cual recibe derivaciones desde provincias aledañas y distintas localidades del centro bonaerense. Tiene una capacidad instalada de internación de 33 unidades (actualmente 26 habilitadas), con un 86% de ocupación promedio en 2019.
Este trabajo se planteó generar información útil para la toma de decisiones, orientada a estimar los costos directos del día de internación en el Servicio de Neonatología del HIG, con el objeto de obtener el costo promedio del proceso de internación de RN con peso menor o igual a 1500 g.
MÉTODOS
Se realizó un estudio retrospectivo utilizando datos relevados en diferentes sectores del HIG de Bahía Blanca y en especial del Servicio de Neonatología, que fueron cargados y procesados en planillas Excel diseñadas para tal fin.
Se identificaron el total de partos y de recién nacidos vivos (RNV) y, entre estos, los RNV que requirieron internación en Neonatología (RNI) en 2019. Se calculó total de egresos, total de días de estada y promedio de días de estada general del Servicio de Neonatología.
Del total de RNI, se analizaron los indicadores de diferentes subgrupos de pacientes: peso menor a 1500 g, menor a 1000 g y entre 1500 g y 1000 g. Para cada grupo se calculó total de egresos, total de días de estada y promedio de días de estada, considerando en primer lugar la totalidad de los egresos (incluyendo fallecidos e internados con uno y dos días de internación) para luego depurar excluyendo a los fallecidos y a los internados con uno y dos días de internación.
Para el cálculo de costos promedio por día de internación se utilizó el método de costeo completo a valores históricos (por absorción), y se realizó una asignación de costos en cascada. En la asignación primaria se imputaron al Servicio de Neonatología los costos directos del personal (médico, residencia médica, enfermería, limpieza y administrativo), insumos, elementos de librería y limpieza, prácticas diagnósticas, alimentación de las madres, amortización del equipamiento y mantenimiento. No se efectuó la asignación de costos indirectos de agua, luz, gas y teléfono, aunque sí del servicio de recolección de residuos patogénicos.
Para la distribución secundaria de costos se consideró solo el impacto que tuvieron en el Servicio de Neonatología los servicios del personal de vigilancia. No se tuvo en cuenta la incidencia de los servicios generales del hospital, como mantenimiento, ingeniería, administración (dirección, oficinas de compras, personal, tesorería, etc.).
Para llevar la información a valores actuales, los costos salariales se estimaron sobre la base de los importes surgidos de la paritaria negociada con el Ministerio de Salud provincial correspondiente a enero de 2021, incorporando todos los conceptos (remunerativos, no remunerativos y aportes y contribuciones patronales) regidos por las leyes provinciales 10430 (personal no profesional), 10471 (profesionales de salud) y de residentes.
El costo de los insumos (descartables, medicamentos, alimentación parenteral) y los artículos de librería y limpieza se estimó a partir de los registros de entregas desde el depósito central, la farmacia y la unidad de nutrición hacia el servicio. Para el valor monetario se tuvieron en cuenta los precios surgidos de las órdenes de compra del primer semestre de 2021.
Para el costo del oxígeno líquido medicinal se realizó una estimación del consumo anual, también valorizado a precio de compra de 2021. Para las prácticas diagnósticas de laboratorio (análisis clínicos) se llevó a cabo una estimación a partir de registros internos del sector y para las de diagnóstico por imágenes (rayos X, ecocardiografías y ecografías), una estimación anual con profesionales del sector, ambas valorizadas a precios del nomenclador SAMO (Sistema de Atención Medica Organizada), que rige la facturación en hospitales públicos bonaerenses para aquellas prestaciones otorgadas a usuarios con cobertura social.
La alimentación de las madres (costo de los alimentos suministrados a ellas mientras el neonato está internado) se estimó mediante un promedio diario de la cantidad de madres alojadas en el sector de “residencia para madres”, valorizando a precio de compra de enero de 2021 la cantidad anual de desayunos, almuerzos, meriendas y cenas que se entregaron al sector.
La amortización del equipamiento, que representa su pérdida de valor por el transcurso del tiempo, se calculó por cociente entre el valor de mercado y los años de vida útil (se consideraron 10 años). El costo del rubro mantenimiento se estimó a partir del procesamiento de todas las órdenes de compra que emitió el HIG durante el período 2019 en concepto de mantenimiento y reparación de equipamiento de neonatología. Su importe monetario fue actualizado al valor de las órdenes de compra del primer semestre de 2021.
La cantidad de kilos mensuales de residuos patogénicos informados por el proveedor se prorrateó entre todos los sectores generadores de residuos y fue valorizada de acuerdo con el precio pautado con el prestador para el primer semestre de 2021.
Relacionando el total de costos anteriormente expuestos con la producción medida en total de días de estada, se estimó el costo promedio por día de internación para toda el área correspondiente del Servicio de Neonatología.
Por último, considerando el promedio de días de estada para los RNV <1500 g, RNV <1000 g y RNV de entre 1000 y 1500 g depurados de los fallecidos y de los internados con uno y dos días de internación, se estimó el costo promedio por proceso de internación para cada grupo de pacientes.
Debido a las características de sus datos, este trabajo no requirió aprobación de un Comité de Ética de Investigación.
RESULTADOS
En la Tabla 1 se exponen datos de producción del Servicio de Neonatología para 2019.

TABLA 1 Producción del Servicio de Neonatología del Hospital Interzonal General “Dr. José María Penna", 2019.
La Tabla 2 presenta información de producción del área de internación neonatal, referida al total de egresos y promedios de días de estada, primero considerando el total de internaciones y posteriormente con depuración de fallecimientos y de internaciones de uno o dos días.

TABLA 2 Producción, área de internación de Neonatología, Hospital Interzonal General “Dr. José María Penna", 2019.
Esta información muestra que durante 2019 el número de egresos ascendió a 489, de los cuales 43 (depurado) correspondieron a neonatos con peso <1500 g. De ellos, 9 nacieron con peso < 1000 g y 34, con entre 1000 y 1500 g. Comparando el promedio de días de estada, se observó que para el total de los 489 egresos fue de 14,3 días y para el grupo de peso <1500 g fue de 55,9. Al diferenciar por grupo, los nacidos con entre 1000 y 1500 g permanecieron internados en promedio 49,4 días, mientras que los nacidos con <1000 g estuvieron 80,6 días.
Los egresos de RNI con peso <1500 g representaron un 8% del total del área, mientras que los días de estada de estas internaciones alcanzaron el 33% del total del Servicio. En el caso de los egresos de RNI <1000 g, representaron el 1,7% del total y significaron el 10% de los días de estada. Finalmente, los egresos de RNI con un peso de entre 1000 y 1500 g constituyeron un 6,5% del total de egresos y el 23% de los días de estada.
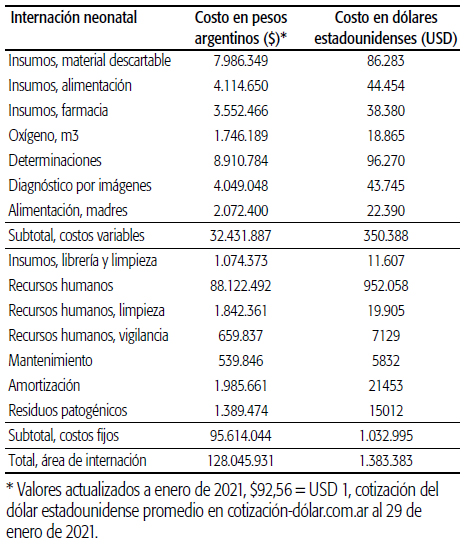
La Tabla 3 presenta el costo total directo del área de internación, estimado en $128.045.931 o USD 1.383.383 (92,56 pesos argentinos = 1 dólar estadounidense al 29 de enero de 2021), mientras que el costo promedio por día de internación ascendió a $17.755 o USD 192.
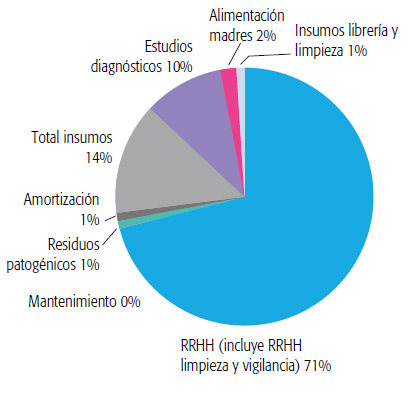
En el Gráfico 1, se muestra la estructura de costos por rubro presentada en la Tabla 3. El ítem con mayor impacto fue el de recursos humanos, seguido por insumos.
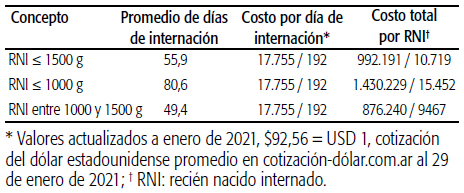
La Tabla 4 y el Gráfico 2 muestran que en los neonatos nacidos con peso <1500 g, con depuración de casos, el costo promedio por proceso de internación ascendió a $992.191 o USD 10.719 por RNI; en los nacidos con peso <1000 g fue de $1.430.229 o USD 15.452; y en los que pesaron entre 1000 y 1500 g, de $876.240 o USD 9467.
El costo de la atención de los RNI con peso <1500 g ascendió en el período analizado a $42.664.222 o USD 460.936, lo que representó el 33% del costo total del Servicio. El 10% correspondió a los neonatos con peso <1000 g y el 23%, a los que pesaron entre 1000 y 1500 g
La comparación con los RNV con peso mayor a 1500 g (10,3 días de estada en promedio y un costo de $182.522 o USD 1972 por proceso de internación) permite dimensionar el gran impacto que tienen en el área de internación los costos consumidos por el grupo de pacientes con bajo peso al nacer.
DISCUSIÓN
Sobre un total de 489 egresos en Neonatología, los resultados muestran que los neonatos con peso <1500 g representan el 8% de los egresos y el 33% de los costos, con un promedio de días de estada de 55,9, lo que evidencia un fuerte impacto de este grupo sobre los costos totales del Servicio.
Se evidencia que en los pacientes con menor peso al nacer el promedio de estadía de las internaciones hospitalarias es mayor y, en consecuencia, también es superior el costo promedio por egreso. Mientras el costo promedio por egreso para el total del Servicio de Neonatología fue de $253.896 o USD 2.743, el análisis por grupos de casos revela que para los de peso <1500 g fue 3,9 veces más que el costo promedio por egreso del Servicio ($992.191 o USD 10.719) y para <1000 g, 5,63 veces más ($1.430.229 o USD 15.452).
Esto confirma la importancia de realizar los estudios de costos por grupos de pacientes con características diferenciales (y no solo por servicio hospitalario). El presente trabajo lo hizo con el peso al nacer como característica diferencial y, en tal sentido, presenta un avance con respecto a uno anterior 16 , en el cual se calculó el costo promedio por día de internación para el Servicio de Neonatología sin distinción de casos.
En esta línea, el Ministerio de Sanidad, Consumo y Bienestar Social de España publica que entre los 25 GRD de mayor costo se encuentran las internaciones de Neonatología. El GRD “neonato, peso al nacer 750-999 g, alta con vida” tuvo en 2013 un peso relativo de 13,19, lo que implicó un costo promedio 13 veces superior al costo medio del sistema 7 .
Estas internaciones prolongadas no solo impactan fuertemente sobre el costo del servicio, sino que también enfrentan a las familias con dificultades para continuar con su actividad laboral y financiar los gastos de alojamiento y transporte, lo que afecta significativamente la organización familiar y, en consecuencia, los costos indirectos de la enfermedad.
En este sentido, y dada la estrecha relación de la pre-maturez con el bajo peso al nacer, se pone de manifiesto la necesidad de intensificar estrategias preventivas que apunten a mitigar las causas evitables de nacimientos antes de término.
En cuanto a la metodología para el cálculo de costos, una limitación radica en que no se asignaron la totalidad de costos indirectos y en que tampoco se realizó la asignación completa de los servicios intermedios.
Es prioritario incorporar y desarrollar herramientas de gestión que permitan realizar una asignación completa de costos en las instituciones sanitarias.
Futuras líneas de investigación deberán tener como objetivo realizar estudios prospectivos, avanzar en la asignación de los costos indirectos y comparar los costos de internación en Neonatología con el valor de facturación en aquellos pacientes que cuenten con cobertura, a fin de estimar la posible existencia de subsidios cruzados entre el sector público y el privado.
RELEVANCIA PARA POLÍTICAS E INTERVENCIONES SANITARIAS
La medición de la producción hospitalaria por grupo de pacientes y, en consecuencia, el cálculo de costos del producto definido es una herramienta que se aplica en las organizaciones sanitarias de diferentes países. Es un dato fundamental para la evaluación y negociación de los valores de facturación. En el caso de Argentina, existe poca experiencia en la aplicación de estos sistemas.
A diferencia de los estudios de costos promedio por egreso hospitalario, la información sobre el costo por grupos de casos aporta mayor información para la toma de decisiones. Se trata así de una base fundamental para la asignación de recursos y la definición de políticas públicas sanitarias.
RELEVANCIA PARA LA FORMACIÓN DE RECURSOS HUMANOS EN SALUD
En primer lugar, la formación de recursos humanos en estos temas es fundamental para lograr la implementación de estas herramientas en las instituciones de salud y así obtener mejor información para la toma de decisiones.
Por otro lado, en un contexto de severas restricciones presupuestarias, es muy importante que el personal de salud en su conjunto comprenda la relevancia de los análisis económicos para realizar una mejor utilización de los recursos.