Introducción
La artritis reumatoidea (AR) es una enfermedad inflamatoria autoinmune que afecta principalmente las articulaciones, aunque también puede causar daño en diferentes órganos. En consecuencia, puede tener un significativo impacto negativo en la calidad de vida de los pacientes. No obstante, su tratamiento es posible debido al creciente número de terapias efectivas con fármacos antirreumáticos modificadores de la enfermedad (DMARD).
La prevalencia de la AR en América Latina oscila entre el 0,15% y el 2,8%1. Sin embargo, según los datos regionales de la práctica clínica real, las tasas de remisión o baja actividad de la enfermedad podrían alcanzar el 19,3% y 32,5% a los 12 meses, respectivamente, lo que sugiere que existe una necesidad insatisfecha de estrategias efectivas de tratamiento para la mayor parte de los pacientes con AR en América Latina2. Algunos de los obstáculos para implementar los principios de la estrategia treat-to-target (T2T) incluyen aspectos relacionados con los médicos (inercia clínica), los pacientes (preocupaciones relacionadas con la intensificación del tratamiento y la adherencia al mismo) y el sistema de salud (reembolso de tratamientos efectivos)3,4.
Asimismo, las características, perspectivas y expectativas de los pacientes son aspectos claves para garantizar el éxito del tratamiento de la AR, tanto en los resultados informados por los pacientes (patient-reported outcomes, PRO) como en la información sobre sus preferencias (patient preference information, PPI). En general, los PRO se definen como indicadores del estado de salud informados por los pacientes, mientras que las PPI permiten evaluar sus preferencias o su nivel de aceptación en relación con las opciones terapéuticas específicas5-8.
La satisfacción con el tratamiento influye tanto en la adherencia como en la continuidad del mismo9,10. La satisfacción se asocia estrechamente con las expectativas de los pacientes en relación con el tratamiento, que podrían contraponerse con las metas terapéuticas establecidas por los médicos11,12. Sin embargo, los datos sobre la satisfacción, las preferencias13, la adherencia al tratamiento y las características asociadas14 en pacientes con AR de América Latina son limitados y se necesitan más estudios.
El estudio internacional SENSE (Cross-sectional Study Evaluating patieNt satisfaction, adherence featureS, and thEir association with sociodemographic and clinical characteristics of DMARD-inadequate responder rheumatoid arthritis patients) se diseñó con el objetivo de evaluar la satisfacción con el tratamiento en pacientes con control subóptimo de la AR, tratados con DMARD sintéticos convencionales (conventional synthetic DMARD, csDMARD), sintéticos dirigidos (targeted synthetic DMARD, tsDMARD) o biológicos (biologic DMARD, bDMARD)15. A continuación, presentamos un subanálisis de los resultados del estudio SENSE en pacientes de Argentina, Chile y Uruguay. Consideramos que este aporte permitirá enriquecer la evidencia actual acerca de la satisfacción global, la efectividad y la conveniencia del tratamiento de la AR en la región.
Materiales y métodos
La metodología utilizada en el estudio SENSE fue publicada previamente por Taylor et al15. En resumen, SENSE fue un estudio transversal, no intervencionista, realizado en 18 países de tres continentes, incluidos Argentina, Chile y Uruguay. Como centros del estudio, se seleccionaron establecimientos médicos con experiencia en el tratamiento de la AR. Los pacientes podían ingresar al estudio si tenían ≥18 años de edad, diagnóstico confirmado de AR, si cumplían con los criterios de clasificación del American College of Rheumatology (ACR) revisados en 198716 o los criterios 2010 del ACR/European League Against Rheumatism (EULAR)17, y si habían asistido a una visita de seguimiento de rutina para la AR. Los participantes recibían tratamiento con un csDMARD, un tsDMARD o un bDMARD aprobados. Al momento de la inclusión, los pacientes elegidos habían estado expuestos a no más de 2 bDMARD y el control de la enfermedad era subóptimo, definido como actividad de la enfermedad alta o moderada (puntaje de actividad de la enfermedad en 28 articulaciones (Disease Activity Score in 28 joints, DAS28) >3,2 durante al menos un mes, pero no más de 4 meses antes del reclutamiento), a pesar de recibir un esquema completo con la dosis máxima tolerable de la terapia con DMARD administrada durante al menos 3 meses.
Todos los pacientes consecutivos que habían asistido a una visita de rutina y cumplían con los criterios del reclutamiento, ingresaron al estudio entre el 14 de septiembre de 2018 y el 31 de mayo de 2019. Debían estar dispuestos y ser capaces de completar los cuestionarios de los PRO. Se utilizó un formulario electrónico para recolectar los datos disponibles de las historias clínicas, incluidas las variables clínicas y sociodemográficas, las comorbilidades, los detalles de los tratamientos en curso y las estrategias terapéuticas planificadas. También se recolectaron los datos de los cuestionarios de los PRO y las PPI.
Para evaluar el criterio de valoración primario (la satisfacción con el tratamiento en los pacientes con AR) se utilizó el Cuestionario sobre la satisfacción con el tratamiento (Treatment Satisfaction Questionnaire for Medication (TSQM) versión 1.4, con cuatro subescalas: efectividad, efectos secundarios, conveniencia y satisfacción global). La satisfacción de los pacientes con el tratamiento se consideró como buena si el puntaje de satisfacción global era ≥80/10018. La calidad de vida relacionada con la salud (health-related QoL, HRQoL) se evaluó a través de las medidas validadas para los PRO: la escala de fatiga de la Evaluación funcional para el tratamiento de enfermedades crónicas (Functional Assessment of Chronic Illness Therapy-Fatigue, FACIT-F)19, el Cuestionario de evaluación de salud-índice de discapacidad (Health Assessment Questionnaire-Disability Index, HAQ-DI)20, la versión abreviada del Cuestionario de salud de 36 preguntas (36-item Short Form Health Survey, SF-36, Versión 2), los resúmenes del componente físico y el componente mental (Physical and Mental Component Summaries, PCS/MCS)21, y el Cuestionario de deterioro de la actividad y productividad laboral (Work Productivity and Activity Impairment, WPAI-RA, Versión 2.0)22.
Se utilizaron escalas visuales analógicas (visual analog scales, VAS) con escalas de calificación numérica (numeric rating scales, NRS) para valorar la intensidad del dolor y la rigidez matinal en los últimos 7 días, desde 0 (“sin rigidez/dolor”) hasta 10 (“peor rigidez/dolor posible”). También se registró la duración (en minutos) de la rigidez matinal en el mismo período de tiempo. Asimismo, se usó una VAS para registrar la adherencia al tratamiento, ya que estas herramientas son mediciones validadas con una alta correlación con los resultados del monitoreo electrónico de adherencia en los pacientes con AR23. La adherencia al tratamiento se consideró como buena si era ≥80% en la VAS, tal como se había sugerido anteriormente en la práctica clínica real24.
Consideraciones éticas
La confidencialidad de los pacientes se protegió conforme a las leyes locales y se obtuvo el consentimiento informado para la publicación. Este estudio de observación fue aprobado por cada Comité de Ética institucional, y se desarrolló de conformidad con la Declaración de Helsinki, y las regulaciones y resoluciones locales vigentes y aplicables a este tipo de investigación.
Análisis estadístico
Se utilizaron estadísticas descriptivas para caracterizar la satisfacción con el tratamiento, las expectativas y las preferencias de los pacientes en el grupo de análisis completo (full analysis set, FAS), que incluía a todos los pacientes que cumplían los criterios de inclusión. Para los análisis de subgrupo de las variables continuas se utilizaron las pruebas Wilcoxon y Mann-Whitney, mientras que para las variables categóricas se usaron las pruebas de chi-cuadrado o las pruebas exactas de Fisher. Se recolectaron los datos relacionados con los programas de apoyo a pacientes, los PRO y la alfabetización digital en salud para analizarlos en futuras publicaciones.
Resultados
Participaron 1.624 pacientes en el FAS global15, incluidos 202 (12,4% de la cohorte principal) de Argentina (n=109), Chile (n=60) y Uruguay (n=33), provenientes de nueve centros. La mayoría de los participantes pertenecía al sexo femenino (86,1%), con una media ± desvío estándar (DE) de 54,3±12,6 años. La media de la duración de la AR fue de 10,6±8,5 años. La mayoría de los casos (99,3 %) correspondió a visitas ambulatorias, aunque el 10,2% de los pacientes había acudido a Urgencias, mientras que ninguno fue hospitalizado. En la Tabla 1 se presentan los principales datos demográficos y clínicos.
Tabla 1: Datos principales de los participantes de la cohorte global y las cohortes regionales en el estudio SENSE.
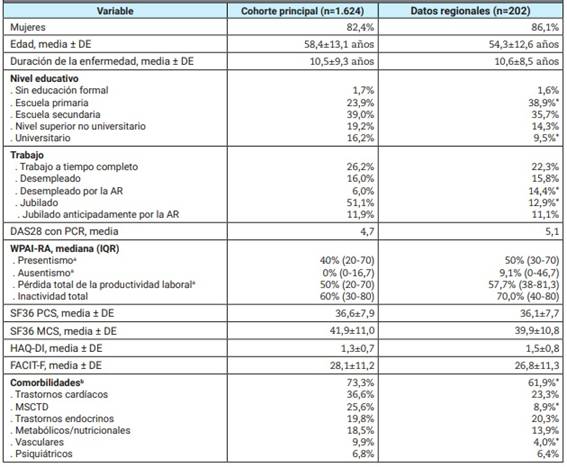
Fuente original de datos de la cohorte principal: Taylor et al, 2021. AR: artritis reumatoidea; DE: desvío estándar; PCR: proteína C reactiva; DAS28: puntaje de la actividad de la enfermedad en 28 articulaciones (Disease Activity Score in 28 joints); FACIT-F: escala de fatiga de la evaluación funcional para el tratamiento de enfermedades crónicas (Functional Assessment of Chronic Illness Therapy-Fatigue); HAQ-DI: cuestionario de evaluación en salud-índice de discapacidad (Health Assessment Questionnaire-Disability Index); IQR: rango intercuartílico (interquartile range); MSCTD: trastornos osteomusculares y del tejido conectivo (musculoskeletal connective tissue disorders); MCS: resumen del componente mental (Mental Component Summary); PCS: resumen del componente físico (physical component summary); SF-36: versión abreviada del Cuestionario de salud de 36 preguntas (36-item short form Health Survey); WPAI-RA: Cuestionario de deterioro de la actividad y productividad laboral-artritis reumatoidea (Work Productivity and Activity Impairment). * p<0,05 (prueba de chi-cuadrado, excepto para las comorbilidades vasculares: prueba exacta de Fisher). a) Solo pacientes empleados. b) La suma total excede el 100% debido a la posibilidad de ≥1 comorbilidad en cada sujeto.
En total, 103 pacientes (51,0%) recibieron DMARD en monoterapia: el 31,7% recibió csDMARD, el 17,8% bDMARD y el 1,5% tsDMARD. Ciento veinte pacientes (59,4%) recibieron metotrexato como parte del régimen de tratamiento, con una dosis >15 mg/semana en el 60,8% de los casos, y 13 (6,4%) glucocorticoides sistémicos. En la Tabla 2 se detallan la medicación y la estrategia de tratamiento utilizadas en los participantes de las cohortes regionales del estudio SENSE.
Tabla 2: Tratamientos actuales para la artritis reumatoide (n=202).
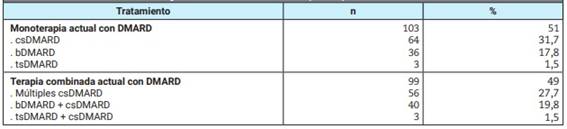
bDMARD: DMARD biológico; csDMARD: DMARD sintético convencional; DMARD: fármaco antirreumático modificador de la enfermedad; tsDMARD: DMARD sintético dirigido.
Se había planificado rotar la medicación en el 55% (n=111) de los participantes de Argentina, Chile y Uruguay, y los inhibidores del factor de necrosis tumoral (TNF) fueron la opción más elegida (46,8%; Figura 1).
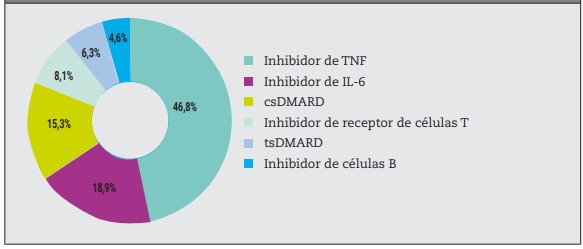
Figura 1: Mecanismo de acción para rotar a pacientes con switch planificado (n=111). csDMARD: DMARD sintético convencional; IL: interleuquina; TNF: factor de necrosis tumoral; tsDMARD: DMARD sintético dirigido (inhibidor de JAK).
Del total, el 53% de los pacientes del FAS recibió medicación para las comorbilidades. Los tratamientos más indicados fueron: los antagonistas de los receptores de angiotensina II (12,4%), hormonas tiroideas (11,4%), biguanidas (7,4%), inhibidores de la enzima convertidora de angiotensina (IECA, 6,9%) y estatinas (6,9%). Se utilizaron antiagregantes plaquetarios (excepto heparina) en el 1,5% de los pacientes regionales.
En total, 126 participantes de Argentina, Chile y Uruguay contaban con resultados válidos del TSQM. La media ± DE del subpuntaje de satisfacción global del TSQM fue de 62,3±21,8, muy similar a los resultados globales (60,9±20,9). Los resultados de los subpuntajes del TSQM también se asemejaron a los datos globales (Figura 2). Todos los participantes con AR proporcionaron datos sobre la adherencia, que el 80,2% definió como “buena”.
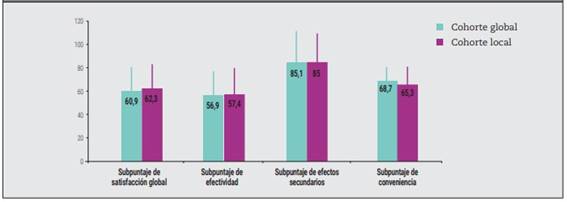
Figura 2: Subpuntajes del TSQM en la cohorte global y las cohortes locales (n=1.624 y n=202 con datos válidos respectivamente). Fuente original de datos de la cohorte principal: Taylor et al, 2021. Cada subpuntaje del TSQM oscila entre 0 y 100; los puntajes más altos denotan una mayor satisfacción.
Las principales expectativas sobre el tratamiento según los pacientes incluyeron: “el alivio duradero de los síntomas de la AR”, “menos dolor articular” y “más flexibilidad articular”, con una media (±DE) de los puntajes de 6,2±1,5, 6,1±1,5 y 6,1±1,4, respectivamente. En la Tabla 3 se presentan los resultados completos.
Tabla 3: Expectativas sobre el tratamiento farmacológico (Argentina, Chile y Uruguay; n=202).
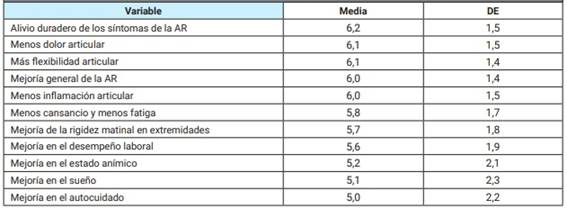
AR: artritis reumatoidea; DE: desvío estándar.
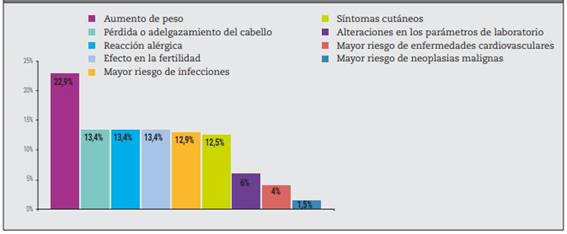
La mayoría de los pacientes prefirió la administración por vía oral (53,5%) y un rápido inicio de acción (menor a una semana; 75,7%). Casi la mitad de los pacientes (49,6%) de las cohortes regionales indicó que aceptaba la terapia combinada con otro fármaco con un régimen de administración semanal. El 25,2% optó evitar la combinación de fármacos (Figura 3). El aumento de peso asociado con el uso de la medicación para la AR fue el efecto secundario potencial de mayor aceptación, mientras que el incremento en el riesgo de neoplasias malignas fue el menos aceptado (Figura 4).
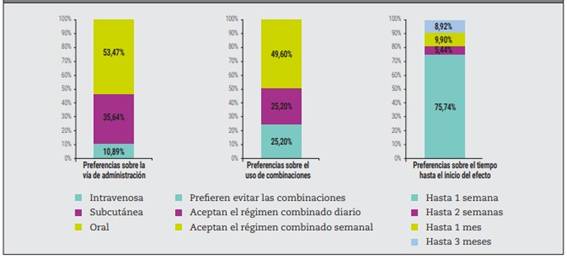
Figura 3: Preferencias de los pacientes en relación con el tratamiento de la artritis reumatoidea según la vía de administración, la combinación de medicamentos y el tiempo hasta el efecto (n=202).
Discusión
En este subanálisis regional de Argentina, Chile y Uruguay del estudio SENSE, que incluyó a pacientes con control subóptimo de la AR a pesar del tratamiento con DMARD, la mayoría de los resultados fue similar a los datos globales, lo cual refleja las múltiples necesidades insatisfechas en nuestra población. Los subpuntajes del TSQM en términos de satisfacción global, efectividad y conveniencia estuvieron por debajo del valor de corte sugerido del 80%, lo que denota la poca satisfacción con el tratamiento, pese a la tasa elevada de adherencia autoinformada. Por lo tanto, parece poco probable que el control subóptimo de la enfermedad en nuestros pacientes con AR se asocie a problemas de adherencia, aun considerando posibles sesgos en los datos recabados. En consecuencia, es improbable que el control subóptimo de la enfermedad en nuestros pacientes con AR interfiera con la adherencia, incluso si se considera el riesgo de sesgos de verificación de la respuesta durante la recolección de datos.
En comparación con la cohorte global del estudio SENSE15, la población regional se caracterizó por un nivel educativo significativamente más bajo, una mayor tasa de desempleo y jubilación anticipada debido a la AR, además de la baja prevalencia de comorbilidades (61,9% versus 73,3%). Las comorbilidades más frecuentes fueron trastornos cardíacos (n=47; 23,3%), endocrinos (n=41; 20,3%), y del metabolismo y la alimentación (n=28; 13,9%).
Cabe destacar que en el 55% de los pacientes con AR se había planificado rotar la medicación a pesar del control subóptimo de la enfermedad con el DMARD que recibían. Esta tasa fue más alta que la informada en la cohorte global (51,8%)15 y en el subanálisis de datos japoneses (38,1%)25. En nuestros pacientes, la opción de tratamiento más elegida en los casos de switch planificado fueron los inhibidores de TNF, tal como ocurrió en la cohorte global. Es importante aclarar que entre los pacientes con AR de Argentina, Chile y Uruguay, en quienes se había planificado rotar el tratamiento, se consideró que el 84,7% podía recibir una terapia avanzada (tsDMARD, bDMARD), aunque esta tasa fue más alta que la informada en la subpoblación europea (72%) y similar a la subpoblación japonesa (84,1%) del estudio SENSE26. En nuestro contexto regional, muchas de las decisiones terapéuticas, como la rotación de tratamientos, podrían haber sido influenciadas por cuestiones de costos, disponibilidad y restricciones al reembolso. No obstante, la falta de rotaciones, a pesar del control inadecuado de la enfermedad, podría ser un indicador de la inercia terapéutica. En otros estudios del mundo real se informaron resultados similares, lo que demuestra que muchos pacientes con control deficiente de la AR continúan recibiendo sus regímenes en vez de escalar el tratamiento27.
Nuestros pacientes preferían tratamientos de administración por vía oral y con un rápido inicio de acción (menos de una semana). Estos resultados coinciden con investigaciones previas28,29 y, probablemente, se relacionan con la conveniencia y la facilidad de uso. Si bien la mayoría de ellos consideraba la terapia combinada, el 25,2% prefería la monoterapia, una tasa ligeramente menor que la informada en la cohorte global del estudio SENSE15 y en los participantes de Europa (32,9%), pero más alta que la encontrada en la subpoblación de Japón26. Las creencias de los pacientes en relación con el tratamiento condicionan sus preferencias, la adherencia y los resultados del mismo, tal como se había observado anteriormente en la población regional14; no obstante, no necesariamente las manifiestan en forma expresa durante las consultas médicas y podría ser necesario que el médico tratante las indague específicamente29. Nuestros datos no confirman la hipótesis que postula que existen factores educativos y psicosociales relacionados con la creencia de un “efecto de tratamiento” más potente asociado con las terapias parenterales y/o de combinación.
En cuanto a las expectativas de los pacientes, los parámetros con calificaciones más altas incluían aquellos relacionados con los beneficios clínicos (alivio duradero de los síntomas de la AR, menos dolor articular y más flexibilidad articular). Nuestros resultados coincidieron con investigaciones previas30. No obstante, las preferencias de los pacientes son variables y pueden cambiar a lo largo del seguimiento; por este motivo, conocer las preferencias de cada uno podría resultar útil para el proceso de toma de decisiones conjuntas en el manejo de la AR.
Asimismo, las preocupaciones de los pacientes en relación con los efectos secundarios son de suma importancia, especialmente porque las expectativas sobre el daño asociado con el tratamiento son un factor pronóstico significativo para su adherencia31. La evidencia previa sugiere que los pacientes tienden a aceptar más aquellos efectos secundarios asociados con cambios transitorios (alergias, aumento de peso), pero es menos probable que acepten utilizar medicamentos asociados con infecciones o con un alto riesgo de cáncer32. Tanto en nuestra cohorte local como en el estudio global del estudio SENSE, los resultados fueron similares: según los pacientes, el aumento de peso fue el efecto secundario de mayor aceptación, mientras que el incremento en el riesgo de neoplasias malignas fue el menos aceptado.
Algunas de las limitaciones de nuestro análisis fueron: a) nuestros resultados podrían no extrapolarse a la población general de pacientes con AR de Argentina, Chile y Uruguay, ya que el estudio SENSE solo incluyó a pacientes con control subóptimo de la AR que accedían a participar en un estudio clínico de observación; b) un posible sesgo de selección debido al método de muestreo y a las evaluaciones autoinformadas; c) los cuestionarios utilizados para evaluar las preferencias y las expectativas sobre el tratamiento se crearon específicamente para el estudio SENSE y no habían sido previamente validados. No obstante, también se deben destacar múltiples fortalezas: a) nuestro subanálisis aporta nueva evidencia sobre el manejo de la AR en el mundo real, en un contexto regional caracterizado por la escasez de datos; b) nuestros datos brindan una perspectiva relevante sobre la proporción de pacientes regionales con AR que necesita ajustes en su tratamiento, de acuerdo con las guías de tratamiento más recientes y los principios del T2T.
Los hallazgos de nuestro subanálisis -a partir de los datos de Argentina, Chile y Uruguay del estudio SENSE- demuestran que el control subóptimo de la AR tiene un impacto significativo en la satisfacción de los pacientes con el tratamiento. Tanto sus preferencias como sus actitudes pueden afectar la satisfacción con el tratamiento y la adherencia a los DMARD, con un impacto en la eficacia de la práctica clínica real. La evidencia reunida en este análisis puede permitir una mayor participación de los pacientes en la toma compartida de decisiones con el objetivo de optimizar el abordaje de su enfermedad.