Introducción
El Método Tres Escuadras (MTE), “Les Trois Equerres”, respeta los principios básicos extraídos de F. Mézières, basado en la evolución de sus enseñanzas; fue creado y desarrollado por los kinesiólogos Nicole Verkimpe y su esposo Anthony Morelli, ambos sus discípulos, con más de 50 años de experiencia. Posee un protocolo de tratamiento suave y progresivo, dirigido principalmente a disminuir los síntomas, abordando la causa primaria de la desalineación postural: la retracción de las cadenas musculares tónicas.1,2 La función estática está bajo control de la musculatura tónica, que escapa a la voluntad. Esta función es refleja y proporcional a la tensión de dicha musculatura. Sus patologías son la retracción y el acortamiento.1,2,3,4 El objetivo del MTE es trabajar sobre la retracción y el acortamiento del tejido miofascial.
Hasta nuestro conocimiento, este es el primer trabajo epidemiológico y de estratificación de la muestra enmarcado en el método estadístico sobre el MTE. Realizamos la búsqueda bibliográfica en BioMed Central, Pedro, Cochrane Library, Google Académico, Lilacs, Scielo, PubMed. Se introdujeron las palabras clave en español y en inglés: “Método Tres Escuadras”, “Tres Escuadras”, “MTE”, “Reeducación Postural”, y agregamos “Epidemiología”, “Frecuencia”, “Predominio, “Incidencia”, con resultado nulo.
El objetivo primario de este trabajo es conocer las variables demográficas y el diagnóstico médico de sujetos que recibieron sólo evaluación postural y evaluación con tratamiento con MTE, y el secundario es describir los cambios en el dolor, flexibilidad de cadera y columna en flexión, a las 10 y 20 sesiones.
Materiales y método
Se realizó un estudio observacional, descriptivo, longitudinal y retrospectivo, en sujetos de 7 a 90 años de edad, que recibieron sólo evaluación o evaluación y tratamiento con MTE entre 1994 y 2020, llevado a cabo en la práctica privada, en Buenos Aires, Argentina.
Se incluyeron a todos los sujetos que consultaron desde 1994 hasta 2020, en una práctica privada en Buenos Aires, Argentina. Se excluyeron los registros de sujetos que tuvieran pérdida de datos de alguna de las variables y a aquellos que realizaron otros tratamientos kinésicos.
Se registraron los datos demográficos sexo, edad y diagnóstico médico, las restantes variables se describen en el Material complementario: etiopatogenia, región corporal afectada, zona de retracción primaria, biotipologías, estudios complementarios, hernia de disco, tipo de curva cervical.5,6,7,8,9,10,11,12
Variables del objetivo secundario: dolor, movilidad y flexibilidad de cadera y columna en flexión:
Dolor: se evaluó con la Escala Visual Análoga (EVA), en la cual la intensidad del dolor se mide en una línea de 10 cm, y es representada por la distancia desde el punto de «no dolor» a la marca del sujeto.13
Flexibilidad de cadera y columna en flexión: la flexibilidad por definición es el posible rango de movilidad de una articulación o grupo de articulaciones bajo la influencia de músculos, tejido neural, ligamentos, discos intervertebrales y orientación de las carillas articulares.14 Se evaluó la misma a través de tres pruebas: la distancia dedos-suelo (DDS), el test de Schober lumbar (TSL) y total (TST). La DDS valora la distancia entre el dedo mayor y el suelo, de un sujeto inclinado hacia delante, con los miembros inferiores y superiores extendidos (se utilizó la misma distancia entre el talón y la pared para disminuir variabilidad en la posición de la pelvis y ángulo tibiotarsiano), la cual refleja la amplitud de flexión global del raquis.15,16,17 El TSL mide la flexibilidad del raquis lumbar; se marca el reparo inferior sobre la piel entre las dos espinas ilíacas posterosuperiores (EIPS) y verticalmente 10 cm hacia cefálico, luego se pide al sujeto que incline el tronco hacia delante y se mide con cinta métrica la amplitud alcanzada, siendo 4,5 cm el aumento esperado de esta distancia.14,15,18,19 El TST mide la flexibilidad total del raquis dorsal y lumbar; en bipedestación se marca la distancia en cm desde el reparo inferior sobre la piel entre las dos EIPS y la primera vértebra dorsal, luego se pide al sujeto que incline el tronco hacia delante y se mide la amplitud alcanzada entre ambos puntos, con una diferencia esperada de 10 a 15 cm.15
Las mediciones de las variables primarias fueron tomadas en la sesión 1 (basal), en el seguimiento de la sesión 10 (evaluación 1) y en la sesión 20 (evaluación 2).
Método Tres Escuadras
A todos los sujetos se les aplicó el MTE, que comienza con una evaluación postural en los tres planos, estática y dinámica. Se solicita al sujeto que acerque los miembros inferiores al primer contacto1 y se toman registros fotográficos.20,21 A partir de la evaluación global se elaboran los objetivos de tratamiento a corto y largo plazo.
La evaluación en el MTE incluye el análisis de la biotipología constitucional del sujeto. El estudio de las tipologías y el temperamento humano, permite al terapeuta adaptarse a la tipo-psico-morfología del sujeto y humaniza la relación paciente-profesional.6,7,8,9,10
En la sesión se comienza estimulando la propiocepción profunda consciente del sujeto en bipedestación y en posición supino en el suelo. El binomio paciente-profesional debe permanecer en permanente biofeedback en pos de trabajar sobre los esquemas corporales y movimientos aprendidos.1,2 Luego se analiza la respuesta podálica como centro de interacción gravitatoria, considerando que “Una anomalía del pie va acompañada de anomalía en los segmentos superiores” y que la misma “es la causa (proceso ascendente), o es la consecuencia (proceso descendente)”.1
La terapia comienza con reflexología podal, movilizaciones y bombeos de las articulaciones del tobillo y pie. Luego de conseguir la flexibilización de los pies, se enseñan los pasos para la reeducación de apoyos. En sedestación, el sujeto concientiza los tres puntos de interacción de cada pie en el piso, a saber: calcáneo, hallux y articulación metatarsofalángica del 5to dedo, formando entre el primer y el quinto dedo una “V”. Como objetivo final de los apoyos podales se progresa a bipedestación con apoyo axial en contacto con la pared (Figura 1d).1,2
En las primeras sesiones se entrena al sujeto en la reeducación espiratoria, que en MTE se denomina “suspiro espiratorio”. El retorno de la inspiración se debe a la relajación muscular asociada a la detorsión de los cartílagos costales y la tensión de los triangulares del esternón. El diafragma es considerado, no sólo en su función inspiratoria, sino como centro del sistema fascial. Con esta respiración se busca poner en tensión la fascia cérvico-tóraco-abdomino-pélvica.1,2
El paso siguiente es posicionar al sujeto en la primera, segunda y tercera escuadra (Figuras 1a, b y c). Las tres escuadras del tratamiento se vinculan a las posturas básicas del ser humano; en la primera, el sujeto se coloca en posición supina con los miembros inferiores en elevación de 90°, respetando el cierre coxofemoral; en la segunda, sentado con el tronco y miembros inferiores a 90°; y en la tercera, ubicado en bipedestación con cierre coxofemoral a 90°. La cuarta postura (Figura 1d) es de progresión a la bipedestación (apertura del ángulo coxofemoral), alineación occípito-dorso-sacral en contacto axial con la pared. El tratamiento se desarrolla en el suelo y para evitar compensaciones se pueden utilizar cuñas de diferentes alturas (Figura 1).1,2
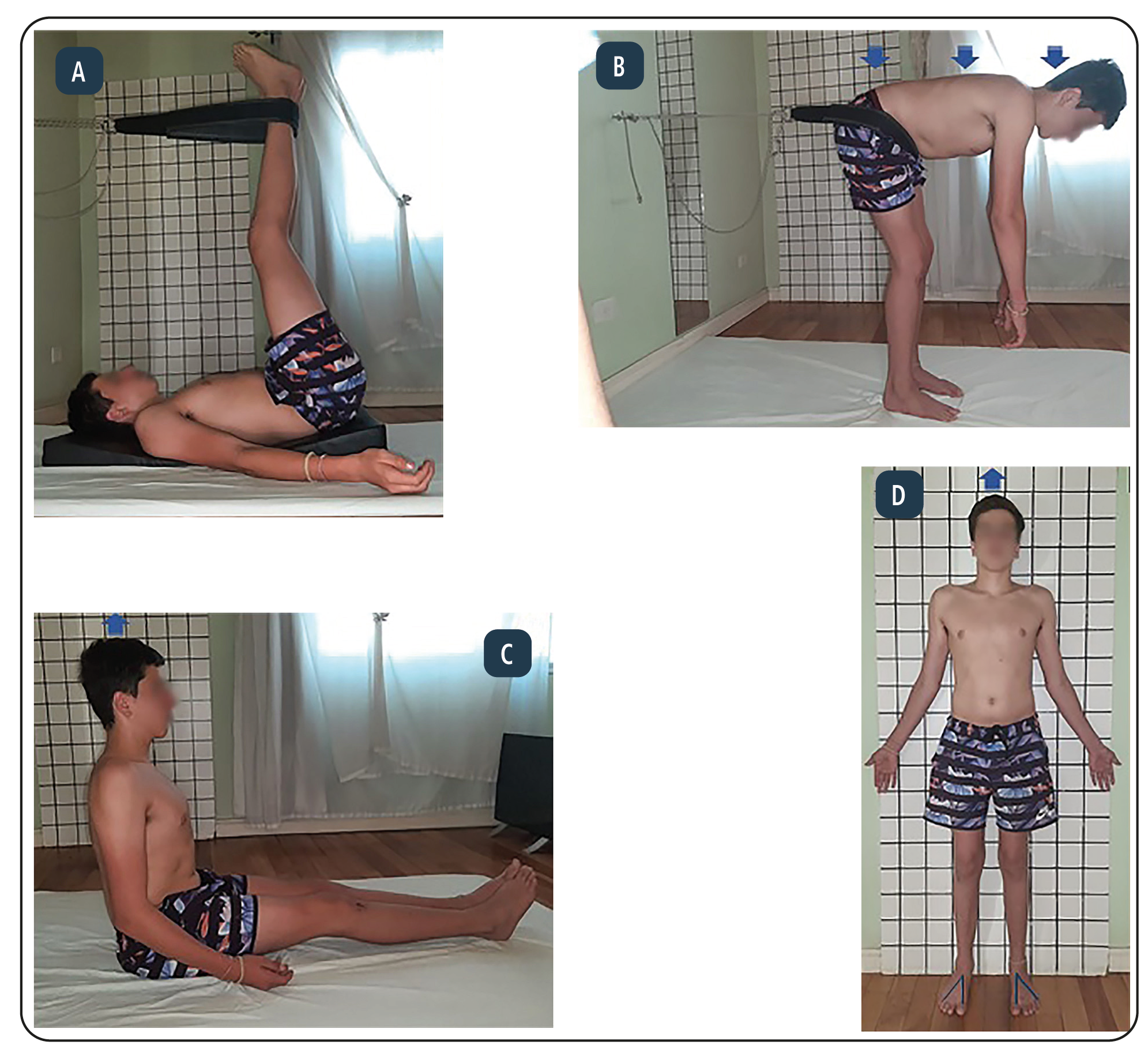
A: primera escuadra: con cuñas para evitar compensaciones. B: segunda escuadra (la flecha indica el comando de crecimiento al cenit). C: tercera escuadra (las flechas indican la alineación occípito-dorso-sacral). D: cuarta postura (la flecha indica la alineación al cenit, y se marca la alineación metatarso falángica del primer y del quinto dedo formando una “V”)
Figura 1 Posturas de tratamiento
Las escuadras tienen por objetivo el estiramiento del sistema músculo-aponeurótico de toda la cadena tónica posterior para lograr la alineación occípito-dorso-sacral. Se posiciona al sujeto buscando poner en tensión la “zona de retracción primaria”, como causa del desequilibrio. En las diferentes posturas, se trabaja en las cadenas tónicas evaluadas con retracción miofascial.1,2
Se aplican técnicas manuales y de movilidad en las zonas afectadas de acuerdo a la patología, tales como estiramientos miofasciales, pompage, masoterapia, dígitopuntura, puntos gatillo, maniobras osteopáticas de armonización articular y energía muscular, entre otras.
El tratamiento consta de tres fases progresivas. En fase pasiva, se aplica el trabajo manual del terapeuta, busca alinear dos de los tres puntos: occípito-dorso-sacral y disociar cinturas escapular y pelviana. En la fase activo-pasiva, el objetivo es alinear y fortalecer los miembros, y alcanzar la alineación de los tres puntos del raquis. En esta fase el sujeto comienza a trabajar el fortalecimiento de la cincha abdominal, especialmente de los músculos transversos del abdomen y del periné. En la fase activa, a través de la contracción muscular excéntrica, se busca que el sujeto pueda mantener los tres puntos de alineación postural y de miembros. Se utiliza una cincha en la fase pasiva (rígida) y activo-pasiva (elástica).
Se aplican protocolos específicos en sujetos con lumbociatalgia y en menores de 18 años con diagnóstico de escoliosis.1,2,22
Las sesiones finalizan con una revisión propioceptiva. Se guía al sujeto en la apreciación de la posición de las articulaciones de forma consciente, además de la sensación de movimiento articular en el espacio y el rango de movimiento. También se lo orienta con pautas ergonómicas de las actividades de la vida diaria y de movilidad general.
Las sesiones fueron individuales, de aproximadamente 60 minutos, con una frecuencia de una sesión semanal. Luego de la sesión 10 y 20, se evaluó nuevamente a los sujetos con el posterior replanteo de objetivos. Una vez alcanzados dichos objetivos, se acordó el alta. Algunos sujetos suspendieron el tratamiento una vez disminuido el síntoma, o por razones personales.
Análisis estadístico
Las variables categóricas se reportan como número de presentación y porcentaje. Las variables continuas que asumieron una distribución normal se reportaron como media y desvío estándar (DE). De lo contrario, se utilizó la mediana y el rango intercuartílico (RIQ). Para determinar la distribución de las variables continuas se utilizó la prueba de Shapiro-Wilk o Kolmogorov-Smirnov, según correspondiera. Se consideró significativo un p-valor <0,05. Para el análisis de los datos se utilizó el software IBM SPSS Macintosh, versión 25.0 (IBM Corp., Armonk, NY, USA).
Resultados
En el período estudiado, se incluyeron un total de 301 sujetos, de los cuales 21 (7%) ingresaron sólo para consulta de evaluación y 280 (93%) para evaluación y tratamiento. La mediana de edad de la muestra fue de 42 años (RIQ 27 - 57) y 178 (59,1%) fueron mujeres. El resto de las características se presentan en la Tabla 1.
Tabla 1 Características de los sujetos.
| Variables | n= 301 |
|---|---|
| Sexo femenino, n (%) | 178 (59,1) |
| Edad, mediana (RIQ), años | 42 (27 - 57) |
| Edad en categorías, n (%), años | |
| < 18 | 55 (18,3) |
| 18 a 40 | 86 (28,6) |
| 41 a 59 | 95 (31,6) |
| ≥ 60 | 65 (21,6) |
| Etiopatogenia, n (%) | |
| Osteoarticular | 275 (91,4) |
| Fisiológica | 4 (1,3) |
| Reumática | 11 (3,7) |
| Neurológica | 11 (3,7) |
| Región afectada, n (%) | |
| Cuadrante superior | 17 (5,6) |
| Cuadrante inferior | 28 (9,3) |
| Raquis/tórax | 250 (83,1) |
| Global | 6 (2,0) |
| Zona de retracción primaria, n (%) | |
| Cervical | 2 (0,7) |
| Dorsal | 123 (40,9) |
| Dorsolumbar | 93 (30,9) |
| Lumbar | 31 (10,3) |
| Lumbosacra | 46 (15,3) |
| Cérvicodorsal | 6 (2,0) |
| Biotipologías, n (%) | |
| Carbónico | 114 (37,9) |
| Fluórico | 37 (12,3) |
| Sulfúrico | 47 (15,6) |
| Fosfórico | 103 (34,2) |
| Estudios complementarios, n (%) | 250 (83,0) |
| Hernia lumbar, n (%) | 123 (40,9) |
| Posquirúrgico | 7 (2,3) |
| Hernia cervical, n (%) | 52 (17,3) |
| Posquirúrgico | 6 (2,0) |
RIQ: rango intercuartílico.
La mediana del puntaje de dolor al ingreso fue de 7 puntos (RIQ 5 - 9). De un total de 293 sujetos evaluados de la curvatura cervical, 251 (85,7%) presentaron rectificación. La presentación clínica al ingreso se presenta en la Tabla 2.
Tabla 2 Presentación clínica de los sujetos al ingreso.
| Variables | n | Valor |
|---|---|---|
| Curvatura cervical, n (%)* | 293 | |
| Normal (entre 5 y 6 cm) | 22 (7,5) | |
| Rectificación (menor a 5 cm) | 251 (85,7) | |
| Hiperlordosis (mayor a 6 cm) | 20 (6,8) | |
| Dolor, mediana (RIQ), puntaje EVA | 297 | 7 (5 - 9) |
| Distancia dedos-suelo MS derecho, mediana (RIQ), cm | 292 | 10 (0 - 17) |
| Distancia dedos-suelo MS izquierdo, mediana (RIQ), cm | 292 | 10 (0 - 18) |
| Asimetría entre ambos MS en DDS, mediana (RIQ), cm | 292 | 0 (0 - 0) |
| Schober lumbar, mediana (RIQ), cm | 286 | 4,5 (3,5 -5) |
| Schober total, mediana (RIQ), cm | 272 | 7,5 (6 - 8,5) |
RIQ: rango intercuartílico; EVA: escala visual análoga; MS: miembro superior; DDS: distancia dedos-suelo.* Evaluada de acuerdo a Ricard, F. Tratado de osteopatía craneal. Articulación Témporomandibular. Análisis y tratamiento ortodóntico. 2° ed. Madrid: Panamericana, 2005.12
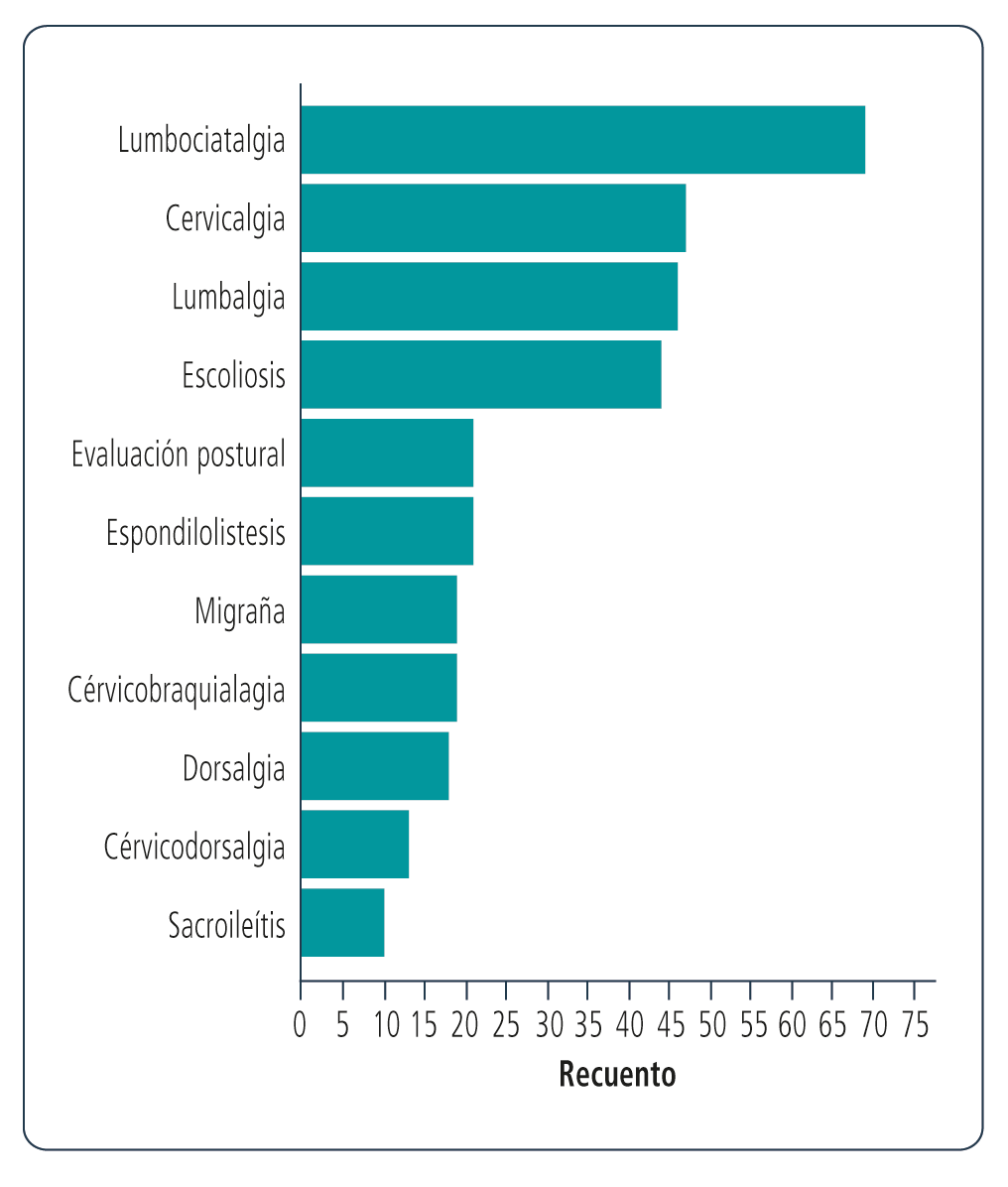
De los 301 sujetos, 115 (38,2%) presentaban al ingreso más de un motivo de consulta (n= 72 con 2 motivos, n= 34 con 3 motivos y n= 9 con 4 motivos). Se registraron un total de 468 motivos de consulta en los 301 sujetos, siendo el motivo más frecuente la lumbociatalgia (Figura 2).
De un total de 280 sujetos que recibieron tratamiento con el método de tres escuadras, 30 (10,7%) fueron excluidos del análisis por pérdida de datos en las variables de seguimiento. De los 250 restantes, 102 (40,8%) suspendieron el tratamiento, 69 (27,6%) fueron dados de alta y 79 (31,6%) continuaron el tratamiento al finalizar las primeras 10 sesiones (Tabla 3). La mediana de tiempo desde el ingreso a la sesión 10 fue de 2,3 meses (RIQ 1,9 - 3,2). En la Tabla 2 se presentan los cambios entre los parámetros de ingreso y en la evaluación en la sesión 10 en este subgrupo de pacientes.
Tabla 3 Resultados
| Variables* | Basal (n= 250) | Evaluación 1 (n= 250) | Evaluación 2 (n= 71) |
|---|---|---|---|
| Dolor, puntaje EVA | 7 (5 - 9) | 0 (0 - 2,9) | 0 (0 - 0) |
| Diferencia con basal | - | 5 (3 - 7) | 7 (4 - 9) |
| DDS MS derecho, cm | 10 (0 - 17) | 0 (0 - 8) | 0 (0 - 7) |
| Diferencia con basal | - | 5 (0 - 11) | 6,2 (0 - 13) |
| DDS MS izquierdo, cm | 10 (0 - 18) | 0 (0 - 8,5) | 0 (0 - 7) |
| Diferencia con basal | - | 5,5 (0 - 11) | 7 (0 - 14,6) |
| Asimetría en DDS MS, cm | 0 (0 - 0) | 0 (0 - 0) | 0 (0 - 0) |
| Diferencia con basal | - | 0 (0 - 0) | 0 (0 - 0) |
| Schober lumbar, cm | 4,5 (3,5 -5) | 4,5 (4 - 5) | 4,5 (4,5 - 5) |
| Diferencia con basal | - | −0,5 (−1 - 0) | −0,7 (−1,7 - 0,5) |
| Schober total, cm | 7 (6 - 8,5) | 9 (8 - 10) | 10 (9 - 10) |
| Diferencia con basal | - | −1,5 (−2,5 - −1) | −2 (−3 - −1) |
EVA: escala visual análoga; DDS: distancia dedos-suelo; MS: miembro superior.* Valores expresados en mediana (rango intercuartílico).
Un total de 79 sujetos continuaron el tratamiento luego de las 10 sesiones. Ocho (10,1%) fueron excluidos del análisis por pérdida de datos en las variables de interés. De los 71 restantes, 8 (11,3%) suspendieron el tratamiento, 12 (16,9%) fueron dados de alta y 51 (71,8%) continuaron el tratamiento al finalizar las 20 sesiones (Tabla 3).
La mediana de tiempo desde el ingreso a la sesión 20 fue de 6,7 meses (RIQ 5,2 - 9,9). En la Tabla 3 se presentan los cambios entre los parámetros de ingreso y la evaluación a la sesión 20 en este subgrupo de pacientes.
Discusión
Este estudio describió la población tratada en 26 años con MTE, y fundamentado en nuestra búsqueda, es el único trabajo epidemiológico de un abordaje postural global realizado hasta el momento.
El número de la población tratada fue bajo en relación a la cantidad/tiempo. El abordaje requiere sesiones individuales, con una frecuencia semanal, sumado a que varias patologías fueron de seguimiento extenso, como las escoliosis idiopáticas. Los pacientes con curvas de 20° a 25° y signos de inmadurez (Risser 0, Tanner 1 ó 2, y progresión de la curva documentada) fueron acompañados hasta la maduración esquelética.23 La mediana de tiempo desde el ingreso al último seguimiento fue de 4,3 años, lo que reflejó el tiempo prolongado que los sujetos sostuvieron el tratamiento.
La suspensión del tratamiento a las 10 sesiones ocurrió con 102 sujetos (40,8%), donde en 44 casos el motivo fue abandono en contexto de la pandemia por SARS-CoV-2. Los otros 58 sujetos no concluyeron las sesiones por haber logrado el objetivo de disminución del dolor o por motivos personales. La literatura menciona tasas de abandono entre el 40 a 49%, semejantes a la de este estudio, pero en la comparación no podemos considerar que sean situaciones similares por el contexto de pandemia.24
La edad de la población se dividió en categorías. La mediana fue de 42 años y 178 fueron mujeres. Esta prevalencia de atención en el sexo femenino coincidió con varios trabajos.25,26,27 Trindade, en 2018, justificó que las mujeres buscaban más asistencia en servicios médicos.27 El trabajo de Maher mencionó que era más común la lumbalgia en mujeres y en personas de 40 a 69 años y la prevalencia fue mayor en los países de ingresos altos (30,3%) que en los de ingresos medios (21,4%) o de ingresos bajos (18,2%), pero no hubo diferencias en la prevalencia entre las áreas rurales y urbanas.25
Se registraron 468 motivos de consulta. Se determinaron las 10 patologías más frecuentes, etiopatogenia y consultas por cada sector afectado. El diagnóstico médico más frecuente fue la lumbociatalgia, seguido de cervicalgia, lumbalgia y escoliosis, todas de etiopatogenia osteomuscular, y la región afectada más frecuente fue el raquis vertebral. No se encontraron publicaciones que vincularan la lumbociatalgia con la reeducación postural, pero sí la lumbalgia fue la patología más estudiada, lo que pudo deberse a ser la principal causa de discapacidad en países desarrollados como en desarrollo. Hoy et al., en una revisión del 2012, reportó la prevalencia anual de lumbalgias a nivel mundial en un 38%.28 Las afecciones musculoesqueléticas contribuyen a una alta carga mundial por invalidez y son la sexta en términos de enfermedad en general, donde junto a la lumbalgia se suman la osteoartritis, osteoporosis y artritis reumatoidea. Es probable que se subestime la verdadera carga mundial en enfermedades musculoesqueléticas.29 De los 301 sujetos, 186 (61%) consultaron por un motivo y 115 (38%) presentaron más de un motivo de consulta al ingreso. Lewis et al. citó, en el departamento de salud del Reino Unido, valores similares: el 58% de las personas informan tener una afección y el 25% de las personas mayores de 60 años tienen dos o más problemas.29
Fueron atendidos 123 sujetos por hernia de disco lumbar (HDL) y 7 posquirúrgicos. De los 123 sujetos tratados, sólo 2 requirieron intervención quirúrgica, 121 resolvieron el síntoma y retomaron sus actividades habituales.
La literatura en esta área es confusa y no concluyente. Keskil et al. en 2004 publicaron un estudio sobre 2180 pacientes, 42 con HDL, a los que les realizaron dos RMN al menos con cinco semanas de diferencia y 4 presentaron imagen del disco totalmente resuelto, destacando que aun con marcado déficit neurológico podían mejorar sin tratamiento quirúrgico.30 Según Gugliotta et al., el tratamiento quirúrgico proporciona alivio precoz del dolor en comparación con la terapia convencional, pero no muestra un beneficio sobre el tratamiento conservador a mediano y largo plazo.31 Estos autores recomiendan la intervención quirúrgica para pacientes con HDL que no responden durante al menos seis semanas de tratamiento no quirúrgico y mencionan que la incidencia de dolor lumbar después de la cirugía es casi del 30%.31 Por otro lado, Landriel Ibañez et al. publicaron las numerosas posibles complicaciones posquirúrgicas.32
Hestbaek et al. señalaron el antecedente de dolor lumbar como factor pronóstico para un nuevo episodio y la persistencia de dolor, entre el 42 y el 75% de los sujetos, luego de 12 meses.33 Tubach et al., en su estudio epidemiológico con seguimiento de trabajadores a través de cuestionarios autoadministrados, concluyeron que más del 50% de los sujetos con lumbociatalgia presentaban dolor irradiado luego de dos años del inicio del síntoma.34
De los 52 sujetos con hernia de disco cervical (HDC) y 6 posquirúrgicos, ninguno requirió intervención quirúrgica o reintervención y todos retomaron sus actividades habituales. Ninguno de los posquirúrgicos (cervical y/o lumbar), requirió nueva intervención quirúrgica y resolvieron la sintomatología.
De los 21 casos tratados con diagnóstico de espondilolistesis lumbar, sólo una paciente requirió resolución quirúrgica, mientras que los 20 restantes resolvieron el motivo de consulta.
Los autores toman distintas medidas al evaluar las imágenes radiográficas, con modelos matemáticos, geométricos, ángulos, distancias y tests de movilidad. Harrison et al. evaluaron una población de hombres y mujeres, y concluyeron que el resultado depende del posicionamiento del sujeto en la radiografía.35 Grob et al. menciona que la curvatura lordótica representa la curva cervical normal, pero hay poca información de acuerdo a las mediciones exactas para usar en la evaluación.36La alineación cervical varía de acuerdo a la necesidad de la mirada horizontal y la compensación de alineaciones inferiores del raquis.37 Un objetivo terapéutico para la reposición de la lordosis cervical se relacionó a la importancia biomecánica de la conservación de las curvas fisiológicas del raquis, según el modelo de Delmas, para conservar la resistencia de la columna vertebral.38 Lippa et al. revisaron la relación entre la rectificación cervical y el síntoma de dolor, sin obtener conclusiones contundentes, coincidiendo con Gore et al. y Grob et al.11,36,39 Hey et al. reportó que sólo el 27% de la población estudiada presentaba lordosis.40 En nuestro trabajo, de los 251 sujetos con rectificación cervical (85%), 47 consultaron por cervicalgia, sin reflejar la relación de rectificación y dolor. Por otro lado, la hiperlordosis cervical fue poco frecuente, en sólo 20 sujetos (6,8%).
Una de las limitaciones de este trabajo fue no considerar las alteraciones de la curva en plano sagital del raquis dorsal y lumbar. Estas variables se encontraban en las fichas de evaluación postural, y por falta de imágenes radiográficas que las comprobaran, resultó en perdida de datos. Esto será planteado para un fututo análisis.
El kinesiólogo forma parte del equipo interdisciplinario en el abordaje de los sujetos con escoliosis para evitar su progresión durante el crecimiento en adolescentes y mejorar la calidad de vida en el adulto.41 Los resultados obtenidos del grupo de sujetos con escoliosis idiopática del adolescente, debido a las características particulares de esta población, se informarán en una futura publicación.
La flexibilidad de la cadera y columna en flexión se evaluó de acuerdo a Génot.15 Las pruebas utilizadas (DDS, TSL TST) son de bajo costo, seguras, rápidas y fáciles de usar, aunque existen diferencias en la forma de medir y sus validaciones.16,19 La DDS en flexión anterior, en un estudio de validación en pacientes con dolor lumbar, tuvo una confiabilidad excelente.16 Ekedahl et al., concluyó que cualquier variante en los resultados luego del primer mes, es un predictor válido y bueno de mejora.17 El test de Schober posee resultados de fiabilidad variable.18,19 A nivel lumbar ha sido analizado por edad, género, altura y peso, siendo la movilidad espinal independiente de la altura y el peso.16
El valor basal en nuestro estudio para la DDS fue de 10 cm y en la sesión 20 de 0 cm. Ekedahl et al. refieren un valor de 4,5 cm para predicción de mejoría clínica en discapacidad.17 En el estudio de Silva et al., en el grupo tratamiento, la media basal fue de 19,3 cm y postratamiento de 9,6 cm; en otro estudio, para el grupo tratamiento fue una media basal de 15,7 cm, y postratamiento de 8,6 cm.42,43)
Los valores de TSL en nuestro estudio fueron de 4,5 cm a las 10 sesiones, mientras que en el estudio de Bogdano et al., la mediana fue de 14 cm.3 En el trabajo de Silva et al. del 2012 en sujetos con espondilitis anquilosante, el TSL fue de una media de 14,1 cm y postratamiento postural de 13,3 cm.42
Nuestro valor de TST en la sesión 10 fue de 9 cm en comparación con el estudio de Bogdano et al., que fue de 7 cm.3
Los resultados de flexibilidad de cadera y columna resultaron en una mejora entre la sesión 1 a la 10, y se sostuvieron entre la 10 al último seguimiento.
La mediana del puntaje del dolor en la presentación clínica del sujeto al ingreso fue de 7, y en las evaluaciones posteriores fue de 0; mostrando un cambio positivo en el EVA.
Los tiempos de reevaluación promedio fueron de 2,3 meses y 6,7 meses (sesión 10 y 20, respectivamente). Si bien la mejora de las variables medidas (DDMS, TSL, TST) posiblemente se deban al tratamiento, esto no permite concluir que el dolor disminuyó como consecuencia de la mejora en estas mediciones, ya que existe probabilidad de resolución espontánea del mismo.
Dentro de las debilidades de este estudio, no se brindó información de los registros fotográficos de la evaluación postural, cuestionarios de evaluación funcional, junto con la pérdida de datos del inicio y cambios en los registros de las fichas kinésicas. Otra limitación fue la no existencia de otras herramientas validadas para seguimiento y comparación necesarias para próximos estudios.
En relación a la biotipología corporal, Nebel describió los tipos carbónico, fosfórico, fluórico, y Vannier agregó el sulfúrico. Martiny, en 1948, desarrolló el concepto embriológico relacionando el endoblasto, mesoblasto y ectoblasto a constituciones carbónica, sulfúrica y fosfórica, respectivamente. La constitución fluórica se produce por alteraciones en el desarrollo embrionario. Bernard estableció que el biotipo se expresa según haya habido durante la gestación el predominio de una capa embriológica.10 Las diferentes combinaciones en la constitución corporal se expresaron junto con el temperamento y el carácter.5,6,7,8,9 Estas clasificaciones aportan una herramienta valiosa para acceder a los pacientes en la aplicación del método. Conocer la prevalencia de las biotipologías en la población estudiada es un dato que no se encuentra en la bibliografía citada, y es un aporte como base para futuros trabajos.
Coincidimos con Andreu et al. que los factores contextuales del terapeuta y del paciente, junto con la comunicación no verbal, fueron parte del éxito de la terapéutica.44) Hernández destacó la importancia de “aportar indicios que contribuyan a generar hipótesis sobre asociaciones entre factores y estados de salud o enfermedad”, lo que refuerza el gran valor de este trabajo.45)
La adhesión durante varios años al tratamiento pudo deberse al bienestar que presentaron los sujetos con el mismo, variable a poder registrar en un futuro. Son necesarios más estudios y otros diseños metodológicos para demostrar estadísticamente la eficacia del MTE.
Este estudio aportó datos epidemiológicos, sin embargo, las sensaciones y emociones que despertaron en cada sesión, y la relación profesional-paciente fueron difíciles de objetivar en variables operacionales. Creemos que los resultados y fortalezas del MTE radican en su amplia gama de herramientas como lo son sus bases técnicas, la interpretación de la constitución corporal, la evaluación minuciosa, y las guías para el autocuidado del paciente.
Conclusión
Este estudio reportó las características demográficas en un grupo de sujetos evaluados y tratados con el MTE. Los sujetos tenían aproximadamente 42 años, eran en su mayoría mujeres y el diagnóstico médico de ingreso más frecuente fue la lumbociatalgia. Si bien no es posible determinar causalidad entre la intervención y los resultados, se observó, entre el ingreso y las evaluaciones 1 y 2, una mejoría en la EVA, la DDS, el TSL y TST.