Introducción
El traumatismo encefalocraneano (TEC) es una lesión del cráneo que se asocia con disminución del nivel de conciencia, amnesia y otros trastornos neurológicos o anomalías neuropsicológicas.1
Se estiman 69 millones de casos anuales a nivel mundial, de los cuales un 81% será leve, un 11% moderado y 8% severo, siendo más vulnerables las poblaciones de países de bajos y medianos ingresos.2 La incidencia anual es de 939 casos, con una proporción en el sexo masculino/femenino de 151/86 por cada 100000 personas.3 En Argentina, la incidencia es de 322 por cada 100000 habitantes, siendo los casos leves los más prevalentes.4
Existe en la literatura una gran variedad de escalas para subclasificar al TEC. Según el grado de severidad la escala de Marshall, categoriza en lesión difusa y evacuación de masa.5 La Glasgow Coma Scale clasifica en severo (3-8 puntos), moderado (9-12 puntos) y leve (13-15 puntos). Además, se puede clasificar según el tiempo de inconsciencia y el grado de amnesia postraumática.6
Por su parte, la movilidad es definida por la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF) como: movimientos al cambiar el cuerpo de posición o de lugar, al marchar, correr o trepar.7 Más de la mitad de estos sujetos no pueden realizar deambulación comunitaria y menos del 40% son capaces de ascender una escalera sin ayuda al alta.8 La CIF permite realizar un mejor abordaje a partir del estado de salud de una persona con discapacidad, y su relación con las actividades, funciones y la participación social, influido por los factores personales y ambientales. Poniendo en primer lugar el objetivo de la persona, su independencia, participación social, permitiendo al profesional un abordaje holístico.
En relación a la movilidad, estos sujetos suelen tener riesgo de caída y las causas pueden ser múltiples. Una de ellas es la alteración en el equilibrio, presentándose deficiencia en los ajustes posturales.9,10 Estas deficiencias pueden ser evaluadas por el Mini Balance Evaluation Systems Test (Mini-BESTest), herramienta de evaluación del balance que considera 4 sistemas intervinientes para su alcance: ajustes posturales anticipatorios, ajustes posturales reactivos, orientación sensorial y marcha dinámica.11
Según lo reportado, la terapia física mejora el equilibrio y la marcha en sujetos con TEC, sin embargo, la evidencia sobre su efectividad es limitada.12 Sólo hemos encontrado un estudio que describe la rehabilitación kinésica en un sujeto con 3 TEC leves para la vuelta al deporte.13
A nuestro conocimiento, la implementación de la CIF en rehabilitación física en sujetos con más de un evento y con un grado de severidad moderado y/o grave no ha sido reportada. El uso de esta herramienta y la kinesiología basada en la evidencia podría ser una forma de abordaje a implementar para mejorar el desempeño de estos sujetos.
El objetivo de este trabajo es describir el manejo kinésico basado en la evidencia, en el marco de la CIF, y la evolución de un sujeto con secuelas neurológicas de 3 TEC de diferentes grados de severidad.
Para este reporte de caso se usó la lista de comprobación CAse REport (CARE).14
Presentación del caso
Se trata de un sujeto masculino de 31 años, nacionalidad argentina, quien el 30 de agosto de 2009 sufrió un accidente de moto con politraumatismo y TEC grave Marshall III. Realizó un programa de rehabilitación en modalidad de internación, quedando como secuelas disartria y paresia braquial derecha leve. El 15 de marzo de 2012, en un intento de robo en vía pública sufrió un golpe de arma de fuego sin pérdida de conocimiento. Doce horas posteriores al evento presentó afasia de expresión. En esta oportunidad, realizó un programa de rehabilitación del lenguaje. Luego de estos 2 episodios de TEC, el sujeto comenzó con enlentecimiento en la velocidad de procesamiento. El 26 de octubre de 2019, el sujeto sufrió un tercer episodio por accidente de tráfico, generando un TEC severo, cursando con tetraparesia espástica, deterioro cognitivo severo, disfagia y afasia global. Ingresó a este hospital el 27 de octubre de 2020 por consultorio externo para iniciar tratamiento de rehabilitación kinésica. El familiar a cargo firmó el consentimiento informado para poder llevar a cabo este estudio.
Como limitaciones en la actividad y restricciones en la participación presentaba dificultad para marchar de forma estable (d450) hacia el baño, para higienizarse (d510 y d530), para realizar marcha extradomiciliaria de manera estable (d450), para hacer compras (d860), para sortear obstáculos a desnivel (d415 y d450), y para cruzar la calle (e210).
En la Figura se detallan las fechas y los hitos importantes relacionados a la evaluación y a las intervenciones físicas.
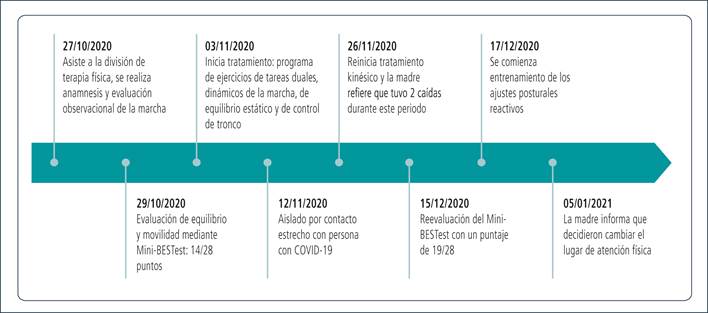
Mini-BESTest: Mini Balance Evaluation Systems Test; COVID-19: enfermedad por coronavirus de 2019
Figura. Línea de tiempo de los hitos importantes relacionados con la evaluación e intervenciones físicas.
Para la observación de la marcha, los planos valorados fueron el frontal y sagital; debido a la disposición de la cámara, el plano horizontal no pudo ser evaluado. En el plano frontal se observó un enlentecimiento en la coordinación entre ambas cinturas, cuyo balanceo de miembros superiores se encontraba alterado. En el plano sagital se visualizó un desplazamiento posterior del tronco en relación a la proyección del centro de masa y disminución del recorrido del rango de flexión de ambas rodillas al realizar la fase de balanceo. Además, se evidenció una disminución del rango de movimiento (ROM) de la flexión dorsal del tobillo derecho, antes de que el talón realizara el contacto inicial en la siguiente fase.
Durante la actividad, no se evidenciaba la activación de la musculatura dorsiflexora del tobillo derecho, esto podría responder a una disminución del ROM activo, ya que en la evaluación de la goniometría pasiva y de la fuerza muscular no presentaban alteraciones.
En el equilibrio dinámico y de la marcha, se obtuvo un puntaje inicial de 14/28 en la escala Mini-BESTest11, evidenciando alteración en los sistemas de ajustes posturales tanto anticipatorios como reactivos. En el primer caso, resultó imposible para el sujeto adquirir la posición de apoyo unipodal; en el segundo, no presentó ajustes reactivos compensatorios en ninguna dirección (anterior, posterior, laterales), debiendo ser sujetado para evitar la caída.
Como problemas para la evaluación y el abordaje kinésico, el de relevancia fue la comunicación, ya que el sujeto no presentaba comunicación verbal, y durante la anamnesis se recurrió al familiar para las preguntas.
En la intervención terapéutica, se entrenó una tarea dual motora-cognitiva, donde se le pidió al sujeto que recordara un nombre. Posteriormente se realizó una tarea motora y al finalizar, el sujeto debía escribir el nombre que se le mencionó en primera instancia. Se complejizó el ejercicio agregando operaciones matemáticas mientras realizaba ejercicios dinámicos de la marcha, y se sumó entrenamiento de equilibrio estático. La dosificación de los ejercicios fue de 3 series, lo cual demandaba 5 minutos en realizarlos.
Se realizó entrenamiento de control de tronco, con ejercicios de plancha lateral, plancha en prono, cuadrupedia con levantamiento de 1 pierna y puente a 2 y 1 pierna. La dosificación fue de 3 series de 5 repeticiones.
Además, se entrenó la dinámica de la marcha; a través de la marcha en tándem dentro de un circuito de ejercicios, se buscó que el sujeto de manera consciente realizara un apoyo del pie talón-planta-punta en la fase de apoyo de la marcha en superficie lisa, disminuyendo la base de sustentación con el objetivo de buscar ajustes posturales y además generando de manera activa la flexión-extensión en la articulación de la rodilla y el tobillo, pudiendo lograr 5 repeticiones por sesión.
Se comenzó a entrenar el equilibrio estático con superficie inestable colocando los pies en un ancho de hombros, se le pidió que agarrara una pelota en diferentes direcciones y se entrenó la monopedestación. La dosificación usada fue de 5 repeticiones.
También se realizaron cambios en la intervención, enfatizando en los ajustes posturales reactivos. Los mismos comenzaron en sedestación en una camilla y se fueron progresando con un aumento de la demanda postural pasando a estar sobre una superficie inestable y por último en bipedestación. Esto se repitió en cada posición 10 veces.
Durante las intervenciones, se observó que el sujeto estaba predispuesto a realizar los ejercicios aunque presentaba un retraso en la ejecución de las actividades. En el análisis de la marcha, en el plano sagital se observó una activación de la flexión dorsal del tobillo derecho antes de que el talón realizara el contacto inicial en la fase de apoyo. Además, se evidenció una mejor alineación del centro de masa corporal con respecto a la base de sustentación. El resultado obtenido en el Mini-BESTest fue de 5 puntos de diferencia con respecto a la primera evaluación, mejorando en los apartados de reacciones anticipatorias, en el cual aumentó un punto en cada subapartado, y en los ítems de marcha dinámica mejoró en el pasaje de obstáculo y en el pivoteo. Debido al corto periodo de tratamiento y las medidas sanitarias dispuestas en ese momento, no fue posible contemplar mejoras en la limitación en la actividad y restricción en la participación. El sujeto pudo realizar 9 sesiones, debido a los días de aislamiento (14 días, por contacto estrecho) y posteriormente debía cambiar de domicilio, por lo que no fue posible proseguir con el tratamiento.
Discusión
En este estudio se utilizó el marco de la CIF para describir el manejo kinésico de un sujeto con secuelas de 3 TEC de diferentes grados de severidad.
Con respecto al uso de la CIF, Laxe et al. reportaron que dicha herramienta puede ayudar a proporcionar información para la identificación de los problemas y necesidades de los sujetos, así como también planificar, ejecutar y coordinar el proceso de rehabilitación.15 En este reporte, el uso de la CIF permitió la realización de un abordaje enfocado en los objetivos planteados. Sin embargo, el tratamiento específico orientado a la actividad no fue llevado a cabo debido al contexto sanitario, pero a través de las intervenciones (tareas duales y ejercicios en circuito) se buscó representar un posible escenario de la actividad de la vida diaria. En relación a la rehabilitación kinésica, Gunter et al. reportaron la vuelta al deporte de un sujeto con secuelas de 3 TEC de severidad leve, demostrando la efectividad de la intervención física en las 8 sesiones, evidenciada por diferentes escalas que evaluaban alteraciones vestíbulo-oculares, propioceptivas y del equilibrio estático.13 En nuestro estudio, el sujeto realizó 9 sesiones y se detectó una mejoría en los dominios de movilidad y equilibrio evaluado a través del Mini-BESTest. La misma representaría una mejora dentro del rango de la diferencia mínima clínicamente importante (DMCI) reportada previamente.16,17,18 Además, la DMCI por subapartado en nuestro estudio, concuerda con lo reportado por Beauchamp et al.19 Sin embargo, esto debería tomarse con precaución, ya que la misma fue estudiada en una población con diversas alteraciones del equilibrio y secuelas de accidente cerebrovascular. Otro punto a considerar, es que, a pesar de haber obtenido diferencias entre las evaluaciones, dichos cambios no serían suficientes para poder comprobar una mejoría en el desempeño de las actividades de la vida diaria.
Sería relevante estudiar el Mini-BESTest en esta población, para conocer su validez y confiabilidad, asegurándose de esta forma que la evaluación mide lo que pretende medir. Además, las estrategias de tratamiento deberían someterse a estudios experimentales para poder determinar su eficacia y evitar posibles sesgos que se hayan cometido durante la realización de este estudio.
A nuestro conocimiento, no hemos encontrado un reporte de caso acerca de la efectividad del tratamiento kinésico de la movilidad y el equilibrio en un sujeto con secuelas de 3 TEC de diferentes grados de severidad y realizado este enfoque bajo el marco de la CIF.
Sin embargo, nuestro estudio presenta algunas limitaciones como el uso de estrategias terapéuticas a través de evidencia indirecta, y que no hemos encontrado en la literatura la validación de las herramientas utilizadas o la efectividad de las intervenciones realizadas.
Conclusión
Se describió el manejo kinésico, en el marco de la CIF, y la evolución de un sujeto con secuelas de 3 TEC de diferentes grados de severidad. Se observó un aumento del equilibrio dinámico y la movilidad medidos por el Mini-BESTest en 9 sesiones, mejorando en los ítems que miden aspectos dinámicos de la marcha. Esto podría deberse al enfoque dado de terapia física basado en la evidencia, sumado al marco conceptual de la CIF.














