INTRODUCCIÓN
El síndrome de DRESS conocido con el acrónimo de síndrome de reacción a fármaco con eosinofilia y síntomas sistémicos; es una rara reacción de hipersensibilidad inducida por exposición a algunos medicamentos tales como los anticonvulsivantes, los antibióticos y algunos antiinflamatorios1.
Este síndrome puede ser mortal hasta en el 10% de los casos, incluso presenta reacciones adversas cutáneas medicamentosas en el 85% de los pacientes1,2. Es por lo que conocer acerca de la semiología y características clínicas, es de gran importancia para el adecuado diagnóstico y tratamiento, y a su vez para disminuir la morbimortalidad asociada.
Se describe el caso de un paciente con síndrome de DRESS cuya primera manifestación clínica fue la aparición de púrpura diseminada, siendo un reto diagnóstico, por ser una manifestación dermatológica inusual.
OBJETIVO
El objetivo es describir el reporte de un caso y revisión del tema, de un paciente con síndrome de DRESS ocasionado por carbamazepina, quien presenta como primera manifestación dermatológica la púrpura palpable.
MÉTODOS
El abordaje inicial fue la realización de la historia clínica completa del paciente, con posterior toma de fotos y consentimientos informados. Posteriormente se inicio la búsqueda bibliográfica acerca de síndrome de DRESS y las primeras manifestaciones cutáneas como parte de la exposición de esta patología.
REPORTE DE CASO
Paciente de sexo femenino de 59 años de edad, con antecedente de artritis reumatoidea en manejo con leflunomida, quien ingresa a urgencias por cuadro clínico de cuatro días de evolución, consistente en aparición de múltiples lesiones tipo pápulas eritematovioláceas que inician en palmas de ambas manos y se extiende hacia el tronco anterior y posterior asociado a prurito intenso, sensación de calor y síntomas constitucionales tales como astenia, adinamia y picos febriles aislados cuantificados en 39ºC. La paciente había presentado neuralgia postherpética en manejo farmacológico con carbamazepina la cual se había iniciado un mes previo a la consulta.
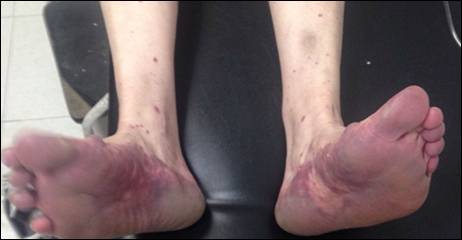
Al examen físico se encuentra paciente afebril, con múltiples pápulas eritematosas y violáceas localizadas en piernas y área plantar (Figura 1. A y B), localizadas en el antebrazo se evidencian múltiples pápulas edematosas y eritematovioláceas que confluyen en placas que desaparecen a la dígito presión (Figura 2. A, B. y C), además de placas predominantemente anulares eritematosas y edematosascon tendencia a la confluencia en tórax anterior y posterior (Figura 3. A y B).
Figura 1. A y B) Área plantar bilateral se observa sobre fondo eritematoso múltiples pápulas eritemato-violáceas que confluyen en placas hacia cara medial interna bilateral, además máculas eritemato-violáceas en piernas bilateral.
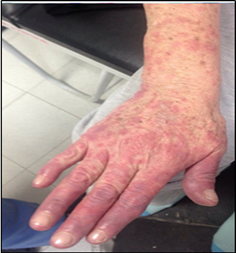
Figura 2: A)Antebrazo cara anterior y área palmar sobre un fondo eritematoso, se observan múltiples pápulas eritemato-violáceas, edematosas que confluyen en placas. No se observa compromiso en láminas ungulares. 2.B) Cara dorsal de antebrazo, mano, incluyendo dedos se observan múltiples pápulas eritemato-violáceas, edematosas que confluyen en gran placa hacia dedos.
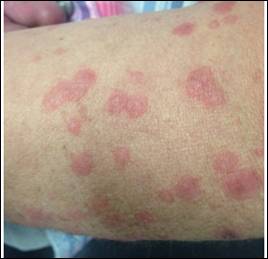
Figura 2C) Cara anterior de antebrazo derecho, se observan múltiples pápulas que confluyen en placas anulares eritemato edematosas, algunas en forma de diana.

Figura 3 A)Área dorsal de tórax posterior se observan múltiples pápulas que confluyen en placas predominantemente eritemato edematosas. 3B)Tórax anterior, se observan múltiples pápulas que confluyen en placas eritematoedematosa y algunas escoriaciones.
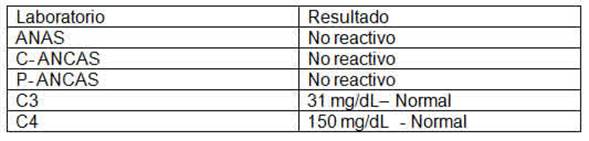
Se realizaron laboratorios de ingreso que evidenciaron leucocitosis con eosinofilia, además de frotis de sangre periférica con linfocitosis atípica; y se evidenció elevación de las transaminasas: transaminasa oxalacética se elevó cuatro veces por encima del valor normal (valor de referencia 45 UI/L) y transaminasa pirúvica se elevó doce veces por encima del valor normal (valor de referencia 45 UI/L); considerándose significativa al elevarse tres veces por encima del valor de referencia (Ver tabla 1). Además, se elaboraron estudios adicionales tales como el perfil inmunológico y serológico que descartan vasculitis de pequeño vaso (anca negativo), lupus eritematoso sistémico y hepatitis virales (Ver tabla 2).
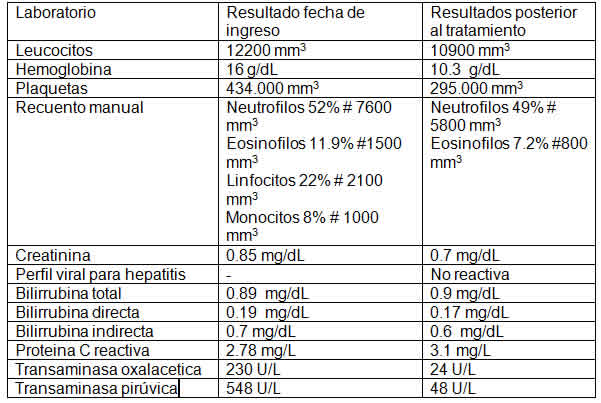
Tabla 1: Laboratorios. Se evidencia eosinofilia, LDH que descarta hemolisis, y elevación de las transaminasas como rango de lesión hepática en relación con daño hepatocelular.
Finalmente, se realizó el diagnóstico de síndrome de DRESS secundario a uso de carbamazepina con afectación hepática. Por lo que se indicó la administración de metilprednisolona 500 mg al día por 3 días y N -acetilcisteína bolo inicial 140mg/kg y se continuó con diecisiete dosis de 70mg/kg cada 4 horas durante 3 días, con posterior disminución de los niveles de transaminasas (Tabla 1) y la desaparición de las lesiones cutáneas 20 días después.
DISCUSIÓN
Las lesiones en la piel inducidas por medicamentos tienen un amplio espectro, incluyendo síndrome de Steven-Johnson, necrólisis epidérmica tóxica, pustulosis exantemática aguda generalizada y el síndrome de Dress3. El síndrome de DRESS acrónimo de síndrome de reacción a fármaco con eosinofilia y síntomas sistémicos, es una rara reacción de hipersensibilidad inducida por fármacos, la cual puede ser potencialmente mortal2.
El primer caso de síndrome de DRESS fue descrito en 1938 por Merritt y Putnam, el cual fue asociado al uso de fenitoína4, por lo que en 1959 empezó a ser conocido como “síndrome de hipersensibilidad asociado a anticonvulsivantes”5. En 1996 se adaptó el acrónimo de DRESS propuesto por Jean Claude Roujeau; sin embargo, los autores japoneses lo denominan «síndrome de hipersensibilidad medicamentosa» con el acrónimo DIHS4.
La incidencia del síndrome DRESS exacta es desconocida sin embargo, puede ir desde 1 en 1,000 hasta 1 en 10,000 en pacientes expuestos a algún medicamento relacionado6, específicamente la incidencia por uso de carbamazepina es de 4.1 en 10.000 pacientes7.Su prevalencia es mayor en adultos que en niños; por lo que los pediatras no están familiarizados y puede que no sean conscientes de esta condición8. Dentro de los fármacos inductores de DRESS se encuentra el alopurinol, los antiepilépticos (carbamazepina, lamotrigina, ácido valproico y fenitoína), la sulfasalazina, las sulfonas, la diazina, la minociclina y los betalactámicos. Los antiepilépticos son causantes del 35% de los casos, el alopurinol en el 18%, las sulfamidas y la dapsona en el 12% 9. La gravedad está relacionada con la aparición de manifestaciones sistémicas, cuadro que puede progresar a afectación multiorgánica a pesar de haber suspendido la toma del medicamento causal 4. Otra consecuencia de gravedad es la aparición con poca frecuencia de hepatitis fulminante con una tasa del 10% mortalidad 5.
Su fisiopatología no está clara, no obstante, existen tres hipótesis: la primera interviene en la respuesta inmunitaria contra el medicamento causante; la segunda hace referencia a la susceptibilidad genética de cada individuo (dada por antígenos leucocitos humanos [HLA] específicos y/o anomalías en el metabolismo del medicamento específico); y en tercer lugar existe la hipótesis de la reactivación del virus del grupo herpes (virus herpes 6-7, virus Epstein-Barr, citomegalovirus) y una respuesta inmunitaria linfocítica T contra estos virus 4.
La enfermedad comienza entre 1 a 12 semanas (normalmente de la segunda a la cuarta) después de iniciar el tratamiento con el fármaco, sin embargo, el intervalo se acorta en caso de continuar tomando el medicamento; los síntomas centinela son la fiebre, faringitis, malestar general, edema periorbitario, cefalea u otalgia, rinorrea y úlceras orales 10. Entre las 24 a 48 horas iniciales del cuadro aparece el exantema máculo-papularmorbiliforme localizado en cara y se extiende en sentido cefalocaudal hacia el tronco y extremidades, que evolucionan a erupciones eritematosas papulares simétricas, confluentes y pruriginosas, con infiltración edematosa11. Un grupo reducido de pacientes puede presentar erupciones cutáneas inespecíficas y malestar general, hasta un año después de la reacción inicial12. La evolución del síndrome DRESS es favorable tras la interrupción del medicamento causal durante al menos 2 semanas, pero puede prolongarse varios meses y complicarse4. Por ello deben ser monitoreados constantemente para detectar secuelas a largo plazo tales como la aparición de manifestaciones autoinmunes debido a posibles reactivaciones13.
Se han descrito algunos factores de riesgo para presentar síndrome DRESS tales como tener un familiar en primer grado que haya presentado síndrome DRESS, el antecedente conocido de alergia a ácido acetilsalicílico (los dos anteriores aumentan cuatro veces el riesgo presentar DRESS), la presencia de colagenopatías (lupus eritematoso sistémico) aumenta el riesgo 10 veces y el VIH/SIDA lo aumenta 100 veces 10. Además se considera que las formas graves son más frecuentes en las mujeres y en raza negra12, aunque algunos autores refieren que este síndrome no tiene predilección por la edad o el sexo14.
El espectro clínico de las lesiones dermatológicas de DRESS va desde lesiones maculo papulares hasta púrpura palpable, las cuales inician de dos a seis semanas posterior a la exposición al medicamento, y pueden persistir o empeorar los síntomas a pesar de la interrupción del tratamiento que provocó las lesiones 1. También presentan exantema difuso con pápulas pruriginosas morbiliformes ubicado en la cabeza, tronco superior y brazos15.Así mismo no olvidar, que existen algunas características atípicas como la disfagia, agranulocitosis, y ascitis quilosa 7. Cabe resaltar que las reacciones adversas cutáneas medicamentosas, se presentan aproximadamente en el 85% de los pacientes, que reciben algún tratamiento sistémico 3, y afectan el 2,2 % de los pacientes hospitalizados12.
Este síndrome se ha asociado a anomalías hematológicas como eosinofilia(≥500/μl), linfocitosis atípica, linfadenopatías y afección órganos internos (compromiso renal, pulmonar y hepático).El compromiso hepático va desde elevación de las transaminasas hasta una insuficiencia hepática franca16. Siendo el hígado el órgano más afectado en el síndrome de DRESS, ocurriendo aproximadamente del 45% al 86.1% de los casos 13, seguido de riñones 12-40%, pulmones (un tercio de los casos), corazón (4-27%) y menor frecuente el sistema neurológico14.
Existen tres criterios diagnósticos para el síndrome de DRESS, los de Bocquet et al, regiSCAR (más usados) y J-SCAR (Tabla 3)16. Dentro de los criterios se tiene en cuenta el compromiso sistémico (hígado, riñón y corazón), las manifestaciones hematológicas y dermatológicas.

Tabla 3: Criterios diagnósticos. Se evidencian los criterios diagnosticos de Bocquet et al, RegiSCAR y los de J-SCAR incluyen DIHS (Síndrome de hipersensibilidad inducida por fármacos), y la manera en que se debe comprobar el diagnóstico (16).
El síndrome DRESS es una reacción adversa severa, por lo que su diagnóstico es un reto debido a sus manifestaciones cutáneas específicas y la diferente afección de órganos17. Es por esto que puede confundirse con diferentes cuadros clínicos por lo que es necesario realizar el diagnóstico diferencial con otras toxicodermias (pustulosis exantemática aguda generalizada, necrólisis epidérmica tóxica), primoinfección o reactivación de infecciones virales, vasculitis de pequeño vaso, enfermedad de Still, síndrome de Sweet, urticaria, vasculitisurticarial e infecciones bacterianas. Sin embargo, si se sospecha síndrome DRESS se debe descartar la toma de potenciales medicamentos causales e interrumpir su uso y utilizar alguno de los criterios diagnósticos descritos previamente4.
El tratamiento no está estandarizado; como se mencionó previamente, es obligatorio suspender el medicamento implicado, si bien, esta descrito el uso de corticosteroides sistémicos orales o parenterales principalmente cuando en la evolución del paciente se presente afectación orgánica, especialmente con compromiso hepático18, los corticoesteroides han demostrado adecuada eficacia clínica por la rápida resolución de las lesiones, sin embargo el esteroide se debe reducir gradualmente durante los siguientes 3 meses debido a que una rápida reducción de la dosis, puede generar recaídas, con cuadros clínicos más severos19. Se han descrito otras terapias asociadas como el uso de inmunoglobulina, antivirales como ganciclovir y otros inmunosupresores 4.Estos agentes antivíricos están justificados en pacientes que se demuestre la reactivación del virus y sospecha de complicaciones graves como encefalitis y colitis erosiva severa7
Además se evidencio que la N-acetil cisteína en dosis de 400-800 mg cada 8 horas durante 7 a 14 días, interviene en la desintoxicación de varios anticonvulsivantes entre ellos la carbamazepina, e inhibe la respuesta inmunológica implicada en la patogenia de reacciones de hipersensibilidad20. La ciclosporina es una de las terapias consideradas como segunda línea para paciente con lesión orgánica grave en el que los corticosteroides están contraindicados7. Igualmente la ciclosporina podría ser usada como agente ahorrador de esteroide21.
En este caso, se administraron bolos de metilprednisolona y n-acetil cisteína por tres días, con posterior normalización de los niveles de transaminasas y desaparición de las lesiones cutáneas. Demostrando, que al tener el adecuado diagnóstico y tratamiento del síndrome de DRESS se pueden evitar las complicaciones y disminuir la mortalidad.
CONCLUSIÓN
El síndrome DRESS es una toxicodermia que genera una reacción inducida por algunos fármacos y puede ser mortal. Debe sospecharse síndrome de DRESS en todo paciente con evidencia de erupción cutánea con fiebre y antecedentes de ingesta de medicamentos, buscando compromiso de órganos internos. Por consiguiente, la piedra angular de este síndrome es la identificación de las características clínicas aplicando los criterios diagnósticos anteriormente descritos para descartar los diagnósticos diferenciales y encontrar el medicamento causal; pues así se inicia el tratamiento.
Es por esto que se debe informar, enseñar y explicar a los pacientes de los posibles efectos adversos relacionados con la formulación médica para consultar inmediatamente en el caso de presentar algún criterio diagnóstico, y a su vez entender la sintomatología.
AGRADECIMIENTOS
Agradecemos al Hospital Santa Clara de Bogotá, Colombia; por concedernos el aval para el acceso a los datos de la historia clínica del paciente y permitirnos ser parte de la investigación en estudio. A mi grupo de trabajo por la dedicación y apoyo que ofrecieron en la realización del mismo.
Conflictos de interés: No se reportan conflictos de interés.
Financiación: Ninguna.