Introducción
Las lesiones de los tendones flexores de la mano son cuadros prevalentes. Su reparación, avalada por la bibliografía, en forma primaria y en la fase aguda, augura mejores resultados finales. Ante la imposibilidad de realizar una sutura primaria precoz o la rotura de una tenorrafia primaria, el injerto de tendón es el tratamiento de elección.
Las tasas de adherencias y roturas (principales complicaciones comunicadas) en la sutura primaria o secundaria, así como la comorbilidad inherente al uso de injertos tendinosos, ya sea del antebrazo o del miembro inferior, son factores ampliamente conocidos, respetando la regla lógica de que, a mayor número de cirugías, más limitación residual.1-3
Con el fin de buscar una alternativa a los tratamientos convencionales, informes de las décadas de 1950 y 1980 describieron resultados alentadores de los alargamientos del flexor largo del pulgar en la zona V de Verdan en casos de rotura.4,5
Por su parte, Le Viet realizó zetaplastias de flexores profundos en la retracción del muñón proximal para lograr una sutura primaria.6
Más recientemente, este procedimiento de alargamiento tendinoso no convencional se utilizó para tratar lesiones de tendones flexores de los dedos trifalángicos por arrancamiento (jersey finger).7
El objetivo de este estudio es comunicar una nueva técnica quirúrgica y los resultados clínicos comparativos de pacientes con roturas de tenorrafia primaria o lesiones crónicas del flexor profundo en las zonas I y II de Verdan, tratados con avance tendinoso no convencional.
Materiales y Métodos
Cuidados posoperatorios
Se llevó a cabo un estudio retrospectivo que evaluó a pacientes tratados entre diciembre de 2012 y marzo de 2018. Los criterios de inclusión fueron: edad >18 años, antecedente de rotura de tenorrafia primaria o de lesiones crónicas del flexor profundo en las zonas I y II de Verdan, en dedos trifalángicos, con lesiones asociadas de nervios digitales o sin ellas y un seguimiento mínimo de 36 meses. Se excluyó a los que no cumplían estos criterios, tenían defectos de partes blandas, fracturas o procesos infecciosos.
La serie incluyó a 13 pacientes (9 hombres y 4 mujeres), con una edad promedio de 29 años (rango 20-49). El 85% de los casos (11 pacientes) tenía compromiso de la mano dominante. El dedo más afectado era el meñique (6 casos), seguido del índice (3 casos) y los dedos medio (2 casos) y anular (2 casos). En cuatro casos (30%), se realizó una neurorrafia de colaterales lesionados. Este procedimiento retrasó el período de rehabilitación.
Las cirugías estuvieron a cargo de dos especialistas en cirugía de mano, se efectuaron con anestesia general o bloqueo plexual, en un solo tiempo quirúrgico, ya que no se registraron adherencias de muñones ni fue necesaria la reconstrucción de poleas.
Se dividió a la muestra en dos grupos según el tipo de lesión y la técnica quirúrgica utilizada. El grupo A estaba formado por pacientes con roturas de tenorrafia primaria (7 casos). La técnica quirúrgica consistió en una zetaplastia en la zona V, en el cabo proximal del tendón comprometido, prolongando, de esta forma, su longitud. Así se logra alcanzar, en las zonas I o II de Verdan, el cabo distal, para hacer allí la correspondiente sutura término-terminal (Figura 1). El avance del tendón se realiza a través de las poleas correspondientes al tendón que se repara. El cabo proximal puede suturarse al distal o insertarse en la falange distal mediante la técnica de pull-out.
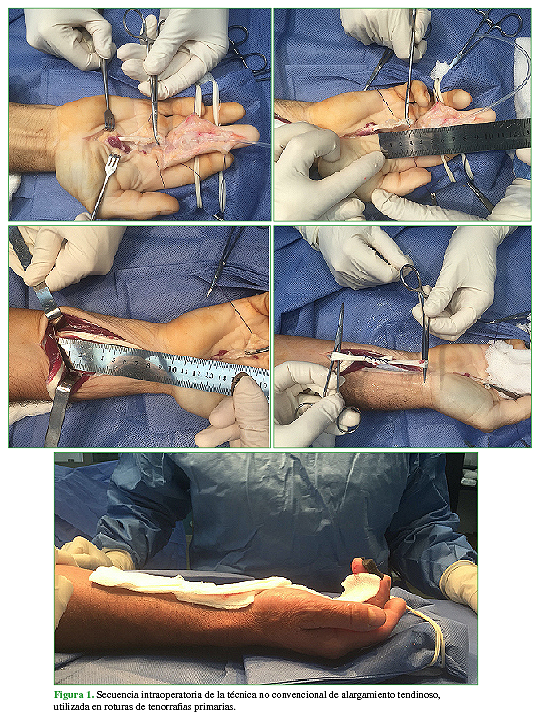
Figura 1. Secuencia intraoperatoria de la técnica no convencional de alargamiento tendinoso,utilizada en roturas de tenorrafias primarias.
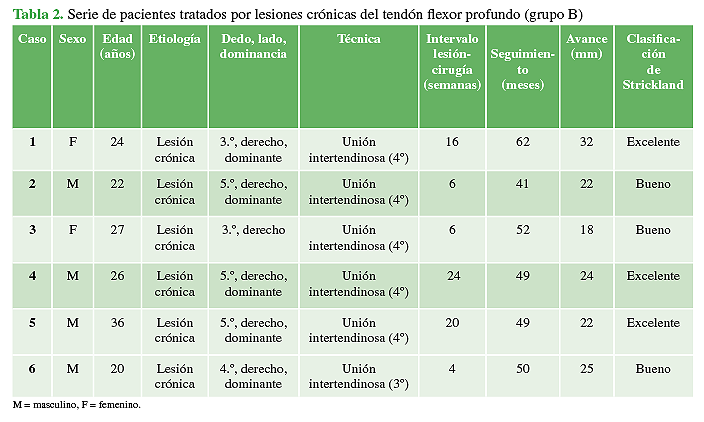
El grupo B incluyó a pacientes con lesiones crónicas no tratadas del flexor profundo (6 casos). Si el acortamiento del cabo proximal es considerable y, por lo tanto, no se puede realizar la sutura término-terminal inicialmente, proponemos la zetaplastia sobre el cabo proximal, avance y sutura término-terminal a distal y suturar al tendón del flexor profundo vecino indemne en la zona V con sutura continua (a proximal) (Figura 2). La razón de realizar las suturas en la zona V es la menor tasa de adherencias descrita.

Figura 2. Esquema de tenodesis del flexor retraído al tendón contiguo sano (A) e imagen intraoperatoria de la sutura delalargamiento (B), utilizada en lesiones crónicas del flexor profundo.
Después de la cirugía, a ambos grupos, se les indicó inmovilización con yeso por encima del codo para proteger la sutura, durante cuatro semanas. Los ejercicios de rehabilitación comenzaron después de retirar el yeso y se aplicó una carga progresiva a la mano, a las ocho semanas de la cirugía.
Se utilizó la Clasificación de Strickland8 para evaluar con goniometría, en forma objetiva, los resultados, registrando el rango de movilidad activa total, definido como la suma de la flexión activa de las articulaciones metacarpofalángica, interfalángica proximal y distal, menos el déficit de extensión de dichas articulaciones. Los resultados se consideraron excelentes si >150º, buenos de 125º a 149º, regulares de 90º a 124º y malos <90º.
Para el análisis estadístico se empleó el programa IBM SPSS Statistics 19.0 sobre el alargamiento obtenido en cada grupo. Este análisis se desarrolló con una prueba mediana no paramétrica. Se consideró como significativo un valor p <0,05.
Resultados
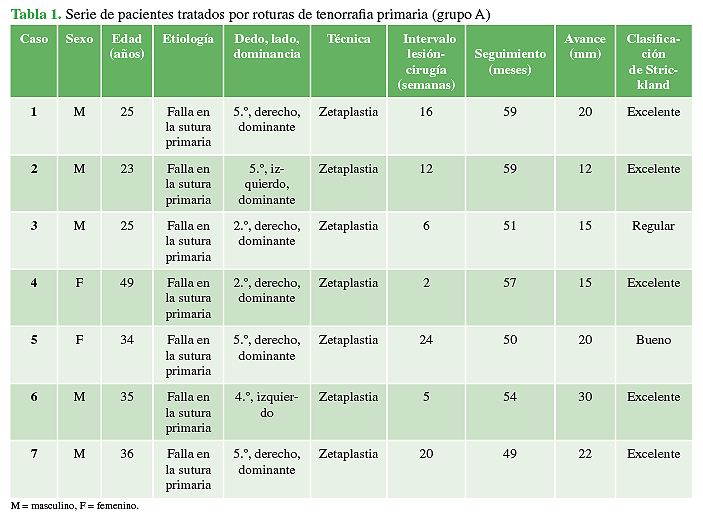
El seguimiento promedio fue de 51 meses (rango 41-62). El intervalo promedio entre la rotura o lesión y la cirugía fue de 11.7 semanas (rango 2-24). Según la Clasificación de Strickland, en el grupo A (7 pacientes), cinco tenían un rango de movilidad activa total excelente; uno, bueno y otro, regular. En tanto, en el grupo B (6 pacientes), tres obtuvieron resultados excelentes y tres resultados buenos. Los datos demográficos, el promedio de seguimiento y la Clasificación de Strickland de ambos grupos se resumen en las Tablas 1 y 2.
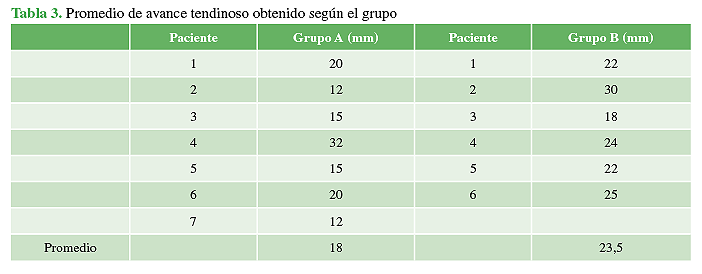
El avance promedio logrado para los tendones tratados fue de 20,5 mm (rango 12-32) en los dos grupos. El grupo A registró un avance promedio de 18 mm, y el grupo B, de 23,5 mm. Estas diferencias fueron estadísticamente significativas (p = 0,029). Los datos se resumen en la Tabla 3. No se registraron complicaciones ni nuevas operaciones en ninguno de los grupos.
Discusión
La reconstrucción del tendón flexor profundo está indicada cuando fracasan las reparaciones primarias, si el diagnóstico de retracción del cabo proximal es tardío y para lesiones complejas con defecto tegumentario. En esta serie de pacientes, se comparó el resultado funcional de dos técnicas de avance tendinoso no convencional para lesiones en las zonas I y II de Verdan, en dedos trifalángicos; en ambos casos, se logró un buen rango de movilidad activo total al final del seguimiento, al margen de las distintas situaciones.
El pronóstico en las reconstrucciones está determinado por la demora en el tratamiento, la tasa de retracción del tendón, su estado de vascularización, el entorno de los tejidos blandos, la indemnidad del tendón flexor superficial y la experiencia del cirujano.
Las opciones quirúrgicas clásicas incluyen avance del tendón, injertos en uno o dos procedimientos, transferencias de tendones y prótesis silásticas. Otras cirugías de rescate muy utilizadas son artrodesis, capsulodesis y tenodesis.
Según la bibliografía, los injertos en todas sus variantes son los más elegidos. Sin embargo, no hay consenso sobre qué tendón sería el mejor injerto. Para su elección es preciso considerar el diámetro, la longitud y la resistencia. Los más utilizados son el flexor palmaris brevis, el extensor digiti quinti, el extensor digiti indicis y los extensores de dedos de los pies.9-11 También se han propuesto los aloinjertos.12
En una serie de 71 casos, Guimberteau y cols. proponen emplear injertos vascularizados de tendones flexores y comunican resultados alentadores, aunque con poco tiempo de seguimiento.13
Asimismo, se ha descrito la implementación de implantes sintéticos como herramienta para tratar lesiones de flexores, siempre que sean bien tolerados.13-16
Sita-Alb y Durand propusieron la reconstrucción de tendones flexores en las zonas I y II mediante transferencia de la mitad del tendón flexor superficial adyacente al tendón flexor profundo lesionado.17
Hay publicaciones sobre el alargamiento del tendón en el antebrazo.6 Chanel y cols.7 evaluaron el avance del tendón flexor profundo al realizar una zetaplastia como tratamiento para la lesión por arrancamiento (jersey finger). Este avance del tendón fue limitado debido a la presencia del músculo lumbrical y la adherencia sinovial. No se informaron restricciones en el índice. Aunque esta técnica se propuso para este último cuadro, no dejamos de considerar que la zetaplastia podría debilitar el tendón flexor y aumentar la tasa de adherencia.
Cualquiera de estos procedimientos descritos requiere de una técnica muy cuidadosa y amplia experiencia en la reparación de tendones flexores.
La fortaleza de la técnica propuesta reside principalmente en su menor complejidad en comparación con un injerto tendinoso, ya que prescinde de la toma de dicho injerto y, de esta forma, disminuye considerablemente la morbilidad y el tiempo de cirugía. Otra virtud de esta técnica es su versatilidad, porque se puede realizar en uno o dos pasos (determinados por el cirujano siempre que haya adherencias o el requisito de reconstrucción de poleas). Estos beneficios pueden ser mayores si más de dos dedos requieren reparación. Amparados en la preservación de la irrigación del tendón y la similitud de los diámetros anatómicos de los muñones, confirmamos que el deslizamiento del tendón a través de las poleas no se ve comprometido.
Consideramos como limitantes de este estudio su diseño retrospectivo, la serie acotada de pacientes, junto con la heterogeneidad de las lesiones (roturas de tenorrafia primaria y lesiones no tratadas del flexor profundo) y posibles sesgos en la interpretación de los resultados.