INTRODUCCIÓN
El síndrome del túnel carpiano (STC) constituye la neuropatía compresiva más frecuente, tiene una incidencia anual del 3% al 6% de la población.1 Fue descrito por Paget, en 1913, quien reportó la compresión del nervio mediano secundaria a una fractura en el extremo distal del radio. Está definido como la compresión del nervio mediano en la muñeca al transcurrir por el canal osteofibroso denominado túnel carpiano.
Algunos síntomas característicos son las parestesias y el dolor neurítico en el territorio sensitivo del nervio mediano (cara volar de los tres primeros dedos y el borde radial volar del cuarto), en ocasiones, con extensión proximal al antebrazo y al brazo. En cuadros más severos, se agregan debilidad o atrofia tenar por compromiso del abductor corto del pulgar. Se describieron pruebas de provocación que aumentan los síntomas sensitivos, como la percusión (Tinel),2 compresión (Durkan)3 o flexión de la muñeca (Phalen)4. Recientemente se describió la prueba del colapso por rascado (scratch collapse test), estimulando la piel del área afectada.5
Son típicos el aumento de los síntomas sensitivos en el período nocturno y el despertar, que generan una alteración del sueño y del rendimiento diurno. Entre los factores propuestos se incluyen la posición en flexión de las muñecas al dormir, el aumento de la presión hidrostática dentro del túnel carpiano con el decúbito y la posición de decúbito lateral preferente sobre el lado afectado.6,7
El diagnóstico del STC se basa principalmente en la observación clínica de los síntomas y el examen físico. Se complementa para la confirmación y el pronóstico mediante estudios de electrodiagnóstico.8
El tratamiento del STC comienza, en general, con medidas conservadoras que incluyen el uso de inmovilizadores de muñeca o infiltraciones con glucocorticoides. No obstante, el único tratamiento que provee resultados duraderos es la descompresión del túnel carpiano por apertura del retináculo flexor en la muñeca.9
Los objetivos del tratamiento quirúrgico del STC son detener el proceso de compresión en el nervio mediano y mejorar los síntomas relacionados con la sensibilidad y la fuerza de la eminencia tenar a corto y largo plazo.9 Sin embargo, la mejoría en la calidad del sueño no es tan consistente dentro de los objetivos propuestos.
En nuestra práctica, hemos observado que, luego de la cirugía, desaparece el dolor nocturno, con una franca mejoría en la calidad del sueño.
El objetivo primario de nuestro estudio fue comprobar si la liberación quirúrgica del túnel carpiano mejora, de inmediato, la calidad del sueño. El objetivo secundario fue evaluar si existen factores constitucionales (edad, sexo) o de severidad del STC que pudieran modificar el resultado.
MATERIALES Y MÉTODOS
Entre junio de 2019 y marzo de 2020, en la Unidad de Cirugía de Miembro Superior de nuestro hospital, se operaron 70 pacientes con STC como único diagnóstico al que se llegó por la clínica y electrodiagnóstico.
Se realizó un estudio de intervención, prospectivo y longitudinal durante el período descrito. Los criterios de inclusión fueron: pacientes >18 años con diagnóstico clínico y electrodiagnóstico de STC, en quienes fracasó el tratamiento conservador (inmovilización nocturna de la muñeca en posición neutra, fisioterapia) y aceptaron operarse. Se excluyeron los pacientes con STC agudo, cirugías previas en la mano sintomática, enfermedades neurológicas, sospecha de síndrome de doble compresión, STC bilateral, o programados para procedimientos combinados. Se registraron las comorbilidades asociadas (diabetes, artritis reumatoide, hipotiroidismo, obesidad).
La evaluación clínica incluyó los criterios recomendados por Graham y cols., en 2006,10 que incluyen antecedentes patológicos, parestesias en el territorio cutáneo del nervio mediano distal, síntomas nocturnos, examen físico con la determinación de la sensibilidad, la fuerza comparativa del abductor corto del pulgar, además de las pruebas de provocación (Tinel, Phalen, Durkan), agregamos la prueba del colapso por rascado. Para confirmar el diagnóstico, la clasificación y el pronóstico, se solicitaron siempre estudios de electrodiagnóstico. Clasificamos al túnel carpiano en leve, moderado y severo, según la valoración electromiográfica de Werner y Andary (Tabla 1).11
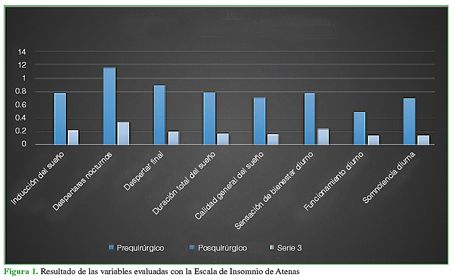
Se evaluó la calidad del sueño con la Escala de Insomnio de Atenas (Athens Insomnia Scale, AIS), descrita en 1995, por Soldatos,12 y validada para su uso en la Clasificación Internacional de Enfermedades (ICD-10),13 así como en el idioma español14 (Anexo). El cuestionario consta de ocho preguntas, las cinco primeras están destinadas a evaluar la calidad del sueño y las últimas tres, al desempeño diurno luego de dormir. Cada pregunta se responde según una escala de cuatro opciones (0-3 puntos), el síntoma es más severo, cuanto mayor es el resultado. Así se enumeran: inducción del sueño, despertares nocturnos, despertar final antes que lo deseado, duración total del sueño, sensación de la calidad general del sueño, sensación de bienestar durante el día, sensación de rendimiento físico y mental durante el día y somnolencia durante el día.
Se realizó la evaluación inicial en el consultorio antes de la cirugía, interrogando al paciente sobre sus síntomas durante el último mes. La evaluación posoperatoria se llevó a cabo al cuarto día de la cirugía, disminuyendo el sesgo en la toma de la información por el paso de los días. Se interrogó sobre los síntomas sufridos desde la primera noche luego de la cirugía. Tomamos un valor superior a 3 como sueño alterado.
Se decidió no incluir en la serie evaluaciones subjetivas de satisfacción o bienestar general, dado que la evaluación se limitó a los primeros días posteriores a la cirugía en los que hay dolor e inflamación relacionados con el procedimiento que podrían confundir el resultado.
La cirugía siempre estuvo a cargo de traumatólogos especialistas en cirugía de mano y miembro superior de nuestro hospital, con entrenamiento y formación en la subespecialidad.
En todos los casos, se realizó la descompresión del túnel carpiano mediante la técnica abierta convencional según descripciones previas.15 No se efectuó epineurotomía ni endoneurólisis en ninguno de los casos. Luego de la cirugía se colocó un vendaje blando, se estimuló al movimiento libre de la mano “sin uso”, y se citó a los pacientes al cuarto día para la evaluación de las heridas y del sueño según lo descrito previamente.
Se usó el programa SPSS v. 26.0 (SPSS Inc., Chicago, Ill, EE.UU.) para el análisis estadístico. Se analizaron los resultados antes de la cirugía y después con el test de Wilcoxon para pruebas no paramétricas para los puntajes totales de la AIS, así como también para sus subcategorías. Se compararon los resultados según el sexo mediante la prueba de Mann-Whitney, y la edad (comparando <60 años y >60 años) mediante las pruebas de NPar y Mann-Whitney. Las comparaciones relacionadas con el grado de severidad del STC se efectuaron con las pruebas de NPar y Kruskal-Wallis. Un valor p <0,05 se consideró estadísticamente significativo.
RESULTADOS
Se incluyó a 67 de los 70 casos operados por STC en el período indicado, se excluyó a un paciente con compresión en ambos túneles carpianos y a otro con túnel carpiano y radiculopatía cervical homolateral concomitante. Los datos constitucionales se muestran en la Tabla 2.
El 74,62% de los pacientes (50/67) tenía alteraciones subjetivas del sueño (AIS ≥3) antes de la cirugía. Inmediatamente después de la liberación del túnel carpiano, se observó una mejoría estadísticamente significativa (p <0,05) de la calidad del sueño según la AIS, en todos los casos, con una disminución del puntaje promedio de 4,63 puntos (rango 6,28-1,67). La mejoría fue consistente en las ocho variables incluidas en la escala (p <0,05) (Figura 1).
Al evaluar los cambios de la AIS preoperatoria y posoperatoria según los grupos constitucionales y de severidad (sexo, edad o severidad), se observó una mejoría similar en todos los casos, sin diferencias estadísticamente significativas dentro de cada grupo (p = 166, p = 105, p = 0,831, respectivamente) (Figura 2).
DISCUSIÓN
Como ya se describió, el objetivo primario en el tratamiento quirúrgico del STC es detener la degeneración del nervio secundaria a la compresión crónica, posibilitando restaurar parcial o completamente la sensibilidad en el territorio del nervio mediano y la fuerza tenar. Se desprende que el éxito de un tratamiento se resume en el logro de resultados objetivos.
A pesar de ello, la severidad del cuadro hace que los resultados no siempre cubran las expectativas del paciente. El planteo de objetivos realistas antes del tratamiento asegura una mayor satisfacción de los pacientes y menores posibilidades de conflictos posteriores.16
En pacientes operados por STC severo, se ha comprobado que, a pesar de no lograr una recuperación objetiva de la fuerza tenar o la sensibilidad, la satisfacción autopercibida a los 6 meses y al año era alta.17 Esto podría explicarse, en parte, entendiendo que, muchas veces, lo que motiva la consulta de los pacientes son los factores subjetivos, como “mejorar la calidad de vida”, “no sentir dolor” o “volver a dormir”.18
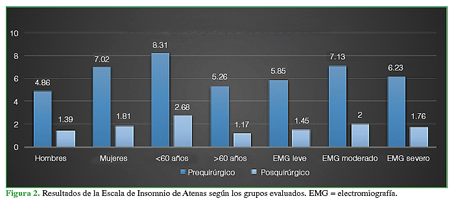
Figura 2 Resultados de la Escala de Insomnio de Atenas según los grupos evaluados. EMG = electromiografía.
Las alteraciones en el sueño constituyen un problema importante dentro de la Salud Pública, que incluyen una miríada de causas. La American Academy of Sleep Medicine las divide en disomnias (incluye el insomnio), parasomnias y alteraciones del sueño relacionadas con otros cuadros médicos.19 En este último grupo, se incluye una variedad de trastornos médicos que alteran el sueño nocturno o generan somnolencia diurna. En lo que respecta a las enfermedades de la mano, el STC, los cuadros reumáticos y las fracturas son causas frecuentes de dolor y alteración del sueño.20 Se ha observado que el 78% de los pacientes con diagnóstico de STC y evaluados con métodos validados tiene alteraciones del sueño.21
La importancia de la detección y caracterización del insomnio se refleja en los diversos sistemas de clasificaciones descritos. En 1995, Soldatos desarrolló una clasificación (AIS) que evalúa tanto la calidad del sueño, como el bienestar y el rendimiento diurnos.12 En 2000, fue validada dentro de la Clasificación Internacional de Enfermedades (ICD-10) de la Organización Mundial de la Salud13 y en idioma español, en 2005.14
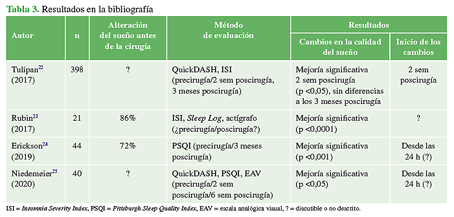
Recientemente se han evaluado los resultados de la liberación del túnel carpiano sobre la calidad del sueño utilizando diferentes escalas y métodos indirectos (Tabla 3).
En todos los estudios revisados, es uniforme la mejoría de la calidad del sueño después de la cirugía. Se han utilizado distintas escalas de evaluación, pero la AIS es la única validada entre ellas. Por otra parte, los controles posoperatorios se llevaron a cabo a partir de la segunda semana y a los tres meses de la cirugía, lo que permitió evaluar la mejoría mediata y los cambios en el tiempo. Cabe señalar que no existieron diferencias entre la segunda semana y los tres meses.
En nuestra serie, se decidió realizar la evaluación al cuarto día posoperatorio para disminuir el sesgo de información atribuible al paso de los días, enfocándonos en la mejoría “inmediata” luego de la cirugía.
La calidad del sueño fue estadísticamente mejor luego de la liberación del túnel carpiano (p <0,05), en cada uno de los parámetros evaluados y en todos los casos evaluados. No se hallaron diferencias significativas en los resultados según la edad, el sexo o la severidad del cuadro.
Como fortalezas del estudio, mencionamos que se trató de una serie prospectiva con evaluación cercana para disminuir los errores en la toma de datos, utilizando una escala validada para la ICD-10 de la Organización Mundial de la Salud y en español, y reuniendo un volumen suficiente de casos.
Su debilidad reside en no profundizar el estudio de comorbilidades que pudieran alterar la calidad del sueño (apnea del sueño, diabetes, tabaquismo, enfermedades inflamatorias u otro trastorno que afecte el sueño). Sin embargo, el cambio significativo inmediato posoperatorio habilitaría a pensar que el efecto se relaciona con el procedimiento.
Si bien no se ha incluido en el diseño del estudio, se podría inferir que la mejora en la calidad del sueño es un signo de buen pronóstico independiente de una correcta liberación del túnel carpiano, y que es una interesante línea de estudio futura.
Se puede concluir en que la descompresión del nervio mediano en el túnel carpiano mejora, de manera consistente e inmediata, la calidad del sueño y el rendimiento diurno relacionado con la falta de sueño, y que esta mejoría es independiente del sexo, la edad o la severidad de los síntomas.
Por lo tanto, debería revalorizarse este objetivo como uno más dentro de los propuestos al plantear la descompresión del túnel carpiano.