INTRODUCCIÓN
La incidencia de fracturas intertrocantéricas de fémur está aumentando debido a factores demográficos, como el envejecimiento de la población1 y el aumento de la esperanza de vida. La mayoría de estas fracturas requieren resolución quirúrgica con el objetivo de devolver tempranamente al paciente la capacidad de deambular y reducir así el riesgo de complicaciones propias de la inmovilización prolongada, como enfermedades tromboembólicas, neumopatías y escaras. Según el tipo de fractura, las opciones de tratamiento quirúrgico que más se utilizan son el clavo cefalomedular, el clavo-placa dinámico de cadera o la artroplastia. El clavo cefalomedular es considerado el patrón de referencia para las fracturas intertrocantéricas inestables.2 Las tasas de complicaciones relacionadas con este implante varían entre el 6,5% y el 21,2% en la bibliografía.3,4 Diversos autores han evaluado los factores de riesgo de fallas en la fijación con clavo cefalomedular y estos incluyen, entre otros, la distancia punta-ápice (DPA) >25 mm,5 la localización inadecuada del tornillo deslizante en la cabeza femoral,6 la reducción en varo o un punto de entrada muy lateral en el trocánter mayor.7,8,9 Comprender las causas de falla en el uso de este implante al tratar fracturas intertrocantéricas en adultos mayores es un requisito fundamental para optimizar los resultados posquirúrgicos en una población que no deja lugar a errores debido a la edad y las comorbilidades.
El objetivo principal de este estudio fue analizar la tasa de fallas en la osteosíntesis consiguientes a la fijación con clavo cefalomedular de fracturas intertrocantéricas en pacientes >75 años de edad. El objetivo secundario fue identificar los factores de riesgo para estas complicaciones relacionadas con el implante.
MATERIALES Y MÉTODOS
Pacientes
Se llevó a cabo un estudio retrospectivo que incluyó a pacientes >75 años con diagnóstico de fractura intertro-cantérica tratados con clavo cefalomedular en nuestro Centro, entre enero de 2016 y diciembre de 2019. Todas las imágenes y los registros médicos fueron extraídos de la historia clínica digital de los pacientes, quienes contaban con radiografías simples preoperatorias (anteroposterior de pelvis y de perfil quirúrgico de la cadera afectada). Los criterios de exclusión fueron: edad <75 años, fractura subtrocantérica o fractura patológica, radiografías posoperatorias inadecuadas que impidieran realizar mediciones precisas, enfermedad de la cadera contralateral que impidiera una comparación adecuada de la cadera afectada con la no afectada, seguimiento <3 meses.
Técnica quirúrgica, rehabilitación y seguimiento
Las cirugías estuvieron a cargo de dos cirujanos diferentes, ambos especialistas en trauma ortopédico. Se realizó una reducción cerrada utilizando mesa de tracción y técnicas de manipulación cerrada, bajo control radioscópico con intensificador de imágenes. Cuando la reducción era inaceptable, se emplearon, además, técnicas de reducción abierta para mejorar la calidad de la alineación obtenida. La clavija guía se insertó en la punta del trocánter mayor, se continuó con el fresado del fragmento proximal y la inserción del clavo cefalomedular. Se buscó el posicionamiento central del tornillo deslizante en la cabeza femoral, tanto en la incidencia anteroposterior como en el perfil. El implante utilizado fue un clavo cefalomedular de titanio con un ángulo cervicodiafisario de 130° o 135° (según la angulación estimada de la cadera no afectada). Todos los implantes eran de la misma marca comercial.
Se obtuvieron radiografías simples en incidencias anteroposterior (en decúbito supino sobre el chasis y caderas en rotación interna de 20°) y de perfil quirúrgico (en decúbito supino, cadera y rodilla del lado opuesto en flexión de 90° y el chasis colocado proximal a la cadera evaluada, formando un ángulo de 45°con la línea media del cuerpo y perpendicular a la mesa) en el primer día posoperatorio, cuando también se inició la rehabilitación. Se autorizó la carga parcial en el miembro inferior operado a las dos semanas de la cirugía. El seguimiento clínico y radiográfico se realizó al mes 1, 2, 6, 12 y 24 posteriores al egreso hospitalario.
Análisis de los datos
Datos demográficos
Se recolectaron datos demográficos, como sexo y edad. Además, se analizaron datos sobre las comorbilidades, como hipertensión arterial, diabetes y deterioro cognitivo. Se evaluaron las radiografías preoperatorias para determinar el tipo de fractura según la clasificación AO/OTA.10 Las fracturas tipos 31A1 y A2.1 fueron consideradas como estables, mientras que los patrones A2.2, A2.3 y A3 se consideraron inestables.11
La intensidad del trauma se clasificó como de baja o alta energía según las guías ATLS (Advanced Trauma Life Support).12
Parámetros radiográficos
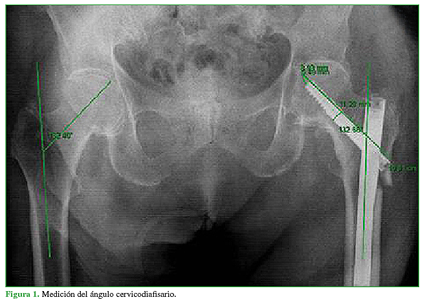
Se midió el ángulo cervicodiafisario en la primera radiografía posoperatoria y en la última radiografía disponible del seguimiento. El ángulo cervicodiafisario se define como el ángulo formado entre el eje del cuello femoral y el eje de la diáfisis femoral en la radiografía anteroposterior (Figura 1). También, se documentó dicho ángulo correspondiente al fémur no afectado.
La alineación posoperatoria se dividió en tres grupos: varo (<125°), neutro (125-135°) y valgo (>135°). Consideramos la alineación posoperatoria en varo como inadecuada y alineaciones posoperatorias en valgo o neutro como adecuadas.13
La posición del tornillo deslizante en la cabeza femoral se evaluó según lo descrito por Cleveland y cols.14 De acuerdo con este método, la cabeza femoral se divide en tercios superior, central e inferior en la radiografía anteroposterior y tercios anterior, central y posterior en la radiografía lateral, delimitando así un total de nueve zonas donde el tornillo deslizante puede localizarse. Las localizaciones centro-centro o inferior-centro se consideraron adecuadas y todos los demás posicionamientos, como inadecuados.15
La DPA5 se analizó y categorizó en ≤25 mm y >25 mm. La DPA consiste en la “suma de las distancias (en milímetros) desde la punta del tornillo deslizante hasta el ápice de la cabeza femoral, medidas en las radiografías anteroposterior y lateral, luego de la corrección de la magnificación”.
Análisis de los factores de riesgo
Para evaluar los factores de riesgo de falla en la fijación, se dividió a los pacientes en dos grupos. En el grupo A, no se evidenciaron fallas de osteosíntesis durante el seguimiento. El grupo B incluyó a los pacientes con fallas de la osteosíntesis, definidas como: 1) “cut-out” (perforación de la cabeza femoral por el tornillo deslizante de más de 1 mm en cualquier incidencia),13 2) “pull-out” (migración y salida lateral del tornillo deslizante de forma no controlada por falla del anclaje cefálico).16
Análisis estadístico
Se utilizó el programa STATA 13.0. Las diferencias entre los grupos fueron evaluadas con la prueba de Fisher de probabilidad exacta para los datos categóricos y con la prueba U de Mann-Whitney para las variables continuas. Se consideró estadísticamente significativo un valor p <0,05. Todas las variables con significación estadística en el análisis univariado se incluyeron en el análisis multivariado, que se realizó mediante regresión logística.
RESULTADOS
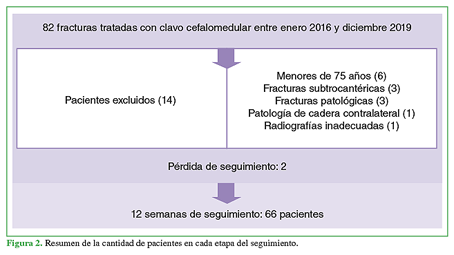
En nuestro Centro, se trataron 82 fracturas con clavo cefalomedular entre enero de 2016 y diciembre de 2019. Se excluyó a 16 pacientes; por lo tanto, la serie incluyó a 66 pacientes. En la Figura 2, se resume la cantidad de pacientes en cada etapa del estudio. El tiempo medio de seguimiento fue de 9.72 meses (rango 3-36).
Datos demográficos
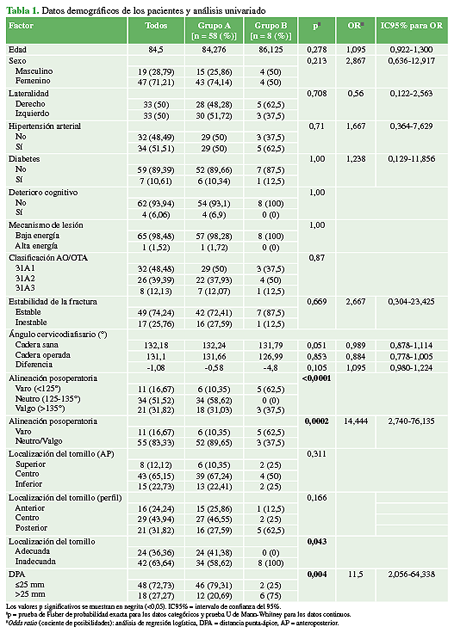
La información demográfica de los pacientes se detalla en la Tabla 1. Cuarenta y siete eran mujeres (71,21%) y 19 (28,79%), hombres. El promedio de edad era de 84.5 años (desviación estándar 4.71). El 51,51% (34 pacientes) tenía hipertensión arterial; el 10,61% (7 casos), diabetes y el 6,06% (4 casos), deterioro cognitivo.
La mayoría de las fracturas eran 31A1 de la clasificación AO/OTA (32 fracturas; 48,48%). Veintiséis (39,39%) eran 31A2 y ocho (12,13%), 31A3. El 74,24% (49 pacientes) tenía una fractura estable y el 25,76% (17 pacientes) presentaba patrones inestables.
El 98,48% (65 fracturas) se habían producido por un traumatismo de baja energía, la mayoría por caída de propia altura. En tres pacientes (4,55%), se emplearon técnicas de reducción abierta para mejorar la calidad de la alineación obtenida; ninguno de ellos presentó falla en la osteosíntesis.
Resultados primarios: complicaciones y reoperaciones
Cincuenta y ocho pacientes (87,88%) se recuperaron sin complicaciones (grupo A). Los restantes ocho (12,12%) presentaron falla en la fijación (grupo B): seis “cut-out” (9,09%) y dos “pull-out” (3,03%). No hubo seudoartrosis ni roturas del implante.
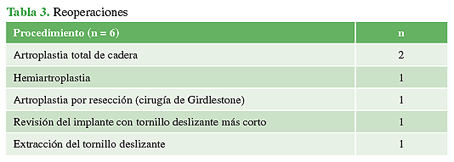
Seis pacientes del grupo B fueron operados nuevamente, tres con revisión a artroplastia (1 hemiartroplastia y 2 artroplastias totales de cadera), un implante fue revisado (con colocación de un tornillo deslizante más corto) y, en un paciente, se retiró el tornillo deslizante. En un paciente, se observó “pull-out” con osteomielitis de la cabeza femoral, por lo que se procedió a realizar una artroplastia por resección (cirugía de Girdlestone).
Los detalles de las complicaciones y reoperaciones se describen en las Tablas 2 y 3.
Resultados secundarios: análisis de los factores de riesgo
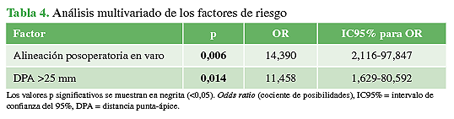
Como se muestra en la Tabla 1, el análisis univariado reveló que una DPA >25 mm, la localización inadecuada del tornillo deslizante y la alineación posoperatoria en varo se asociaron significativamente con falla en la osteosíntesis (p <0,05). En el análisis multivariado, solo la alineación posoperatoria en varo y la DPA >25 mm fueron factores de riesgo estadísticamente significativos de falla en la fijación (Tabla 4).
Ángulo cervicodiafisario
La media del ángulo cervicodiafisario de la cadera no afectada fue similar en el grupo A y en el grupo B (132,24° y 131,79°, respectivamente; p = 0,051). La media del ángulo cervicodiafisario de la cadera operada en el posoperatorio inmediato fue 131,66° en el grupo A y 126,99° en el grupo B. No hubo una diferencia estadísticamente significativa entre los dos grupos (p = 0,853).
En el grupo A, la media del ángulo cervicodiafisario del lado operado difirió por -0,58° con respecto al lado no afectado en la radiografía posoperatoria inmediata. En el grupo B, el lado operado tenía, luego de la cirugía, 4,8° más de varo que la cadera contralateral. A pesar de que el ángulo cervicodiafisario posoperatorio inmediato fue más varo en el grupo B, este dato no fue estadísticamente significativo (p = 0,105).
Alineación posoperatoria
En el grupo A, 34 pacientes (58,62%) tenían alineación en neutro; 18 (31,03%), alineación en valgo y seis (10,35%), alineación en varo.
Siete pacientes (10,61%) sufrieron un desplazamiento secundario en varo durante el seguimiento (disminución de más de 10° en el ángulo cervicodiafisario en comparación con la radiografía del posoperatorio inmediato);13 todos tenían una alineación posoperatoria inmediata en neutro o valgo.
Hubo 52 pacientes (89,65%) con alineación adecuada (neutro o valgo) en el grupo A y tres (37,5%) con alineación adecuada en el grupo B (p = 0,0002). La alineación posoperatoria en varo condujo a una falla en la fijación en el 45,45% de los casos, mientras que la alineación posoperatoria en valgo redujo el riesgo de falla en la osteosíntesis al 14,29%. No se detectaron pacientes con alineación posoperatoria en neutro con posterior falla en la fijación.
Posición del tornillo deslizante
La distribución de la posición del tornillo deslizante en la cabeza femoral se ilustra en la Figura 3. Se logró una posición adecuada del tornillo deslizante (centro-centro o inferior-centro) en 24 pacientes (36,36%). Ningún paciente con un tornillo en posición adecuada presentó falla en la fijación (p = 0,043).
En el 58,62% del grupo A, la posición del tornillo deslizante era inadecuada. Todos los que sufrieron una falla en la osteosíntesis tenían un tornillo cefálico en posición inadecuada.
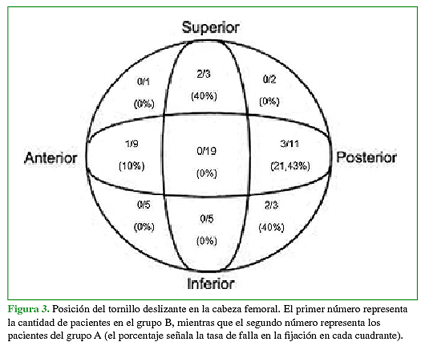
Figura 3 Posición del tornillo deslizante en la cabeza femoral. El primer número representa la cantidad de pacientes en el grupo B, mientras que el segundo número representa los pacientes del grupo A (el porcentaje señala la tasa de falla en la fijación en cada cuadrante).
Distancia punta-ápice
En el grupo A, 46 pacientes (79,31%) tenían una DPA ≤25 mm y 12 (20,69%), una DPA >25 mm. Por el contrario, en el grupo B, dos (25%) tenían una DPA ≤25 mm (p = 0,004). Así, una DPA >25 mm se asoció con un riesgo de falla en la fijación del 33,33%, mientras que una DPA ≤25 mm redujo el riesgo al 4,17%.
DISCUSIÓN
El objetivo principal de este estudio fue analizar la tasa de fallas en la osteosíntesis consiguientes a la fijación con clavo cefalomedular de fracturas intertrocantéricas en pacientes >75 años. La tasa de complicaciones relacionadas con el implante (“cut-out” y “pull-out”) fue del 12,12%. Este valor es comparable con los datos obtenidos por Jiamton y cols.,13 quienes comunicaron un 15,84% de complicaciones relacionadas con el implante en su serie de 101 fracturas intertrocantéricas y analizaron parámetros, como la DPA >25 mm, la reducción en varo y la posición inadecuada del tornillo deslizante, entre otros, como factores de riesgo de falla en la osteosíntesis.
El objetivo secundario de este estudio fue definir los factores de riesgo de falla en la fijación de fracturas inter-trocantéricas tratadas con clavo cefalomedular en pacientes >75 años. Comprobamos que una DPA >25 mm y un ángulo cervicodiafisario posoperatorio varo son factores determinantes de mayor riesgo de falla en la osteosíntesis. Se halló evidencia de que una localización superior o posterior del tornillo deslizante en la cabeza femoral aumenta el riesgo de falla en la fijación, si bien la localización del tornillo no fue un factor de riesgo estadísticamente significativo en el análisis multivariado.
La determinación de la DPA ≤25 mm para reducir el riesgo de “cut-out” fue descrita por Baumgaertner y cols.,5 y confirmada por varios autores.17,18 Nuestros datos también confirman la importancia de la DPA ≤25 mm para disminuir la incidencia de complicaciones relacionadas con el implante.
Comúnmente se recomienda evitar la reducción en varo,19,20,21 dado que el ángulo cervicodiafisario posoperatorio inicial alineado en varo aumenta el riesgo de mayor desplazamiento secundario en varo y “cut-out”. Algunos estudios incluso recomiendan una reducción ligeramente en valgo con un ángulo cervicodiafisario 5-10° mayor en comparación con la cadera contralateral.19 Nuestro estudio pudo corroborar que la alineación posoperatoria en varo se correlaciona significativamente con falla en la osteosíntesis.
Varios autores demostraron que la posición adecuada del tornillo deslizante en la cabeza femoral es uno de los factores más importantes para prevenir la falla mecánica de la osteosíntesis. Las ubicaciones centro-centro o inferior-centro del tornillo deslizante son las que se recomiendan habitualmente.4,15,20,22 Si bien, en nuestro estudio, se demostró la importancia de la localización adecuada del tornillo en el análisis univariado, este parámetro no fue estadísticamente significativo en el análisis multivariado.
Este estudio tiene limitaciones. Primero, se trata de un análisis retrospectivo; por ende, la información que no se recolectó inicialmente en la historia clínica de los pacientes no pudo ser evaluada. No se analizaron factores de riesgo, como la osteoporosis, porque la densidad mineral ósea no estaba documentada en todos los casos.
Se estableció un período de seguimiento mínimo de tres meses, relativamente corto, porque Baumgaertner y cols.5 determinaron que los episodios de “cut-out” ocurrían en este lapso de tiempo. Sin embargo, es posible que algunas complicaciones hayan ocurrido luego de este período y no se hayan tenido en cuenta en este estudio.
CONCLUSIONES
La tasa de fallas de las osteosíntesis consiguientes a la fijación con clavo cefalomedular de fracturas intertro-cantéricas en pacientes >75 años fue del 12,12% en nuestra cohorte. Se han establecido varios factores de riesgo ya estudiados de falla en la osteosíntesis cuando se tratan fracturas intertrocantéricas con clavo cefalomedular en adultos mayores. Se pudo comprobar que una DPA ≤25 mm y una reducción inicial con ángulo cervicodiafisario neutro o ligeramente valgo disminuyen significativamente el riesgo de complicaciones relacionadas con el implante. Hallamos evidencia de que una localización superior o posterior del tornillo deslizante aumenta el riesgo de falla en la fijación.
En futuras investigaciones, el objetivo será incluir un mayor número de pacientes para ampliar la muestra y optimizar la validez del estudio y también determinar la densidad mineral ósea para establecer su importancia como factor de riesgo de falla en la osteosíntesis con clavo cefalomedular.
Agradecimiento
Al doctor Juan Criniti por su colaboración en el análisis estadístico.