INTRODUCCIÓN
Los procesos infecciosos que afectan el raquis pueden manifestarse en distintos sitios (disco, cuerpo vertebral, conducto raquídeo, espacio perivertebral), en forma aislada o asociada. El absceso epidural espinal piógeno es la localización dentro del conducto raquídeo de una colección infecciosa1 entre la duramadre y las estructuras osteoligamentarias. Según su extensión y localización, provoca diferentes síntomas que guardan estrecha relación con la compresión de estructuras neurales y que afecta directamente el contenido del canal. La indicación terapéutica y la cirugía plantean un gran desafío para el cirujano espinal.2
Pese a su baja incidencia,3 es nueve veces más frecuente que su variante intracraneal,1 y puede ser una enfermedad devastadora2,4 desde el punto de vista neurológico, e incluso mortal. Casi siempre se lo considera una consecuencia de la espondilodiscitis, la osteomielitis o un absceso del músculo psoas, pero en otros casos, se detecta como expresión primaria de un proceso infeccioso, cuya ubicación puede variar según su origen.5 El déficit neurológico es la complicación más temida, y puede deberse a un efecto de masa2,3,6,7 o a trastornos vasculares, como trombosis o infarto.2,8
El estudio de diagnóstico por imágenes de elección es la resonancia magnética (RM) por su alta sensibilidad y especificidad principalmente en la incidencia ponderada en T2;2,3,7,9,10,11 la administración de gadolinio aumenta la sensibilidad.4,9,12
En la bibliografía internacional, se lo clasifica como variante o accesorio de una infección localizada en el disco o el cuerpo,13,14 utilizando clasificaciones de compresiones tumorales,15 además de las imágenes y el compromiso neurológico,16,17 pero ninguna de estas clasificaciones es específica del absceso epidural espinal piógeno, no considera su longitud, ubicación o tamaño.
A fin de mejorar o incluso facilitar el diagnóstico, es preciso tener un alto índice de sospecha.5,9,11
Este grupo de trabajo presentó estos parámetros morfológicos de los abscesos epidurales espinales piógenos18 como primer paso de un proceso de investigación que finalizará con una clasificación clínica mediante imágenes.
Los objetivos de este estudio fueron: determinar la reproducibilidad inter- e intraobservador, discriminar los distintos parámetros y diferenciar entre las especialidades de los observadores independientes.
MATERIALES Y MÉTODOS
Luego de la aprobación por parte del Servicio de Investigación del Hospital (HSMLP2021/0054), se procedió a realizar la segunda fase de un proyecto para implementar una clasificación de absceso epidural piógeno, con el objetivo final de proporcionar sugerencias terapéuticas basadas en las imágenes y la clínica, en un futuro trabajo complementario y final.
Se llevó a cabo una clasificación morfológica de distintos abscesos epidurales en imágenes de resonancia magnética extraídas de una base de datos y se consignó la longitud, la ubicación dentro del conducto raquídeo y el compromiso de su contenido, lo que confiere una idea de volumen; y se analizó la asociación con focos intra- y extravertebrales.
Los parámetros morfológicos fueron: región (R), ubicación (U), compromiso (C), asociación (A) y perivertebral (P) (RUCAP).
Región: se determina tomando el límite de superior e inferior de la imagen correspondiente al absceso epidural, descartando el proceso inflamatorio sobrenadante. Si uno de los límites coincide con el cuerpo vertebral toma su nombre, si coincide con el disco toma el nombre de la vértebra adyacente superior o inferior según sea el límite superior o inferior. De esta manera, el primer dato es la ubicación y la longitud espacial del proceso en cuestión.
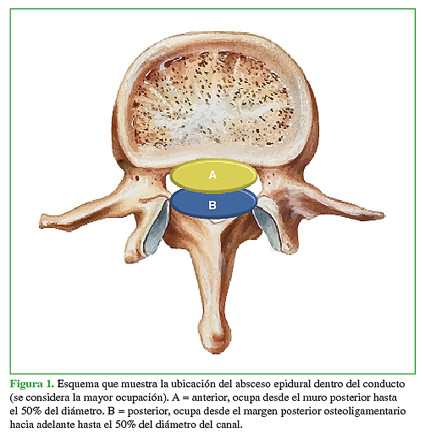
Ubicación dentro del conducto: puede ser anterior o posterior el contenido dural (Figura 1); de esta manera, se puede evaluar si hay compromiso del cordón anterior o posterior de la médula a nivel cervical o torácico.
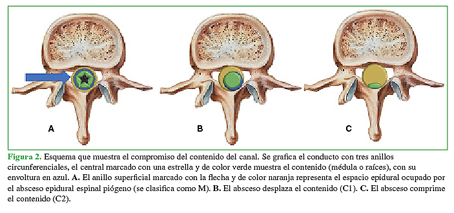
Compromiso: M, afecta el espacio meníngeo sin desplazar ni comprimir el contenido intradural, ya sea medular o radicular según el sector; C1, desplaza el contenido sin comprimirlo y C2, deforma el contenido meníngeo (Figura 2).
Asociación: el absceso puede o no estar asociado con infecciones vertebrales, como disco (O0), cuerpo (O1) o ambos (O2). Se debe seleccionar una sola variante o (-) si no hay una combinación.
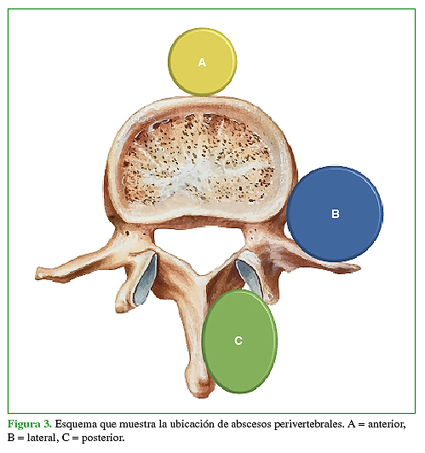
Perivertebral: se tiene en cuenta la asociación con abscesos perivertebrales en el espacio anterior (prevertebral), lateral (incluye el psoas) o posterior (gotera vertebral) (Figura 3). Se marca con (+) si hay alguno de ellos o con (-) si no se observan.
Los observadores independientes fueron 27: tres ortopedistas especializados en columna, un ortopedista en período de formación en la subespecialidad, 20 residentes de ortopedia, un neurocirujano especialista en columna y dos residentes de diagnóstico por imágenes.
Propia
Figura 1 Esquema que muestra la ubicación del absceso epidural dentro del conducto (se considera la mayor ocupación). A = anterior, ocupa desde el muro posterior hasta el 50% del diámetro. B = posterior, ocupa desde el margen posterior osteoligamentario hacia adelante hasta el 50% del diámetro del canal.
Propia
Figura 2 Esquema que muestra el compromiso del contenido del canal. Se grafica el conducto con tres anillos circunferenciales, el central marcado con una estrella y de color verde muestra el contenido (médula o raíces), con su envoltura en azul. A. El anillo superficial marcado con la flecha y de color naranja representa el espacio epidural ocupado por el absceso epidural espinal piógeno (se clasifica como M). B. El absceso desplaza el contenido (C1). C. El absceso comprime el contenido (C2).
Propia
Figura 3 Esquema que muestra la ubicación de abscesos perivertebrales. A = anterior, B = lateral, C = posterior.
Metodología de la evaluación
Se incluyeron 35 casos con imágenes de resonancia magnética en distintas ventanas que fueron organizadas por el autor principal del estudio quien no formó parte de la evaluación. Se creó una presentación en PowerPoint® de cada caso, que se grabó en video .mp4, con pase automático cada 30 segundos. Se realizaron tres rondas de evaluación separadas por cinco semanas, el evaluador debía entregarlas en 24 horas.
Para la segunda evaluación se modificó la posición de los casos, tomando un número al azar y modificando la ubicación de todos ellos. Según la ubicación de la segunda evaluación, se realizó el mismo procedimiento para la tercera evaluación.
Se confeccionó una grilla de respuesta de las distintas evaluaciones que se envió con el video por correo electrónico. Tras responder la primera evaluación y, luego de unos días, se realizó el mismo procedimiento para la segunda y la tercera evaluación.
Los resultados se volcaron en una planilla del programa IBM SPSS Static® 20.0 y se analizaron con el coeficiente kappa de Cohen separado por parámetro y global por caso para determinar la reproducibilidad intra- e interobservador.
RESULTADOS
El coeficiente kappa de Cohen sobre el acuerdo intra- e interobservador global fue de 0,76, lo que se considera una muy buena concordancia de reproducibilidad. Los valores de cada parámetro en particular fueron: R 0,94; U 0,88; C 0,55, según la ventana de la resonancia y el uso de medio de contraste; A 0,67 y P 0,77. Los tres primeros parámetros dan una noción de volumen que, en un próximo proceso, se podría relacionar con la toma de una decisión terapéutica y los dos últimos indican la presencia de focos infecciosos vertebrales por fuera del conducto (Figuras 4,5,6).
Propia
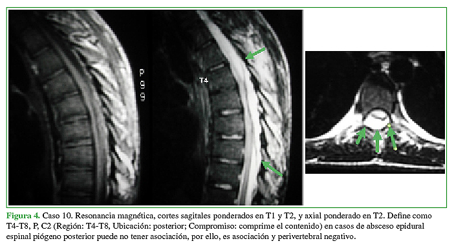
Figura 4 Caso 10. Resonancia magnética, cortes sagitales ponderados en T1 y T2, y axial ponderado en T2. Define como T4-T8, P, C2 (Región: T4-T8, Ubicación: posterior; Compromiso: comprime el contenido) en casos de absceso epidural espinal piógeno posterior puede no tener asociación, por ello, es asociación y perivertebral negativo.
Propia
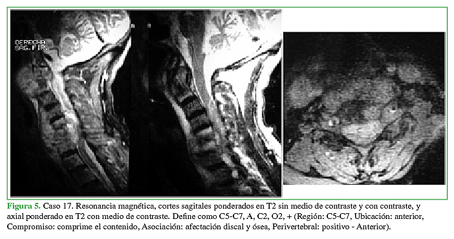
Figura 5 Caso 17. Resonancia magnética, cortes sagitales ponderados en T2 sin medio de contraste y con contraste, y axial ponderado en T2 con medio de contraste. Define como C5-C7, A, C2, O2, + (Región: C5-C7, Ubicación: anterior, Compromiso: comprime el contenido, Asociación: afectación discal y ósea, Perivertebral: positivo - Anterior).
Propia
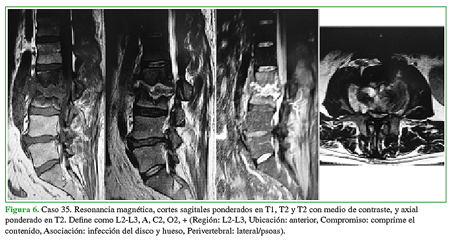
Figura 6 Caso 35. Resonancia magnética, cortes sagitales ponderados en T1, T2 y T2 con medio de contraste, y axial ponderado en T2. Define como L2-L3, A, C2, O2, + (Región: L2-L3, Ubicación: anterior, Compromiso: comprime el contenido, Asociación: infección del disco y hueso, Perivertebral: lateral/psoas).
La ventana ponderada en T2 con gadolinio fue la imagen con mayor acuerdo entre los evaluadores (kappa >0,87) en todos los cortes, seguida de la T2 sin contraste, STIR y, por último, T1 sin contraste.
DISCUSIÓN
En la bibliografía actual, hay estudios que hacen hincapié en las lesiones que comprometen la indemnidad ósea y discal, sin describir específicamente al absceso epidural, la región en la que se encuentra (cervical, dorsal, lumbo-sacra), su extensión y el compromiso de las estructuras intracanal o la presencia de lesiones extraóseas o alejadas.
Pola y cols.13 proponen la clasificación más difundida y utilizada en la actualidad, catalogan sus casos según si la infección causa destrucción del hueso o inestabilidad, si presenta un absceso epidural, si hay un cuadro neurológico o compromiso del espacio paravertebral. De esta forma, se pueden remarcar tres tipos principales: A, discitis; B, osteomielitis y C, absceso epidural, y brindan pautas de tratamiento global sin una justificación profunda. El tipo A, según si hay compromiso del espacio paravertebral, se divide en cinco subtipos; el tipo B, en cuatro subtipos, según la combinación entre inestabilidad y espacio paravertebral, y el tipo C, el tema en cuestión de nuestro trabajo, se diferencia en cuatro subtipos según la combinación de la destrucción ósea, la inestabilidad y el cuadro neurológico. No identifica la longitud, lo cual no es aplicable a abscesos epidurales de más de un nivel. Recientemente Camino Willlhuber y cols.19 analizaron la reproducibilidad de esta clasificación otorgándole un moderado índice de reproducibilidad tanto inter e intraobservador.
Almansour y cols.14 elaboraron una clasificación clínico-radiológica que incluye, en uno de sus puntos, el absceso epidural, junto al déficit neurológico, la inestabilidad, los análisis de laboratorio, el dolor y las lesiones en la resonancia magnética. Describen pautas de tratamiento y una de las indicaciones principales de abordaje quirúrgico es el déficit por absceso epidural.
En la actualidad, se emplean otras clasificaciones y puntajes para el manejo del absceso epidural desarrollados con otros fines, como el estudio de Bilsky y cols.15 Creemos que tienen debilidades, porque carecen de una división por regiones, no analizan la longitud del absceso epidural piógeno, ni la asociación con otros focos infecciosos.
Por otra parte, Shah y cols.16 y Uchida y cols.17 formularon una hipótesis sobre la posibilidad de tratamiento de los abscesos epidurales lumbares, basado en el empleo de resonancia magnética con medio de contraste, con correlación neurológica según el puntaje de Frankel, pero resultó reproducible en la columna cervical y dorsal.
En la primera parte de este proceso,18 el coeficiente kappa de Cohen, sobre reproducibilidad intra- e interobservador global fue de 0,81, un valor excelente de reproducibilidad; los restantes valores fueron: R 0,95; U 0,92; C 0,66 según la ventana de la resonancia y el uso de medio de contraste; A 0,70 y P 0,80, sensiblemente superior al resultado de esta evaluación, creemos que se debe a que, en la primera experiencia, participaron ortopedistas dedicados exclusivamente a patología espinal.
Desde aquí formulamos que nuestra propuesta de clasificación morfológica describe e incorpora aspectos referidos a la longitud, la ubicación, el tipo de compresión y su asociación al cuerpo vertebral, al disco intervertebral, paravertebral, y a infecciones alejadas, con excelente reproducibilidad inter- e intraobservador.
La fortaleza de nuestro estudio es la falta de ensayos internacionales que describan las características morfológicas abarcando las distintas regiones, su patología, su extensión. La debilidad es la muestra de imágenes de pocos casos, porque corresponden a las partes iniciales del proyecto planificado. En la última etapa de la investigación, se aumentará la muestra y se incluirán la clínica, estudios de laboratorio y tratamiento para dar proyecciones de terapéutica; por último, se buscará la validación por parte de evaluadores independientes.
CONCLUSIONES
La clasificación morfológica propuesta es simple de usar y tiene una excelente tasa de reproducibilidad intra- e interobservador. Los parámetros con mayor reproducibilidad fueron: R y U (>0,87) y los restantes arrojaron cifras de entre 0,55 y 0,77.
La diferencia entre los profesionales especialistas en patología espinal y lo que no lo son es, en promedio, de 0,10 puntos. Se deja en consideración que los dos profesionales en formación en diagnóstico por imágenes se aproximan al primer grupo.















