INTRODUCCIÓN
La lesión del nervio ciático es una complicación infrecuente, pero potencialmente devastadora.1 Las etiologías más habituales son: traumática, compresiva, isquémica, neoplásica e idiopática.2 La artroplastia total de cadera (ATC) representa la principal causa de neuropatía del nervio ciático.3 Su incidencia varía del 0,08% al 3,7% en los reemplazos primarios y hasta el 7,6% en las cirugías de revisión.3,4,5
La neuropatía secundaria a una ATC puede deberse a la compresión del nervio por hematomas o material de osteosíntesis, la tracción excesiva de separadores colocados inapropiadamente, la tensión generada debido al alargamiento excesivo del miembro inferior y la lesión térmica provocada por la extrusión del cemento quirúrgico.6 Las consecuencias de dicha lesión pueden variar desde parestesias e hipoestesias en la zona de distribución del nervio, hasta dolor neuropático severo y parálisis.7 El manejo inicial de la neuropatía del nervio ciático suele consistir en el tratamiento conservador con fisioterapia y ortesis para evitar la deformidad en equino, esperando que la función se restablezca con el tiempo.8,9Los fármacos de primera línea para tratar el dolor neuropático son los antidepresivos tricíclicos (particularmente la amitriptilina), los duales (duloxetina) y los antiepilépticos, como la gabapentina y la pregabalina, este último es el único fármaco que está indicado para tratar el dolor neuropático central.8,9En todos los casos, se sugiere el asesoramiento psicológico, ya que, a menudo, el dolor neuropático está asociado a trastornos del sueño, ansiedad y depresión.8,9
Si el tratamiento conservador fracasa y el dolor persiste, se puede optar por la cirugía que consiste en la neurólisis del nervio ciático, en la cual se lo libera de adherencias y zonas de cicatriz retráctil en su recorrido.1 Una neurólisis oportuna puede mejorar la función, el dolor y la calidad de vida de los pacientes.1
El objetivo de este estudio fue evaluar los resultados clínico-funcionales de una serie de pacientes con dolor neuropático por lesión del nervio ciático, que no habían respondido al tratamiento conservador y fueron sometidos a una neurólisis del nervio ciático.
MATERIALES Y MÉTODOS
Se analizó retrospectivamente una serie de casos continua de ocho pacientes que no habían respondido al tratamiento conservador y fueron sometidos a neurólisis del nervio ciático mayor entre marzo de 2009 y junio de 2018. El tratamiento conservador había consistido principalmente en fisioterapia, con fortalecimiento muscular y estimulación eléctrica nerviosa transcutánea para aliviar el dolor durante 8-12 semanas junto con medicación de primera línea, como pregabalina, en dosis que oscilaron entre 150 y 300 mg/día.
Todos fueron operados por el mismo cirujano. Los datos se extrajeron de la historia clínica electrónica de nuestro hospital. El protocolo de estudio fue aprobado por el Comité de Ética de Protocolos de Investigación de nuestra Institución (IRB 00010193).
Se incluyó a pacientes >18 años, con dolor neuropático por lesión del nervio ciático sin respuesta al tratamiento médico-farmacológico y con un seguimiento mínimo de 12 meses.
El dolor pre- y posoperatorio en la última consulta se evaluó mediante la escala analógica visual (EAV) de 10 puntos, donde 0 corresponde a ningún tipo de dolor y 10 al peor dolor posible percibido por el paciente. A su vez, se evaluó el dolor posoperatorio usando la escala de Likert de 5 puntos, en donde 1 representa “sin dolor”; 2, “poco dolor”; 3, “dolor moderado”; 4, “dolor severo” y 5, “dolor extremo”. Se evaluó el tiempo transcurrido hasta el cambio del tipo de dolor o la ausencia de dolor.
Se utilizó también el cuestionario DN4 (Dolor Neuropático 4)10,11para evaluar el tipo de dolor posoperatorio, y se consideró positivo de dolor neuropático un valor ≥4. Si bien no pertenece al cuestionario, se consultó si el dolor se identificó o intensificó más durante la noche. Se analizó el dolor posoperatorio durante la actividad física y mediante la pregunta subjetiva “¿el tipo de dolor es similar al que presentaba antes de ser operado?”.
Se evaluó el grado subjetivo de satisfacción posoperatoria mediante la escala de Likert (1 “muy insatisfecho”, 2 “insatisfecho”, 3 “indiferente”, 4 “satisfecho” y 5 “muy satisfecho”) y la EAV de 10 puntos.
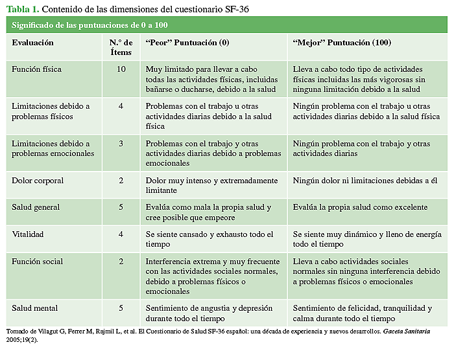
La calidad de vida relacionada con la salud se analizó con el cuestionario de sensación subjetiva de bienestar SF-36 (Short Form-36 Health Survey). En este estudio, se utilizó la versión española del SF-36 de Ware y Sherbourne, adecuadamente traducida y validada con el nombre de Cuestionario de Salud SF-36 estándar.12,13 Esta encuesta evalúa ocho dimensiones del estado de salud: funcionamiento físico, limitación por problemas físicos, dolor corporal, funcionamiento o rol social, salud mental, limitación por problemas emocionales, vitalidad, energía o fatiga y percepción general de la salud.
Los puntajes de cada una de estas dimensiones del SF-36 oscilan entre 0 y 100. Los valores superiores a 50 se consideran estados de salud positivos y un valor de 100 indica un estado de salud óptimo. Si bien el cuestionario no está diseñado para un índice global, se pueden obtener puntajes sumarios que describen la calidad de vida relacionada con la salud. Estos puntajes se analizan combinando las siguientes dimensiones: medida sumaria de salud física (función física, rol físico, dolor corporal, salud general) y medida sumaria de salud mental (rol emocional, función social, salud mental y vitalidad). En la Tabla 1, se resumen las ocho dimensiones del cuestionario.
Técnica quirúrgica
Se colocó al paciente en decúbito lateral o prono, y se le administró anestesia general y raquídea. En los pacientes que ya habían sido sometidos a una ATC, se utilizó el abordaje posterolateral para el reemplazo de la prótesis y se lo extendió hacia proximal y hacia distal. Si el paciente no tenía una ATC, se practicó un abordaje posterior siguiendo el pliegue glúteo de lateral a medial hasta el punto medio del muslo donde se continuó el abordaje hacia distal. A nivel proximal se utilizó el plano intermuscular entre la banda iliotibial y el glúteo mayor para acceder a los rotadores externos. Hacia distal se continuó la incisión sobre la región posterior del muslo. Se identificó a proximal el nervio ciático inmediatamente distal a la inserción del músculo cuadrado femoral y siguiendo su recorrido entre el glúteo mayor y el bíceps femoral. Con la ayuda de lupas binoculares microscópicas y bajo aumento de 3,5, se liberó al nervio de las cicatrices y adherencias circundantes. Cuando se visualizaron neuromas, se procedió a una epineurotomía longitudinal con el objetivo de realizar una descompresión fascicular. Se efectuó una prolija hemostasia y se cerró la herida por planos.
RESULTADOS
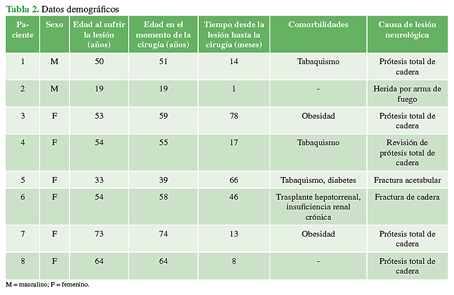
Se incluyó a ocho pacientes en el estudio (2 hombres y 6 mujeres; edad promedio al sufrir la lesión: 49 años [rango 19-73]). Tres murieron por causas no relacionadas con el tratamiento y uno se perdió en el seguimiento. Las variables demográficas evaluadas se resumen en la Tabla 2.
El 50% de los pacientes sufrió una lesión del ciático por elongación en una ATC. Uno tuvo una laceración parcial secundaria a una fractura de acetábulo desplazada y otro, una lesión por compresión secundaria a un hematoma en una fractura de cadera. Tres de los cuatro pacientes incluidos en la evaluación final eran fumadores. Después de un promedio de 32 meses (rango 14-66), el dolor había mejorado más de 5 puntos en todos los pacientes: puntaje promedio en la EAV de 9,63 antes de la cirugía y de 3 en el posoperatorio. El puntaje en la escala de Likert de dolor posoperatorio en el último seguimiento fue, en promedio, de 1,88 (0-7/10). En el posoperatorio inmediato, el dolor había mejorado en el 50% de los pacientes (Tabla 3).
El cuestionario DN4, el grado de satisfacción posoperatoria y la calidad de vida relacionada con la salud se determinaron solo en aquellos pacientes incluidos en la evaluación final. El cuestionario DN4 reveló dolor de tipo neuropático en un solo paciente (promedio total 3,75 puntos; rango 2-7). Los cuatro pacientes en seguimiento manifestaron dolor nocturno preoperatorio y continuaron con dolor durante la actividad física en el posoperatorio. Un solo paciente permaneció con dolor nocturno después de la cirugía. Sin embargo, todos refirieron un dolor de menor intensidad y de características distintas del del preoperatorio (Tabla 3).
El grado de satisfacción posoperatoria fue, en promedio, de 4,75 puntos según la escala de Likert y de 9 puntos en la EAV (Tabla 3).
Tabla 3 Resultados del dolor pre- y posoperatorio
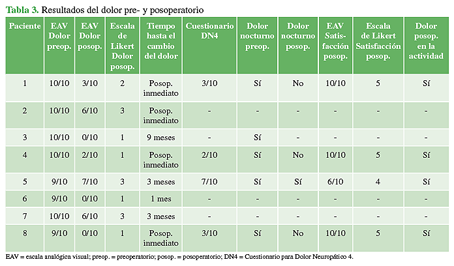
EAV = escala analógica visual; preop. = preoperatorio; posop. = posoperatorio; DN4 = Cuestionario para Dolor Neuropático 4.
Propia
Los resultados del SF-36 se resumen en la Tabla 4. El 75% de los pacientes tuvo limitaciones severas en las actividades laborales y los quehaceres de la vida diaria, debido a problemas físicos; los resultados fueron 0% en dichas dimensiones. Todos presentaron una función física por debajo del estado de salud positivo con un porcentaje promedio del 31,25% (rango 25-40%). Un paciente tuvo limitaciones severas debido a problemas emocionales, dos lograron un estado de salud positivo y otro alcanzó un nivel óptimo. En la dimensión “vitalidad”, un paciente refirió estar exhausto y cansado la mayor parte del tiempo. Con respecto al campo “salud mental”, ninguno la calificó como mala y todos sostuvieron que posiblemente mejore. El ítem “dolor corporal” no logró alcanzar un estado de salud positivo en ninguno de los tres pacientes; sin embargo, todos consideraron tener una “salud general” aceptable (Tabla 4).
En cuanto a las medidas sumarias, la “salud física” obtuvo los peores resultados, con un promedio de 30,15 puntos en comparación con la medida sumaria de salud mental (50,48); se alcanzó un estado de salud global positivo (Tabla 4).
DISCUSIÓN
El pronóstico de la parálisis del nervio ciático resulta incierto.14 La naturaleza de la lesión original del nervio y la duración de la agresión son factores importantes para determinar el pronóstico.14 La edad del paciente, la duración de la desnervación, el nivel anatómico de la lesión y las lesiones asociadas también influyen en dicho pronóstico.15 Se han descrito resultados favorables en pacientes <64 años.3 La recuperación del nervio en personas más jóvenes es mejor debido al potencial crecimiento neuronal y la plasticidad que presentan.15 En nuestro estudio, el paciente más joven tuvo la peor recuperación y los de mayor edad, la mejor. Sin embargo, esto pudo deberse a la naturaleza de la lesión y al tiempo de evolución desde la lesión original hasta el procedimiento. El paciente que tuvo el mayor dolor posoperatorio había sufrido una lesión del nervio ciático por una fractura acetabular desplazada secundaria a un politraumatismo de alta energía. Azcuénaga y cols. publicaron una serie de pacientes con fractura de acetábulo en el contexto de un traumatismo de alta energía.16 Dos de esos pacientes tuvieron neuropraxia del nervio ciático que revirtió completamente, en un promedio, de tres meses, pero los resultados clínicos fueron desfavorables.16
A pesar de que las lesiones del nervio ciático, a menudo, se tratan de manera conservadora en primera instancia, debe considerarse si la intervención temprana puede beneficiar al paciente.16 Se ha sugerido que el tratamiento quirúrgico debe considerarse después de un máximo de cuatro meses de seguimiento.7 No obstante, la mayoría de los autores concuerda en que se pueden obtener resultados favorables hasta 12 meses después de la lesión.3 En nuestra serie, el tiempo desde la lesión hasta la neurólisis varió ampliamente, y se observó una mejoría notable en los pacientes tratados dentro de los 14 meses de la lesión comparados con aquellos tratados después.
El dolor neuropático tiene su origen en una lesión del sistema somatosensorial, es decir, un daño estructural de las vías nociceptivas, de receptores periféricos o bien, de las vías de conducción. Esto determina que no sea necesario un estímulo para que el dolor se manifieste.17 Uno de los diagnósticos diferenciales por tener en cuenta con el dolor neuropático es el síndrome regional complejo, especialmente con el tipo II en el que existe una lesión nerviosa identificable (causalgia).18 Su diagnóstico es esencialmente clínico y siguiendo los Criterios Diagnósticos de Budapest, criterios no abarcados por los pacientes evaluados en este estudio.18
Pritchett y cols. concluyeron en que tanto la simpatectomía como la neurólisis podrían ser beneficiosas para reducir el dolor disestésico al producir una mejoría notable en pacientes adecuadamente seleccionados en quienes ha fracasado el tratamiento conservador.19
Independientemente del tiempo de evolución, el 88% de los pacientes evaluados tuvo un cambio notable tanto en la intensidad como en las características del dolor luego de la cirugía. Solo uno continuó con dolor posoperatorio moderado, con un puntaje de 7/10 en la EAV. Esto condice con los resultados obtenidos en el cuestionario DN4, en el que el 75% obtuvo valores por debajo de 4, ausencia de dolor nocturno posoperatorio y exacerbación durante la actividad física, lo que se interpretó como ausencia de dolor neuropático.
Tal como se ha publicado en otras series,2,19 el grado de satisfacción posoperatoria evaluado con la escala de Likert y la EAV alcanzó un nivel alto, lo que significa que, al margen de los resultados obtenidos, los pacientes quedaron conformes con el tratamiento quirúrgico.
Respecto a los resultados funcionales, el SF-36 mostró una disminución considerable en el puntaje de la medida sumaria de “salud física” en los cuatro pacientes. Esto implica cierta limitación para realizar el trabajo y otras actividades cotidianas, ya sea por dolor o incapacidad física, en las que el paciente percibe además un menor rendimiento, una mayor dificultad o incluso imposibilidad para llevarlas a cabo. Si bien un paciente refirió una interferencia severa de los problemas emocionales en la vida habitual socio-laboral, se pueden observar puntajes aceptables en los otros tres pacientes en las áreas de salud general, vitalidad y salud mental; esto implica que, después de la cirugía, no vieron mermada su perspectiva de salud o su sentimiento de energía, alcanzando una medida sumaria de “salud mental” positiva. Es necesario señalar que el SF-36 mide, en sus ocho ítems, la salud general percibida por el paciente, y que no es específico de ninguna enfermedad; por ello, las comorbilidades o los cuadros asociados de los pacientes sometidos a neurólisis del ciático también se pueden ver reflejados en los resultados del cuestionario.
Las limitaciones de este estudio son aquellas inherentes a su carácter retrospectivo. Así mismo y pese a ser una complicación de baja prevalencia, disponemos de una baja cantidad de pacientes, por lo que no es posible realizar un análisis de significancia estadística. Por otra parte, no disponemos de un grupo de control con tratamiento conservador. Sin embargo, consideramos que los pacientes tratados con neurólisis del nervio ciático percibirán un alivio del dolor neuropático aún en instancias tardías de la lesión.