PUNTOS CLAVE
Conocimiento actual
• El aumento de resistencia antibiótica es un grave pro blema de salud mundial; por su causa, aun las heridas e infecciones menores pueden resultar mortales.
• El tiempo de demora para el surgimiento de nuevos antibióticos es superior al que las bacterias necesitan para desarrollar nuevos mecanismos de resistencia. Esto pone en peligro el tratamiento efectivo de las enferme dades infecciosas.
Contribución del artículo al conocimiento
• Determinamos la prevalencia de microorganismos pro ductores de carbapenemasas y sus perfiles de resisten cias en muestras clínicas de pacientes adultos interna dos en un hospital público de referencia del nordeste de Argentina.
• Este estudio contribuye con datos epidemiológicos a nivel regional y nacional, que pueden servir para adecuar las medidas higiénico-sanitarias.
El surgimiento de enterobacterias resistentes a carba penémicos, consecuencia de la adquisición de enzimas carbapenemasas, es un alarmante problema para la salud pública mundial. Se asocia a altos niveles de resistencia a otras familias de antimicrobianos, alto potencial de diseminación y altas tasas de mortalidad1. Esta última puede variar de 24 a 70% según la población en estudio2.
Los β-lactámicos son los antimicrobianos más utili zados para el tratamiento de las infecciones producidas por enterobacterias. Sin embargo, la actividad de estos compuestos está comprometida por la creciente prolife ración y diversificación de β-lactamasas, enzimas bacte rianas con capacidad de hidrolizar y conferir resistencia a los β-lactámicos. Además, los genes codificadores de β-lactamasas son transportados en plásmidos en los que suelen coexistir con genes de resistencia a aminoglucósi dos, sulfonamidas y tetraciclinas, a lo que se suma que las cepas suelen presentar también resistencia a quinolonas3.
Según Ambler4, las carbapenemasas se agrupan en tres clases moleculares: las de clase A (KPC, GES-5, IMI, NMC, Sme-1b, KPC-2) y clase D (OXA-48, OXA- 163, OXA-517, OXA-405, OXA-ACI, entre otras) son serin-β-lactamasas, mientras que las de clase B (NDM, IMP, VIM, SPM, SIM, GIM, AIM, DIM y KHM) son metalo- β-lactamasas (MBLs)5. Las más importantes clínicamente son las KPC, que hidrolizan eficientemente todos los β-lactámicos y son inhibidas por ácido fenilborónico, y las MBLs que, a pesar de no hidrolizar los monobactámicos (aztreonam), son inhibidas por quelantes del zinc como el ácido etilendiaminotetraacético2.
En Argentina, la primera detección de Klebsiella pneu moniae productora de carbapenemasa tipo KPC (Kp-KPC) se llevó a cabo en Buenos Aires hacia fines de 20066 y con el paso del tiempo se la fue detectando en centros asistenciales de diversas localidades del país. En los últimos años, se han identificado nuevas cepas de Kp- KPC, que corresponden a clones hipervirulentos con altos niveles de resistencia a los medicamentos7. Del mismo modo, otros tipos de carbapenemasas fueron descritas a partir de microorganismos aislados de diversas muestras clínicas en el país8,9.
La sospecha y detección temprana de microorganis mos productores de carbapenemasas en general son de suma importancia para la implementación de medidas de prevención y control de infecciones10. Si bien Argentina es uno de los países latinoamericanos que cuenta con el mayor número de publicaciones sobre la emergencia de carbapenemasas en bacterias Gram negativas11, se requiere conocer la epidemiología de las carbapenema sas en los hospitales de todo el territorio para realizar un análisis representativo del país. Recientemente, se evaluó por primera vez la incidencia de bacterias Gram negativas productoras de carbapenemasas en infecciones y colonizaciones de adultos que concurrieron durante agosto de 2018 al Hospital Escuela Gral. José Francisco de San Martín de la ciudad de Corrientes (capital de la provincia de Corrientes, en la región nordeste del país)12. En ese estudio se encontró un elevado porcentaje de enterobacterias productoras de carbapenemasas en las muestras analizadas, pero no se analizaron los perfiles de susceptibilidad antimicrobiana de los microorganismos. Es importante avanzar en la comprensión de la epidemiologia local de estos microorganismos resistentes, enfatizando que la región nordeste es la más pobre del país13 y carece en datos epidemiológicos sobre el tema. Por ese motivo, aquí se presenta una ampliación del estudio previo, que consiste en la evaluación de la producción de carba penemasas en aislados de bacterias Gram negativas de muestras de pacientes internados en dicho hospital durante un periodo de tiempo más amplio, y se muestra el perfil de resistencia/sensibilidad a antibióticos de los microorganismos en estudio.
Materiales y métodos
Fueron analizadas todas las muestras clínicas (una por pa ciente) enviadas para vigilancia activa y/o diagnóstico micro biológico al Laboratorio de Bacteriología del hospital durante el período septiembre-diciembre 2018. Las 674 muestras incluidas provenían de las diferentes unidades de internación de adultos. En pacientes con internaciones prolongadas, se realizaron cultivos de vigilancia cada 10 días, pero solo se incluyó en este estudio un cultivo de vigilancia por paciente con el fin de evitar sobreestimar los aislamientos portadores de carbapenemasas.
La identificación de las bacterias se realizó mediante pruebas bioquímicas manuales. La búsqueda fenotípica de carbapenemasas se realizó según los algoritmos para la detección de carbapenemasas en enterobacterias (2017) y para la vigilancia de MBL KPC en Acinetobacter spp. (2017) recomendados por INEI-ANLIS Dr. Carlos Malbrán, Buenos Aires (www.antimicrobianos.com.ar). La evaluación de los perfiles de sensibilidad/resistencia a antimicrobianos se llevó a cabo mediante el método de difusión en agar con discos, de acuerdo con las recomendaciones generales del Clinical and Laboratory Standars Institute (CLSI)14. Específicamente en el caso de colistina se utilizó el Protocolo Predifusión Tabletas COL Rosco versión 2, agosto 2017 (www.antimicrobianos.com.ar), y la concentración inhibitoria mínima (CIM) frente a meropenem se determinó con las Tiras Thermo Scientific™ Oxoid™ M.I.C.Evaluator (M.I.C.E™), conforme a las exigen cias de las normas internacionales (CLSI)14. Se usó una base de datos anonimizada para el análisis. Las frecuencias de las categorías de las variables fueron comparadas y clasificadas mediante la prueba de chi-cuadrado y post-hoc de los residuos ajustados (α = 0.05), utilizando el lenguaje R.
Resultados
Entre las 674 muestras analizadas, fueron identificadas 115 (17%) bacterias productoras de carbapenemasas. La Figura 1 muestra la distribución de estos aislamientos según el tipo de microorganismo, tipo de carbapenemasa producido, tipo de muestra y servicio de procedencia. Se destaca que en una muestra de minilavado broncoalveolar (miniBAL) fueron identificados K. pneumoniae y Acineto bacter sp. simultáneamente.
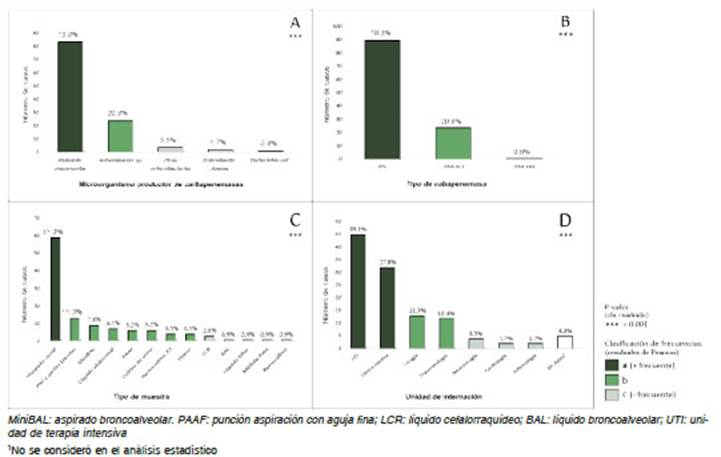
Fig. 1 Bacterias Gram negativas productoras de carbapenemasas aisladas en muestras clínicas (n= 115) de pacientes adultos internados en el Hospital Escuela de la ciudad de Corrientes (septiembre-diciembre 2018). Distribución según: A) tipo de microorganismo; B) tipo de carbapenemasa producido; C) tipo de muestra; D) unidad de internación del que derivaron las muestras. Encima de cada columna se indica la frecuencia de cada categoría. La tonalidad del color de las columnas se intensifica con el aumento significativo de la frecuencia. ***p < 0.001 = Las frecuencias de las categorías difieren entre sí.
Los aislamientos productores de carbapenemasas estuvieron igualmente distribuidos entre colonización e infección (Fig. 2A). En la Figura 2B-D se muestran las características de los aislados en muestras correspon dientes a infecciones, las cuales fueron principalmente causadas por las bacterias Kp-KPC y Acinetobacter sp. productoras de carbapenemasas del tipo OXA-ACI (Fig. 2B). Estos microorganismos fueron aislados prin cipalmente de piel/partes blandas y MiniBAL (Fig. 2C) y en general de muestras derivadas de Unidad de Terapia Intensiva (UTI) y Clínica Médica (CM) (Fig. 2D).
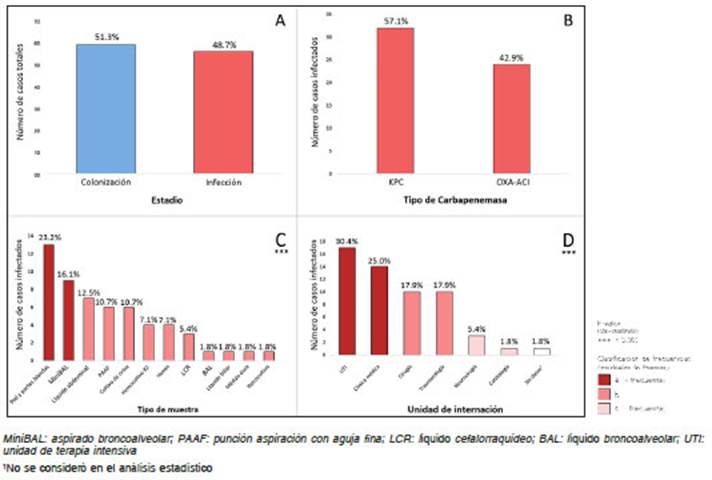
Fig. 2 Bacterias Gram negativas productoras de carbapenemasas aisladas en muestras clínicas (n = 115) de pacientes adultos internados en el Hospital Escuela de la ciudad de Corrientes (septiembre-diciembre 2018). A) Distribución de los aislamientos productores de carbapenemasas (n = 115) en muestras clínicas de infección y colonización; B), C) y D) Distribución de los aislamientos en muestras clínicas de infección (n = 56) según el tipo de carbapenemasa producido, el tipo de muestra y la unidad de internación del que derivaron las muestras, respectivamente. Encima de cada columna se indica la frecuencia de cada categoría. La tonalidad del color de las columnas se intensifica con el aumento significativo de la frecuencia. ***p<0.001 = Las frecuencias de las categorías difieren entre sí.
En relación con los aislados correspondientes a coloni zación, todos provinieron de muestras de hisopado rectal (n= 59; 100%) y también fueron principalmente derivados de Unidad de Terapia Intensiva (UTI) y Clínica Médica (CM) (UTI: n = 28; 47%; CM: n = 18; 31%; p<0.001). Con excepción de un único aislamiento de K. pneumoniae productora de carbapenemasas del tipo OXA-163, todas los demás provenientes de colonización correspondieron a las del tipo KPC (n = 58; 98%).
Debido a que no existe ninguna recomendación para descolonizar pacientes con bacterias Gram negativas multidrogo-resistentes, en este trabajo solo se realizó antibiograma a los aislamientos de muestras clínicas de infección. En la Tabla 1 se muestra el perfil de suscepti bilidad antimicrobiana de las bacterias Gram negativas productoras de carbapenemasas de los tipos KPC y OXA-ACI aisladas en tales muestras.
Discusión
En un estudio previo llevado a cabo en el mismo hos pital12, se encontró una mayor frecuencia (30%) de mi croorganismos productores de carbapenemasas que el observado aquí. Tal como lo informado por Echavarría y col.15, esta diferencia podría ser atribuida a las medidas de control que empezaron a implementarse desde el informe inmediato de la presencia de tales microorga nismos. Sin embargo, también es importante remarcar que en el presente trabajo se consideró un período de análisis mayor (4 meses vs. 1 mes del estudio previo). A pesar de la diferencia puesta de manifiesto entre ambos trabajos12, este estudio constató un predominio (> 70%) de aislados productores de carbapenemasas del tipo KPC, y Klebsiella pneumoniae fue la especie más frecuente portadora de esta enzima, lo cual concuerda con datos informados en un hospital universitario de la ciudad de Buenos Aires16. Estos hallazgos son coincidentes con los de investigaciones realizadas en países vecinos, en los que K. pneumoniae es una de las enterobacterias más frecuentemente aislada en infecciones nosocomiales y se asocia con mayor prevalencia de producción de car bapenemasas tipo KPC17-19.
Son limitados los estudios que evalúan microorganis mos productores de carbapenemasas en la región Noreste de Argentina8,12,20,21, por lo que resulta fundamental apor tar datos epidemiológicos relacionados con infecciones/ colonizaciones causadas por tales microorganismos en la región. En el presente trabajo, estos microorganismos resistentes fueron aislados principalmente a partir de muestras derivadas de UTI y CM, lo cual probablemente está relacionado con sus protocolos de actuación, que incluye el tratamiento empírico de todos los pacientes que ingresan a ambas unidades con carbapenemes y piperacilina/tazobactam hasta recibir el resultado del cultivo con el antibiograma. Consecuentemente, el uso a largo plazo de estos antibióticos induce la producción de carbapenemasas. Además, nuestro resultado coincide con el de estudios llevados a cabo en otros hospitales del norte de Argentina22,23 donde también deben tener instaurado estos protocolos de actuación en ambas uni dades de internación.
En cuanto a los tipos de muestras, no encontramos coincidencia con un estudio realizado en Salta por Ra mos y col.22, quienes encontraron 52% de prevalencia de enterobacterias portadoras de carbapenemasas tipo KPC en muestras de urocultivo, aunque vale resaltar que el hospital en cuestión es de diferente nivel de complejidad al considerado aquí, por lo que su cobertura asistencial y área de influencia es diferente.
Cabe aclarar que, si bien algunos autores no consi deran a OXA-163 como verdadera carbapenemasa9, en este trabajo se decidió incluirla en función de un estudio reciente llevado a cabo con distintas variantes locales de OXA24. Sin embargo, aquí solo se identificó OXA-163 en un único aislamiento de K. pneumoniae proveniente de colonización. Se enfatiza que la detección de colonización por microorganismos productores de carbapenemasas es tan importante como la de infección para adoptar medidas preventivas con el fin de evitar su transmisión y diseminación en el ambiente hospitalario. En un estudio previo llevado a cabo en un Hospital Universitario de la Ciudad Autónoma de Buenos Aires, se encontró una tasa de prevalencia de colonización por K. pneumoniae productora de KPC de hasta 25%15, la cual es práctica mente la mitad de la observada aquí. Esta diferencia podría simplemente atribuirse a los diferentes abordajes metodológicos utilizados en ambos estudios.
Frente a un cuadro de sepsis o shock séptico, inmu nodepresión e infecciones graves con alto contenido bacteriano, no controlable por cirugía, el tratamiento de elección constaría de un β-lactámico o un β-lactámico más un inhibidor de la enzima (meropenem, ceftazidi ma, piperacilina/tazobactam, ceftolozano/tazobactam o ceftazidima/avibactam) en combinación con amikacina o colistina. Sin embargo, el número creciente de aislados productores de carbapenemasas ha reducido la cantidad de antimicrobianos disponibles. Por ello se ha vuelto al uso de antiguos antibióticos como las polimixinas y fosfomicina, o bien a la utilización de nuevos antibióticos y combinación de ellos como ceftolozano-tazobactam, ceftazidimaavibactam e imipenem/relebactam25.
En este trabajo se comprobó que, a diferencia de los del tipo KPC, la mayor parte de los aislamientos de Acine tobacter sp. productores de OXA-ACI fueron sensibles a minociclina, colistina y tigeciclina (aunque en este último caso sin significancia estadística; Tabla 1), por lo que es tos antibióticos podrían constituir una opción terapéutica efectiva para el tratamiento de las infecciones causadas por estos microorganismos. Esta información es relevante ya que existen limitados estudios clínicos en la región sobre infecciones causadas por microorganismos pro ductores de β-lactamasas de espectro extendido (BLEE) y carbapenemasas26.
Así como los aislamientos del tipo KPC mostraron aquí buena sensibilidad a amikacina (Tabla 1), Hirsch y Tam27 también lo demostraron al evaluar muestras de pacientes con heridas, neumonías y bacteriemias donde utilizaron aminoglucósidos (solos o en combinación) con una tasa de éxito del 75%. Asimismo, Nastro y col.16 informaron, en un hospital universitario de la ciudad de Buenos Aires, un porcentaje de sensibilidad a amikacina (84%) similar al de este estudio; sin embargo, ellos encontraron una sensibilidad a colistina superior (65%) a la determinada en este trabajo. Esto indicaría un aumento de resistencia a colistina, lo cual podría estar relacionado a la presión de selección ejercida por el uso de estos antibióticos en el tratamiento de las infecciones por estos microorganismos multirresistentes. Dadas las limitadas opciones, amikacina parece prometedor para el tratamiento de infecciones por microorganismos productores de carbapenemasas del tipo KPC. Sin embargo, como única opción terapéutica, su uso está limitado porque solo puede ser administrado por vía parenteral y por el riesgo de nefrotoxicidad y oto toxicidad inducida por los aminoglucósidos28.
Avibactam es un inhibidor de las enzimas β-lactamasas que no pertenece a los antibióticos β-lactámicos. Es el primero en la clase de diazabiciclooctanos, con potencial para tratar infecciones causadas por microorganismos productores de BLEE y carbapenemasas (que no sean productoras de MBLs). La combinación de ceftazidima/ avibactam mejora la actividad in vitro de ceftazidima contra algunas enterobacterias (incluidos los productores de BLEE)26. A pesar de que en este trabajo no se pudo disponer de suficiente cantidad de discos correspondien tes a esta asociación, los pocos aislamientos productores de KPC que se pudieron probar mostraron sensibilidad frente a ceftazidima/avibactam (Tabla 1).
Los carbapenemes son los agentes más seguros para la terapia antimicrobiana, pero la variedad de β-lactamasas que confieren resistencia a los carbape némicos está aumentando y el uso indiscriminado de cualquier clase de antibiótico es probable que sea seguido por la selección de patógenos resistentes a ese agente. Debido a ello, los agentes disponibles deben ser usados con prudencia. Ante situaciones de brote, deben ser implementadas medidas de control de infecciones para evitar una mayor propagación de patógenos con estos mecanismos de resistencia29.
El régimen antimicrobiano ideal para el tratamiento de infecciones producidas por enterobacterias productoras de carbapenemasas aún no se ha determinado. Sin embargo, los pacientes con infecciones graves causadas por estos microorganismos se pueden beneficiar de la utilización de combinaciones específicas de antibióticos25. Las opciones terapéuticas incluyen el uso combinado de carbapenémicos (en particular el meropenem, aun en presencia de carbapenemasas) y otros agentes como tigeciclina, colistina, doxiciclina, rifampicina, fosfomicina, aminoglucósidos y fluoroquinolonas, con mayor o menor éxito. Se ha propuesto incluso la combinación de dos carbapenémicos, ertapenem y doripenem, intentando que el primero actúe de inhibidor suicida en el caso de la presencia de la carbapenemasa KPC, enzima con gran afinidad por este fármaco. También ofrecen una prome tedora actividad frente a algunas carbapenemasas las combinaciones de ceftazidima o ceftarolina con avibactam (tal como se ha mencionado previamente y observado de modo preliminar en este trabajo), y el sulfactam solo o combinado con meropenem3.
Existe consenso reciente en que el beneficio tera péutico de la inclusión del carbapenem se limita a los microorganismos que poseen moderados niveles de resis tencia a carbapenem, o sea, exhiben una CIM ≤ 8 ug/ml30. Del total de bacterias productoras de carbapenemasas involucrados en infecciones en este trabajo, solo 9 (8 K. pneumoniae y 1 Enterobacter cloacae) productores de KPC (16%) presentaron tal valor de CIM frente a mero penem, por lo que se puede inferir que el uso combinado de meropenem con otro(s) antibiótico(s) sería apto solo para combatir tales microorganismos.
A pesar de que los comités CLSI y EUCAST no con sideran necesaria la determinación del mecanismo de resistencia, y menos aún la interpretación del antibiogra ma, son varias las voces críticas que consideran impres cindible esta detección y alertan sobre la conveniencia de interpretar el antibiograma mientras no se disponga de más datos sobre la eficacia clínica del tratamiento con β-lactámicos en pacientes infectados con enterobacterias portadoras de BLEE, AmpC o carbapenemasas3. Existe actualmente una preocupación creciente por la disemi nación intercontinental no solo de KPC sino también de nuevas carbapenemasas, y de la pan-resistencia que a éstas acompañan, ya que en muchos casos el paciente se queda sin opción de tratamiento.
En este trabajo se logró caracterizar fenotípicamente los aislamientos productores de carbapenemasas en infecciones y colonizaciones de adultos que concurrieron al principal hospital público de la ciudad de Corrientes (y uno de los más importantes de la región nordeste de Argentina) durante el periodo en estudio, y en especial se puso en evidencia, por primera vez, sus perfiles de resistencia. A pesar de que no se pudo realizar la tipifi cación genotípica de las carbapenemasas, destacamos la contribución con datos epidemiológicos del hospital en particular, y de modo más general, de la región y del país.
En las infecciones causadas por bacterias resistentes, los pacientes afectados suelen necesitar tratamientos más largos y tóxicos, por lo que deben permanecer más tiempo en el hospital. Para evitar que las bacterias resis tentes se propaguen a otros pacientes, a cuidadores o al personal médico, idealmente, siempre se debe colocar a los pacientes infectados en habitaciones de aislamiento. Esto suele repercutir en la situación social y económica del paciente. Para evitar la propagación de bacterias resistentes en los hospitales, es necesario contar con protocolos estrictos de higiene y capacitaciones para la concientización sobre la resistencia a antibióticos. Este trabajo puede servir de base para optar por una política de vigilancia epidemiológica del consumo general de an tibióticos de gran valor biológico y económico, así como también para adecuar los esquemas terapéuticos y las medidas higiénico-sanitarias a la realidad local, lo que ciertamente contribuirá a frenar el aumento alarmante de la frecuencia de microorganismos resistentes a diversos fármacos en la comunidad en general.















