Una reacción adversa a un medicamento (RAM) es toda respuesta nociva, no intencionada que se produce tras la administración de un fármaco, a dosis utilizadas habitualmente en un individuo para prevenir, diagnosticar o tratar una enfermedad1. Dado que una RAM podría aumentar la comorbilidad y los costos de asistencia2; el ejercicio de la farmacovigilancia es esencial, no solo para conocer el perfil de seguridad de los medicamentos comercializados, sino también para generar información útil sobre la incidencia e importancia de las RAM.
Una de las herramientas para el ejercicio de la far macovigilancia es la ficha de notificación espontánea de RAM1. A través de ésta, el personal sanitario y pacientes nutren las bases de datos de los centros de monitoreo de medicamentos, contribuyendo al conocimiento de la seguridad de los mismos. Las fichas de notificación espontánea están diseñadas para notificar una RAM por vez3. Dado que la identidad está resguardada en cada notificación, cuando un mismo paciente presenta múltiples eventos, éstos quedarían registrados de forma individual, pudiendo contribuir a una subestimación de pacientes con RAM múltiples. A pesar de estas limitaciones del ejercicio de la farmacovigilancia4, se han informado casos de pacientes que han padecido diferentes RAM cuando se los expuso a diversos medicamentos. Esta entidad se denomina síndrome de intolerancia a múltiples drogas (MDIS), la que si bien esta poco caracterizada, tiene gran importancia clínica5.
Aunque cualquier fármaco podría causar MDIS, ha sido mayormente descrito para antibióticos y antiinflamatorios no esteroides5. En el presente artículo se describe el caso de una paciente que cursó RAM a múltiples antibióticos que podría corresponder a un MDIS.
Caso clínico
Mujer de 50 años que concurrió al hospital por cuadro de disnea, asociado a dolor torácico de una semana de evolución.
Como antecedentes clínicos presentaba trombosis venosa profunda, secundaria a síndrome antifosfolipídico, linfoma no Hodgkin tipo B de parótida (libre de enfermedad), SARS-CoV-2 leve, resuelto sin necesidad de internación, y coloca ción de perno y corona tres semanas previas a la consulta. La enferma no refirió alergias ni intolerancias previas a ningún medicamento.
Como medicación habitual utilizaba acenocumarol 2 mg al día, y clonazepam 2 mg por la noche.
Al examen físico se encontraba lúcida, saturando 93% al aire ambiente con corrección a 98% con cánula de oxígeno a 2 litros por minuto, taquicárdica (frecuencia cardíaca = 120 latidos/minuto), sin taquipnea (frecuencia respiratoria = 18 ciclos respiratorios/minuto). Buena mecánica ventilatoria con hipoventilación en base pulmonar izquierda. Fue ingresada a la sala general de internación para diagnóstico y tratamiento.
Se tomaron hemocultivos que fueron positivos para Sta phylococcus aureus sensible a meticilina (SAMS).
Se solicitó tomografía de tórax donde se evidenció derrame pleural bilateral a predominio izquierdo. Se realizó toracentesis que obtuvo resultado de exudado complicado con aislamiento de SAMS.
Se solicitó resonancia magnética de columna en contexto de dolor, donde se evidenciaron múltiples colecciones para vertebrales y un ecocardiograma transesofágico que evidenció una vegetación de 6 mm en válvula mitral nativa.
Con diagnóstico de bacteriemia continua por SAMS com plicada con empiema pleural, absceso epidural y endocarditis infecciosa de válvula mitral nativa, se inició tratamiento antibiótico con cefazolina 2g cada 8 horas. Requirió además de corticación pulmonar y laminectomía más drenaje de absceso epidural L3-L4 y L4-L5.
Tras 48 horas de iniciado el tratamiento con cefazolina se observó descenso paulatino de plaquetas, leucocitos y glóbulos rojos, sin repercusión clínica aparente. El día 14 de tratamiento presentó tricitopenia (leucocitos = 2400/μl, hematocrito = 26%, plaquetas = 106 000/μl) por lo que se realizó frotis de sangre periférica que no mostró elementos inmaduros. En la Figura 1 se observa la evolución temporal de los valores de las series sanguíneas, hallándose el día 19 tricitopenia marcada. Dada la existencia de publicaciones que describen citopenia secundaria a cefalosporinas6, se suspendió cefazolina y se decidió continuar tratamiento con vancomicina 1g cada 12 horas. Sin embargo, la misma debió suspenderse a las 48 horas por injuria renal aguda (tasa de filtrado glomerular -TFG- de 39.8 mL/min/1.73m2 para un valor previo de 217 mL/min/1.73 m2). Se inició tratamiento antibiótico con daptomicina 10 mg/kg/día. Luego de siete días de iniciada la misma, el valor de creatina fosfoquinasa (CPK) control fue de 70 488 U/L (valor previo = 105 U/L). En ese momento había mejorado la función renal con creatininemia de 0.98 mg/dL y la TFG de 60.1mL/min/1.73 m2. Aunque la paciente no presentó síntomas de miopatía, ni nuevo deterioro de la función renal, se decidió rotar daptomicina a linezolid 600mg cada 12 horas vía oral. A dos días de haber iniciado dicho antibiótico, se observó alteración del hepatograma con elevación de transaminasas hepáticas (GOT= 698 U/L y GPT = 296 U/L) para previas normales (GOT = 14U/L y GPT = 6U/L). Se decidió suspender linezolid por hepatotoxi cidad asociada al mismo.
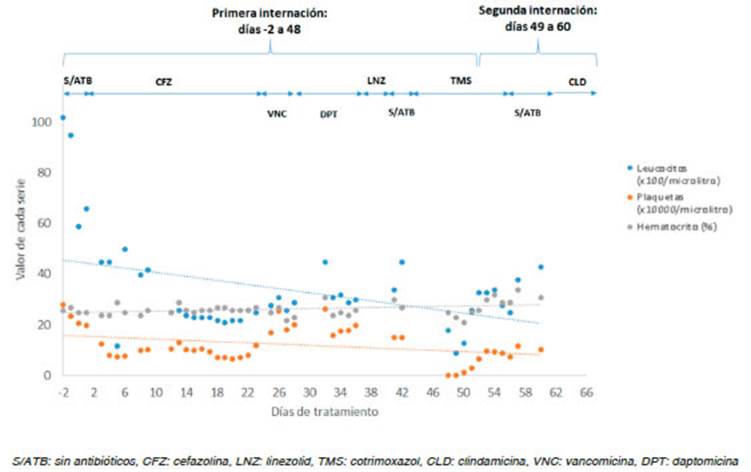
Fig. 1 Evolución temporal de las series sanguíneas durante el tratamiento completo con los diferentes antibióticos
Tras dos días sin conducta antibiótica activa, se observó mejoría del hepatograma (GOT = 171U/L, GPT = 180U/L) y por estabilidad clínica, la paciente egresó con indicación de cotrimoxazol 160/800mg por vía oral cada 8 horas, como tra tamiento ambulatorio y control por consultorios externos con el objetivo de completar 8 semanas efectivas de tratamiento antibiótico.
A los 12 días posterior al alta y aún en tratamiento anti biótico, la paciente concurrió al hospital tras caída de propia altura con traumatismo encefalocraneano, sin pérdida de conciencia. En tomografía de cerebro se observó hematoma subdural y en el laboratorio se detectó trombocitopenia grave (3000/μL) asociada a leucopenia (leucocitos = 900/μL), por lo que se decidió nueva internación. Considerando sus ante cedentes, habiendo superado las citopenias por cefazolina y la cronología de los hallazgos, se interpretó que dicha bicitopenia podría deberse al tratamiento con cotrimoxazol, por lo que se suspendió. En la Tabla 1 se detallan los parámetros de laboratorio en cada internación asociados a los diferentes tratamientos instaurados.
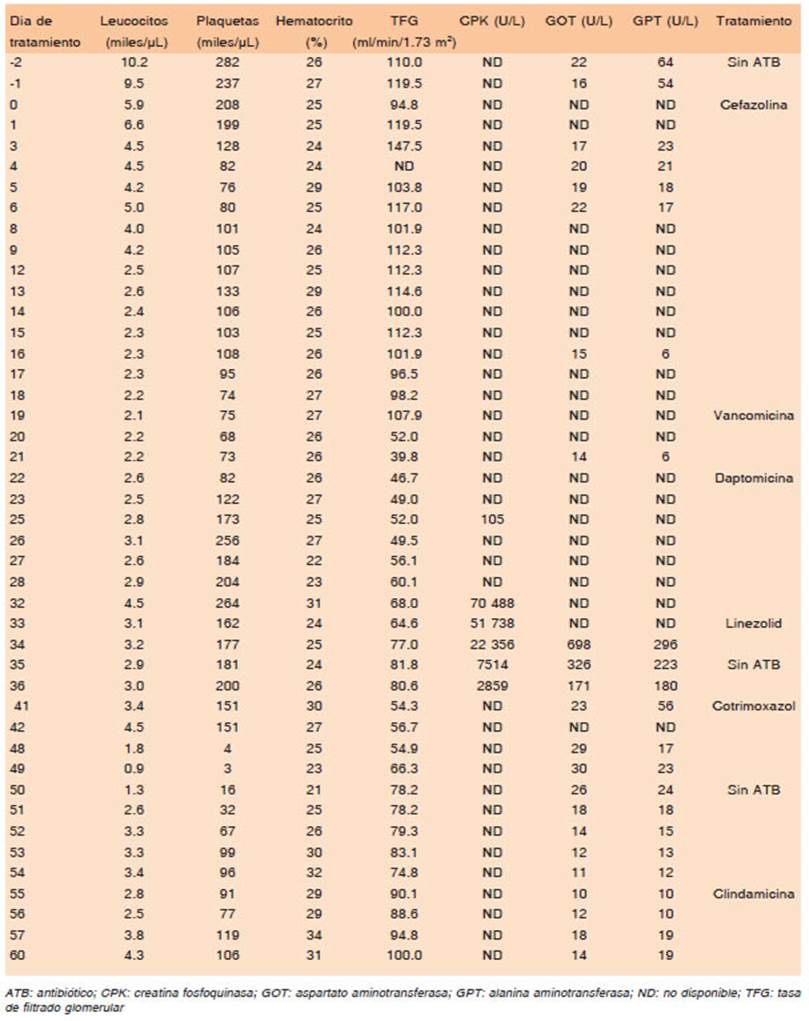
Tabla 1 Evolución de los parámetros de laboratorio correspondientes a cada reacción adversa en relación con el tratamiento antibiótico
Finalmente, una vez resuelto el hematoma subdural y ob servarse mejoría en el laboratorio, egresó de esta segunda in ternación bajo tratamiento antibiótico con clindamicina 600mg cada 12 horas por vía oral pudiendo resolver la endocarditis sin nuevas RAM.
En todos los casos se descartaron interacciones medi camentosas que pudieran explicar lo observado y las RAM fueron notificadas al sistema nacional de farmacovigilancia.
Discusión
Se describe aquí el caso de una paciente con RAM a múltiples antibióticos, de grupos farmacológicos no rela cionados. Aunque está establecido que el ejercicio de la farmacovigilancia favorece el conocimiento del perfil de seguridad real de los medicamentos, varios autores descri ben sub-reporte de RAM4,7,8, en especial sobre los casos de pacientes que padecen RAM a distintos fármacos5. La prevalencia informada de MDIS en los EE.UU. y Europa se encuentra entre 2 y 5%9,10 y se desconoce en nuestro país. Esto refleja la importancia para las instituciones de salud y entidades regulatorias, que deben detectar este síndrome y realizar recomendaciones al respecto, contribuyendo a mejorar el diagnóstico de MDIS cuando se presenta.
A pesar de que el mecanismo por el cual se manifiesta el MDIS se desconoce, algunos autores han propuesto que la liberación inespecífica de histamina por basófilos y mastocitos, podría estar involucrada11,12. Estos hallaz gos sugieren la participación del sistema inmune en la instauración del MDIS, pero sin establecer un cuadro de alergia típico con síntomas como cefalea, malestar gastrointestinal, hipotensión y manifestaciones en piel9. Más aún, aunque no se han determinado anticuerpos plasmáticos en esta paciente, es poco probable que las RAM observadas estén vinculadas a un mecanismo inmu nológico, lo cual estaría apoyado por las manifestaciones de tipo localizado en cada una.
De hecho, en el caso particular de la vancomicina y la daptomicina, lo observado corresponde a efectos adversos clásicos de estas drogas13,14.
También han sido propuestos factores psicosociales que podrían predisponer al MDIS15. Esta observación es interesante porque si bien la paciente aquí descrita, consume habitualmente clonazepam, no presenta an tecedentes psiquiátricos de relevancia, descartando la posibilidad de efecto nocebo. En conjunto, la evidencia de este caso sugeriría que podría corresponder a MDIS.
Fomentar el reporte de RAM contribuye a facilitar la identificación de pacientes que poseen este tipo de enti dades, sean o no mediadas por anticuerpos. Aunque la hipótesis de una entidad por el momento no caracterizada debe ser confirmada en el futuro, promover la detección y difusión de casos de pacientes como el aquí descrito, favorecería no solo su caracterización sino también al abordaje de las RAM múltiples como un cuadro fisio patológico, en lugar de eventos aislados, con posibles beneficios para los pacientes.














