INTRODUCCIÓN
Desde la publicación del reporte del Instituto de Medicina de los Estados Unidos "Errar es humano", la seguridad del paciente devino en un tema prioritario.1,2 Los errores en la medicación son el tipo de error médico más frecuente y los niños presentan mayor riesgo de presentar eventos adversos relacionados con la medicación que los pacientes adultos.3
Los errores relacionados con la medicación, principalmente con la prescripción, son la causa más frecuente de errores médicos prevenibles.4 Se ha informado una prevalencia entre el 5 % y el 27 % de error en las prescripciones en niños; el 1 % de estos puede implicar daño potencial para el sujeto.5-7 Aunque estos errores pueden ser más frecuentes en áreas especializadas, los sectores de internación general no se encuentran exentos.8-10
Los errores en la prescripción pueden deberse a la prescripción de un medicamento inadecuado, la dosis incorrecta, la formulación o preparación incorrecta, la vía de administración inadecuada y a cuestiones relacionadas con el paciente, como historia previa de alergia o contraindicación específica.11
Las PI pueden disminuir los errores de manera sustancial (entre el 44 % y el 88 %).5 Particularmente en pediatría, parte de los errores de prescripción se relacionan con el cálculo de la dosis con base en el peso del paciente,5,6 por lo que las PI que incluyan herramientas que resuelvan este aspecto son eficaces auxiliares de la seguridad de los pacientes.
Establecer un sistema de PI en áreas de hospitalización pediátrica general puede colaborar en disminuir el error originado en esta variable. Además, explorar posibles barreras y facilitadores para la adopción de esta herramienta permitiría desarrollar estrategias efectivas para reducir la brecha de implementación.
Nos propusimos evaluar el efecto del empleo de la PI en la prevalencia de EPM y EA relacionados en áreas de hospitalización pediátrica general, estimar la adherencia y evaluar la aceptabilidad y apropiabilidad de la PI por parte de sus usuarios.
POBLACIÓN Y MÉTODOS
D iseño. Se utilizó un diseño híbrido12 tipo cuasiexperimental, antes-después, para la medición del efecto, y descriptivo para la evaluación de la implementación.
Población. Se incluyeron prescripciones médicas de pacientes hospitalizados en unidades de internación general de un HP de tercer nivel y en la unidad de pediatría de un HG de la Ciudad Autónoma de Buenos Aires. Para evaluar la implementación de la PI, se administró una encuesta a médicos residentes de primer y segundo año del HP, usuarios habituales del sistema de PI.
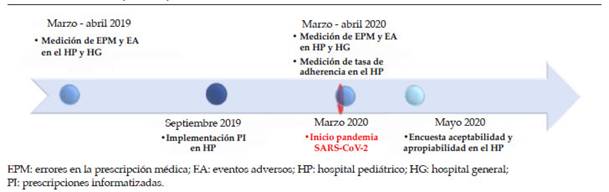
Procedimiento. Para evaluar el efecto de la implementación de la PI, se midieron los errores en la prescripción antes y después de su implementación en el HP. Considerando que desde septiembre de 2019 se comenzó a utilizar PI en todas las unidades del HP (previa capacitación), y que su implementación fue paulatina, se consideró prevalencia de error en la prescripción basal a aquella medida 6 meses antes de dicha implementación. La segunda medición se efectuó 6 meses después. Estas mediciones se realizaron tanto en las unidades del HP como en la unidad de pediatría del HG, donde no se utilizó PI (Figura 1). Además, las historias clínicas seleccionadas fueron revisadas en busca de EA relacionados a EPM utilizando una herramienta basada en disparadores enfocada en EA relacionados a la medicación.13 En caso de detectarse un EA, cada historia clínica fue evaluada por un segundo revisor para establecer causalidad y gravedad.
Se definió EPM a toda indicación médica que, en forma no intencionada, genere disminución de la posibilidad de efectividad de un tratamiento o que incremente la probabilidad de daño en comparación con la indicación adecuada.8 Se consideraron los siguientes tipos de error: inadecuada identificación del paciente, omisión del peso, omisión del diagnóstico, omisión en la notificación de antecedente de alergia o de aislamiento, medicamento erróneo, omisión de medicamento, dosis errónea, frecuencia de administración errónea, vía de administración errónea, omisión de la vía de administración, forma farmacéutica errónea, omisión del horario de prescripción y/o modificación, ilegibilidad. Para revisar dosis, administración y formulación adecuada de cada medicamento, se utilizó un vademécum de uso muy difundido en el medio.14 Para verificar la adecuación del tratamiento a los diagnósticos, se utilizaron guías de diagnóstico y tratamiento del HP,15 consensos de la Sociedad Argentina de Pediatría16-20 y otras guías de práctica clínica.21-23
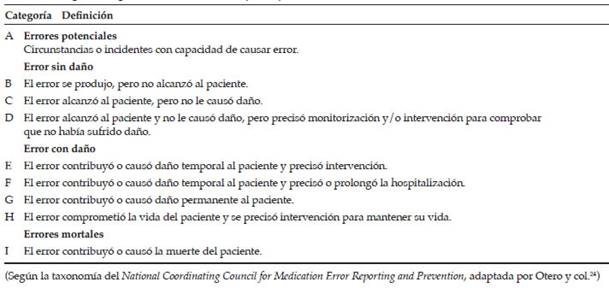
Los errores de prescripción se clasificaron según la gravedad de acuerdo a la taxonomía del NCCMERP (National Coordinating Council for Medication Error Reporting and Prevention) adaptada por Otero y col. 24 (Tabla 1).
Figura 1: Línea del tiempo de los procedimientos del estudio
Tabla 1: Categorías de gravedad en los errores de prescripción médica
Para evaluar la implementación, se investigó aceptabilidad y apropiabilidad de la PI25 mediante la administración de una encuesta anónima, utilizando una escala tipo Likert de 5 puntos, previamente validada en una población de características similares26 (ver Anexo en formato electrónico). Se consideró aceptabilidad satisfactoria cuando al menos el 75 % de los ítems 1, 2, 3 y 4 obtuvieron puntaje > 3, mientras que se consideró apropiabilidad satisfactoria cuando al menos el 75 % de los ítems 5, 6, 7 y 8 obtuvieron un puntaje > 3. Para evaluar la adherencia al empleo de la PI, se calculó la proporción de PI sobre el número total de prescripciones.
Selección y tamaño muestral. Considerando que el HP registra aproximadamente 800 hospitalizaciones mensuales, que cada paciente recibe en promedio 3 prescripciones diarias, y una prevalencia de error en la prescripción del 5 %,5 se estimó el tamaño muestral en 963 prescripciones (321 historias clínicas), con un intervalo de confianza del 95 %. Una cantidad igual de prescripciones posimplementación fue revisada, considerando que la implementación de la PI podría disminuir la prevalencia de error a la mitad (2,5 %), con un intervalo de confianza del 95 % y una potencia del 80 % (EpiInfo Statcalc 7.2.6.6®, CDC, 2018). Se realizó muestreo por selección aleatoria simple de las prescripciones correspondientes a meses pre- y posimplementación (marzo-abril de 2019 y de 2020) de unidades de internación del HP. En caso de encontrar alguna historia clínica incompleta, se utilizó la inmediatamente posterior. Se revisó la primera prescripción disponible en la historia clínica. Por otra parte, considerando que en el HG se internan aproximadamente 40 niños por mes, se seleccionaron todas las historias clínicas del período en estudio y se revisaron todas sus prescripciones. Si se encontraba el mismo error en la prescripción en días sucesivos, se registraba solo una vez para no sobreestimar la prevalencia de error en dicho hospital.
Análisis estadístico. Se calculó la prevalencia de EPM antes y después de la implementación de la herramienta en ambos hospitales. Para comparar la prevalencia de EPM entre ambos períodos y hospitales, se utilizó la prueba de chi cuadrado. Las variables categóricas se expresaron como valores absolutos o porcentajes con sus intervalos de confianza del 95 % (p < 0,05).
Consideraciones éticas. Se contó con la aprobación de los Comités de Ética en Investigación de ambos hospitales.
RESULTADOS
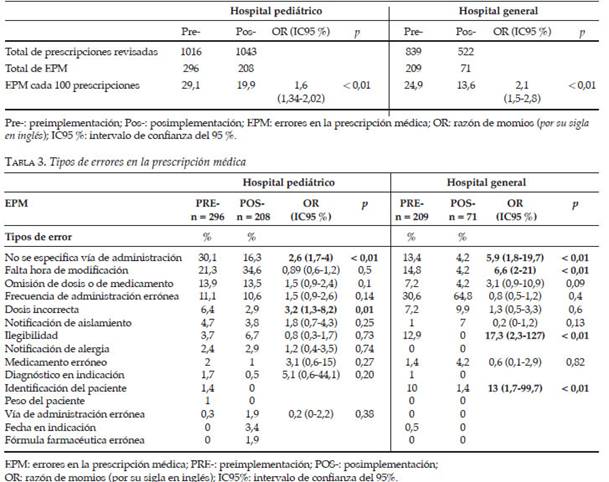
Se analizaron 3420 prescripciones: 2059 correspondientes al HP y 1361 del HG (Tabla 2).
Tabla 2: Prevalencia de errores en la prescripción médica y eventos adversos
Efecto de la prescripción informatizada (PI) en el error.
La prevalencia de EPM se redujo significativamente después de la implementación en el HP (29,1 versus 19,9 EPM/100 prescripciones; OR: 1,65; IC95%: 1,34-2,02; p < 0,01). En el HG también se observó reducción de los EPM, sinTabla 1. Categorías de gravedad en los errores de prescripción médica
(Según la taxonomía del National Coordinating Council for Medication Error Reporting and Prevention, adaptada por Otero y col. 24 ) mediar implementación de PI (24,9 versus 13,6 EPM/100 prescripciones; OR: 2,1; IC95%: 1,5-2,8; p < 0,01) (Tabla 2).
Caracterización del error y evento adverso.
El EPM más frecuente en el HP fue "no especificar vía de administración del medicamento", que se redujo significativamente con la PI (30,1 % versus 16,3 %; OR: 2,6; IC95 %: 1,7-4; p < 0,01). Algo similar ocurrió con "dosis errónea" (Tabla 3).
El EPM más frecuente en el HG fue "frecuencia de administración errónea" (30,6 %), pero no mostró una reducción significativa. Sí se redujo significativamente "no especificar la vía de administración del medicamento" (Tabla 3).
En relación con la gravedad del error, en el HP el 80,7 % correspondió a la categoría B y el 10,5 %, a categoría A en el período preimplementación. Luego de la implementación, el 95,2 % correspondió a la categoría B. En el HG el 71,3 % correspondió a errores de categoría B y el 23,9 %, a categoría A, y en la segunda medición el 81,7 % correspondió a la categoría B.
Al aplicar la herramienta basada en disparadores, en el HP se identificaron 5 EA relacionados con EPM, 3 correspondieron a la categoría D y 2, a la E. Luego de la incorporación de la PI, se encontraron 3 EA relacionados con EPM, todos de la categoría E. En el HG ningún EA se relacionó con EPM. Ninguno de los EPM ni EA observados en ambas instituciones causaron daño permanente o muerte.
Evaluación de la implementación de PI
La tasa de adherencia global al uso de PI fue del 83 %. Para estimar su aceptabilidad y apropiabilidad por parte de los usuarios, se administró una encuesta a profesionales del HP que habitualmente utilizan el sistema. La confiabilidad del cuestionario utilizado demostró ser aceptable (alfa de Cronbach 0,8). La
implementación de la PI presentó aceptabilidad y apropiabilidad satisfactorias. Se invitó a contestar la encuesta a los usuarios de las PI. De un total de 70, respondieron la encuesta 58 (82,8 %). Respecto a los ítems relacionados con aceptabilidad, 57/58 otorgaron un puntaje > 3 al total de las preguntas. En relación con los ítems de apropiabilidad, 55/58 otorgaron un puntaje > 3 al total de las preguntas (Tabla 4). La falta de material necesario para realizar PI fue identificada como la dificultad más frecuente a la hora de implementar la estrategia (71 %).
DISCUSIÓN
En este estudio, la prevalencia de EPM preimplementación de PI se encontró en el rango de lo reportado en trabajos locales y de otros países, donde oscila entre el 14-41 %6,11,27 y el 4-58 %,28 respectivamente.
Luego de la implementación de PI, observamos una reducción de EPM similar a trabajos con diseño semejante al nuestro, con reducciones cercanas al 36 %, que muestran el impacto positivo de la implementación de estas medidas.29,30
Llamativamente, también se observó una reducción de EPM en el HG, a pesar de no mediar el empleo de PI. Es probable que este resultado esté relacionado con varios factores. Por un lado, el HG incorporó un formulario de prescripciones prediseñado, para ser completado de forma manual. Este procedimiento, no contemplada en el protocolo original, fue aplicado en el marco de las medidas para enfrentar la pandemia por COVID-19, y podría haber facilitado la prevención de EPM. Por otro lado, una parte sustancial de la población internada en el HG (41 %) durante la etapa posimplementación correspondía a pacientes con sospecha o enfermedad leve por COVID-19, provenientes de barrios vulnerables y carentes de las condiciones exigidas para aislamiento extrahospitalario,31,32 los cuales requirieron prescripciones de muy baja complejidad (analgésicos, antitérmicos), lo que contribuyó a una menor prevalencia de error. No sucedió lo mismo en el HP, donde solo 1 de las 5 unidades de internación estudiadas recibió pacientes con COVID-19. De todos modos, los resultados de nuestro trabajo podrían sugerir que la estandarización del proceso de prescripción, independientemente de la herramienta utilizada, podría contribuir a reducir la prevalencia de EPM.
En relación con el tipo de EPM, "dosis incorrecta" y "no especificar la vía de administración" fueron errores que presentaron reducción significativa en el HP con la incorporación de la PI. Ghaleb y cols., encontraron que el error en la dosificación de antibióticos y sedantes fue el reportado con mayor frecuencia.33 Es probable que esto último se relacione con la necesidad de calcular la dosis basándose en el peso en niños. La reducción de este tipo de error cobra valor por su elevada frecuencia y la implicancia en la seguridad del paciente. La PI implementada en el HP pudo haber contribuido a mejorar el cálculo de dosis, ya que, con la realización de la prescripción, se informa de manera automática la dosis indicada en mg/kg/ día, así se facilita el control de la dosis calculada. La mejoría en los resultados relacionados con la especificación de la vía de administración también puede atribuirse a la herramienta implementada, debido a que no permite omitir este dato.
En lo que respecta al HG, la incorporación de un formulario de prescripciones prediseñado probablemente contribuyó a la reducción de los errores relacionados con la identificación del paciente, la vía de administración y el horario de las modificaciones, ya que el formulario contemplaba estos datos. La evidencia relacionada al tipo de variación que sufren los EPM luego de implementadas es muy variable. Taffarel y col.,10 utilizando un sistema de PI muy similar al nuestro, encontraron que la principal mejora se observó en "falta de hora de modificación", sin embargo, el "error de dosis" sufrió un incremento posincorporación de la PI. Otero y cols.,34 que implementaron un paquete de medidas que incluyó fomentar una cultura de seguridad del paciente, así como una lista de verificación luego de realizar cada prescripción, encontraron que las principales reducciones se observaron en "error en el intervalo de dosificación", seguido de "falta de hora de modificación", mientras que la "omisión" e "ilegibilidad" experimentaron un aumento luego de la implementación. Estos resultados dispares probablemente encuentren su explicación en el paquete de medidas adoptado y la frecuencia basal de los EPM en cada institución.
La frecuencia de EA relacionados con EPM se redujo a casi la mitad en el HP en el período posimplementación. Es probable que la incorporación de la PI también sea responsable de este resultado.
La tasa de adherencia al uso de PI fue del 83 %. Su implementación mostró satisfactoria aceptabilidad y apropiabilidad de los usuarios, similar a lo referido por Bulut,35 quien reportó un nivel de satisfacción del 78 % entre usuarios de un programa de PI. Sin embargo, otros autores describen cierta resistencia al cambio entre los profesionales, que cede al familiarizarse con el sistema, y dan cuenta de que la implementación del sistema informatizado presenta una curva de aprendizaje.10,36,37Sicotte reportó que la experiencia en informática, el estilo de aprendizaje y el promedio de prescripciones realizadas por día son predictores de adherencia temprana a los sistemas de PI.36
Aunque nuestros resultados apoyan el empleo de PI para reducir los EPM, no debe soslayarse que recientemente se ha comunicado la aparición de nuevos errores no intencionales derivados del uso de esta tecnología.38 Este fenómeno debe monitorearse para encarar las acciones necesarias.
Por último, nuestro estudio muestra los problemas a los que se enfrentó la investigación en relación con la pandemia por COVID-19 y cómo esta circunstancia podría incidir de manera indirecta en los resultados de los estudios.39
CONCLUSIÓN
La estandarización del proceso de prescripción, cualquiera sea la estrategia utilizada, presentó un efecto positivo en la seguridad de los pacientes hospitalizados. La prevalencia de errores en la prescripción se redujo el 30 % posimplementación de la prescripción informatizada. La adherencia global al uso de la herramienta fue satisfactoria.