Introducción
Paciente de sexo masculino de 70 años de edad, con antecedente de un linfoma no Hodgkin T angioinmunoblástico en estadio IIIA, que ingresó al Hospital Universitario Austral para un trasplante autólogo de médula ósea que se realizó en agosto de 2021.
Como preparación para el trasplante requirió quimioterapia con ciclofosfamida, doxorrubicina, meprednisona y vincristina durante los meses de marzo a junio de 2021. También, realizó acondicionamiento en los primeros días de internación con carmustina, etopósido y ciclofosfamida.
Durante la internación el paciente presentó su primer evento de neutropenia febril, asociado con una bacteriemia por Pseudomonas aeruginosa multisensible, por lo que se inició tratamiento antibiótico con piperacilina-tazobactam 4.5 g por vía intravenosa (IV) cada 6 horas.
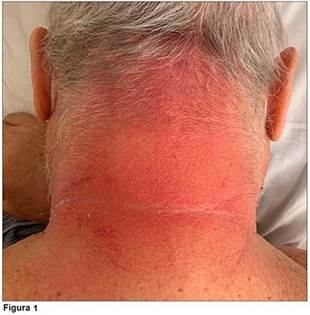
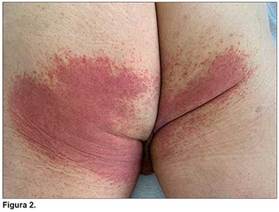
A los tres días del inicio del antibiótico IV presentó exantema eritemato-purpúrico de distribución bilateral y simétrica, asintomático, localizado en la nuca, las axilas, los pliegues antecubitales, la región inframamaria, el pliegue suprapúbico, la raíz de los miembros inferiores y los glúteos. No se observaban ampollas, despegamiento cutáneo ni compromiso de mucosas (Figuras 1 a 3).
Con diagnóstico presuntivo de exantema intertriginoso y flexural simétrico relacionado con fármacos (SDRIFE, por su sigla en inglés), y con la identificación de piperacilina-tazobactam como su posible agente etiológico, se cambió el tratamiento antibiótico, se indicaron pautas de cuidado de la piel y tratamiento tópico con crema de betametasona dos veces por día y clotrimazol en pasta en pliegues inguinales y suprapúbico.
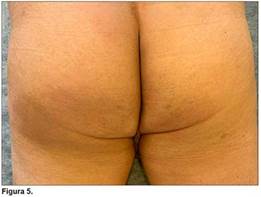
El paciente evolucionó con una rápida mejoría de la erupción, sin aparición de nuevas lesiones, con involución gradual de las presentes, descamación posinflamatoria y resolución completa en la visita de control luego de un mes (Figuras 4 y 5).
Discusión
El SDRIFE se define como una erupción benigna y autolimitada, caracterizada por el compromiso simétrico de los glúteos y flexural, sin afección sistémica, que se observa luego de la exposición a ciertos fármacos sistémicos,1-5 sin que requiera sensibilización previa.1,6-8
Esta forma de reacción adversa a medicamentos (RAM) fue originalmente descrita en 1984 como síndrome de baboom (babuino o mandril), por su semejanza clínica con las nalgas rojas de estos monos, después de una exposición sistémica a alérgenos de tipo IV, como mercurio y níquel, pero también a ampicilina.9 El acrónimo SDRIFE fue introducido por Hausermann en 2004.10 Se diferencia de otras RAM debido a su morfología y distribución típicas y a la ausencia de hallazgos sistémicos.
Es una entidad infrecuente, probablemente subdiagnosticada, que tiene predominio en el sexo masculino (relación 3:1).1,3 Afecta a pacientes de cualquier edad;11 sin embargo, son pocos los casos informados en niños.1,3
La etiología es desconocida. Se trataría de una reacción de hipersensibilidad de tipo IV,1-4,7,8,11-13 lo que estaría respaldado por la evidencia inmunohistoquímica de infiltrados de células T CD4+ y por el aumento en la expresión de P-selectina CD26 en el endotelio y queratinocitos, que recluta células T helper tipo 1 en el sitio de la inflamación.3 Según algunos autores, podría corresponder tanto a hipersensibilidad de tipo IVa con células T CD4+ y macrófagos, como a hipersensibilidad de tipo IVc con células T CD4 y CD8 citotóxicas.12
Sin embargo, esto no explica la aparición de SDRIFE después de la primera exposición a un fármaco determinado sin sensibilización previa.10
Los mecanismos fisiopatológicos también podrían incluir un fenómeno de recuerdo (recall), debido a la reactivación de la toxicidad tisular con predilección en sitios intertriginosos (por ejemplo, varios años después de una infección por hongos), a interacciones directas de los fármacos con inmunorreceptores y a particularidades anatómicas de los grandes pliegues (entre ellos la abundancia de glándulas sudoríparas ecrinas y la oclusión).10
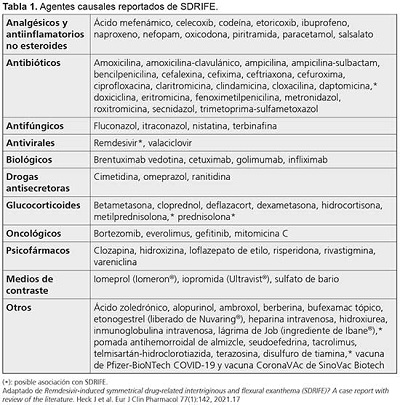
Entre los fármacos causantes del SDRIFE (Tabla 1), los antibióticos, en especial el grupo de los betalactámicos,7,8,11 son la primera causa, entre los cuales la amoxicilina es responsable de la mitad de los casos.4 No obstante, también se encuentra relacionado con antibióticos no betalactámicos y con otros fármacos.2,3,6,7,11,14 Recientemente se han descrito casos probablemente asociados con las vacunas contra la COVID-19 de Pfizer-BioNTech15 y CoronaVAc de SinoVac Biotech,16 y con el remdesivir.17
La latencia es de unas pocas horas hasta algunos días luego de la administración del fármaco causante.3,6,11,12
El diagnóstico es clínico y consta de cinco criterios: 1) exposición a un fármaco sistémico, tanto por primera vez como luego de una dosis repetida; 2) eritema de bordes bien delimitados en el área glútea/perianal o eritema en forma de V en el área perigenital/inguinal, o ambos; 3) compromiso de al menos otra zona intertriginosa o flexural; 4) distribución simétrica, y 5) ausencia de síntomas y signos sistémicos.10 Las lesiones cutáneas se describen habitualmente como eritema máculo-papular o placas. De manera infrecuente se pueden observar pústulas, pápulas, ampollas y lesiones purpúricas.6,11,18
Por lo general, el SDRIFE no afecta las mucosas, y el compromiso de la cara y las superficies palmoplantares es muy poco común.18 Puede progresar a un exantema máculo-papular generalizado si no se retira el fármaco desencadenante.9
Debido a su morfología característica, distribución simétrica que afecta pliegues y ausencia de síntomas sistémicos, puede diferenciarse de otras dermatosis cutáneas secundarias a fármacos.2 Como diagnósticos diferenciales deben plantearse intertrigo, dermatitis seborreica, dermatitis de contacto,3,11 eritema fijo por fármacos,3-5,13,19 pustulosis exantemática generalizada y aguda,3,5 eritema multiforme19 y síndrome de reacción medicamentosa con eosinofilia y síntomas sistémicos (DRESS, drug reaction with eosinophilia and systemic symptoms).4,5 En un paciente que se encuentra recibiendo quimioterapia se debe diferenciar del eritema tóxico por quimioterápicos, que es habitualmente doloroso y asociado con parestesias y descamación, principalmente de palmas, plantas y regiones intertriginosas.4,13
El diagnóstico del SDRIFE es clínico, basado en una historia clínica detallada y un examen físico minucioso. Se puede complementar tanto con las pruebas de parches (PATCH test) y la prueba de provocación.7 El primero es positivo solo en el 50% de los casos,6,11 probablemente debido a una absorción cutánea reducida del fármaco. Por otro lado, la prueba de provocación es el método de referencia (gold standard) para determinar el fármaco causante y es positivo en la mayoría de los pacientes.2,3,5
Los hallazgos histológicos, si se decide realizar una biopsia, pueden ser muy variables. Lo más común es observar un infiltrado inflamatorio mononuclear perivascular superficial inespecífico11 y, con menor frecuencia, la presencia de neutrófilos, eosinófilos, pústulas subcórneas, cambios vacuolares y queratinocitos necróticos.2,3,5,7,19
El tratamiento se centra en la suspensión inmediata del posible agente causal. Se puede complementar con corticoides tópicos, y eventualmente sistémicos, y antihistamínicos para el abordaje sintomático del prurito.1,4,6,11,13
Luego de la suspensión del fármaco sospechoso, el exantema resuelve gradualmente;1,6,13 la mayoría de los síntomas persisten desde unos pocos días hasta dos semanas luego de la interrupción del fármaco.19 El pronóstico es bueno y las complicaciones son excepcionales.1
Aunque el SDRIFE se ha asociado principalmente con betalactámicos, antihipertensivos, medios de radiocontraste, agentes quimioterapéuticos y productos biológicos,17 y en algunos artículos se ha planteado la piperacilina/tazobactam entre los posibles agentes causales,20,21 en nuestra búsqueda bibliográfica solo encontramos dos artículos en los que se consideraba la piperacilina-tazobactam como una posible causa de SDRIFE. La ausencia de publicaciones científicas sobre casos en los que se relacione únicamente la piperacilina-tazobactam con esta erupción de origen farmacológico, como fue el caso de nuestro paciente, nos lleva a pensar en su rareza.
De acuerdo con el algoritmo de Naranjo, o Escala de Probabilidad de Reacción Adversa a Medicamentos,22 podemos decir que nuestro paciente presentó un SDRIFE probablemente secundario a piperacilina-tazobactam debido a que el cuadro se manifestó con una secuencia temporal razonable luego de la administración del fármaco, con una sustancial mejoría luego de la suspensión de este, y sin poder ser justificado por otro agente causal.