INTRODUCCIÓN
El tromboembolismo de pulmón (TEP) representa la tercera causa de mortalidad cardiovascular 1 y es responsable de al menos 100 000 muertes anuales en Estados Unidos 2 y 300 000 en Europa. 3 Su presentación clínica variable y frecuentemente inespecífica resulta un desafío diagnóstico con el riesgo de infraestimar su real incidencia 4 y retrasar el inicio de tratamiento específico que resultará en un peor pronóstico. Esta situación determina que se trate de la principal causa de mortalidad intrahospitalaria prevenible. 5
Si bien existen numerosos registros internacionales que han colaborado en definir factores de riesgo y su historia natural, 6,7,8,9 existe escasa información en nuestro medio acerca del manejo de esta patología. 10
Al mismo tiempo, a pesar de los avances y el creciente interés en esta patología, continúan existiendo grandes “zonas grises” y controversias especialmente en lo que respecta al tratamiento en su fase aguda. Asimismo, no contamos con información respecto del impacto generado por la introducción de los anticoagulantes orales directos (ACOD) en la práctica clínica habitual.
Estos factores motivaron que, desde el Consejo Argentino de Residentes de Cardiología (CONAREC), se iniciara un nuevo registro nacional que ayude a comprender cuál es la realidad del TEP en nuestro país.
MATERIAL Y MÉTODOS
Se realizó un estudio transversal y observacional que incluyó en forma prospectiva pacientes con episodio de TEP agudo admitidos en centros con residencia de cardiología afiliados al CONAREC, independientemente de si esta fuera la causa de internación o surgiera como complicación de hospitalización por otra causa.
Se incluyeron pacientes hospitalizados en la unidad coronaria, la unidad de terapia intensiva o la sala de internación general durante trece meses consecutivos (octubre 2016 a noviembre 2017), con seguimiento limitado a la internación. No se emitieron algoritmos de diagnóstico o guías para el manejo de pacientes.
La carga de datos se realizó en forma online en un formulario electrónico de reporte de casos con acceso exclusivo para cada centro a través de una clave individual. Los miembros del comité de investigadores, expertos colaboradores y centros participantes junto con sus responsables se encuentran detallados dentro del material suplementario.
Un comité independiente realizó, asimismo, una auditoría cruzada al 20% de los centros, en la que cotejó variables aleatorias de la información remitida con la de las historias clínicas de las instituciones.
Para estratificar el riesgo de muerte por TEP se utilizó la clasificación sugerida por la European Society of Cardiology (ESC), 11 el Pulmonary Embolism Severity Score (PESI) 12,13 y el PESI simplificado (PESIs). 14 Asimismo, se utilizaron los puntajes RIETE 15 y HAS-BLED 16 para determinar el riesgo de sangrado. El análisis de los puntajes de riesgo fue realizado en forma independiente y ciega por el investigador principal a partir de las variables que los componen.
Se consideró la clasificación del Bleeding Academic Research Consortium (BARC) 17 para definir los sangrados.
Se remitió el protocolo del estudio y consentimiento informado al comité de ética de cada centro para su aprobación. El protocolo del estudio, junto con las definiciones utilizadas, han sido publicadas con anterioridad. 18.
Análisis estadístico
Las variables continuas se expresaron con media y desviación estándar o mediana y rango intercuartilos (RIC), según su distribución. Las variables categóricas se expresaron como números y porcentajes.
Para las comparaciones entre grupos se utilizó la prueba de Student o la de suma de rangos de Wilcoxon, según corresponda. Las comparaciones entre proporciones se realizó mediante la prueba de Chi cuadrado o la exacta de Fisher, según la frecuencia de valores esperados. En todos los casos, se asumió un error alfa del 5% para establecer la significación estadística.
Para el análisis estadístico se emplearon el Epi Info 7.2 y STATA 13.
RESULTADOS
Características basales
Se incluyeron 684 pacientes consecutivos de 75 centros, distribuidos en 16 provincias del país. Se realizó auditoría cruzada a 15 centros (20%) escogidos al azar, con un 97% de acierto en las variables evaluadas en forma aleatoria. Todos los pacientes fueron incluidos en el análisis final a partir de los resultados de la auditoría.
Se trató de una población con un promedio de edad de 64 años (± 17) y el 57% era de sexo femenino. El 86% contaba con cobertura médica y el nivel máximo de educación fue secundario o mayor en el 79%.
Se clasificaron los factores predisponentes para TEP de acuerdo con las recomendaciones de la ESC 11 en aquellos relacionados con el paciente (usualmente permanentes) y los relacionados con el contexto (usualmente temporales). Entre los primeros destacan obesidad (34%), cáncer activo (22%) y enfermedad tromboembólica venosa (ETV) previa (18%), mientras que la hospitalización reciente (34%), reposo transitorio mayor de 72 h (30%) y cirugía reciente (24%) fueron los factores relacionados con el contexto más frecuentes. El resto de las características basales se describen en la Tabla 1. Solamente 2% de los pacientes no contaba con factores predisponentes para ETV.
Tabla 1 Características basales. En ocasiones, para un factor o antecedente, la suma de las diferentes categorías consideradas es mayor del 100% por haber pacientes con más de una de ellas
| N (%) | |
|---|---|
| Edad& | 63,80 (± 16,78) |
| Sexo masculino | 296 (43,27%) |
| Peso (kg)& | 82,55 (± 19,84) |
| Talla (m)& | 1,67 (± 0,09) |
| Nivel de educación* | |
| - Primario incompleto | 12 (2,65%) |
| - Primario | 83 (18,36%) |
| - Secundario | 267 (59,07%) |
| - Universitario | 90 (19,91%) |
| Cobertura médica | |
| - Obra social | 307 (44,88%) |
| - Privado/prepaga | 196 (28,65%) |
| - PAMI | 82 (11,99%) |
| Principales factores predisponentes relacionados con el paciente | |
| - ETV previa | 120 (17,54%) |
| Trombosis venosa profunda | 106/120 (88,33%) |
| TEP | 32/120 (26,67%) |
| - Insuficiencia cardíaca | 78 (11,4%) |
| - Enfermedad pulmonar obstructiva crónica | 61 (8,92%) |
| - Terapia hormonal | 51 (7,46%) |
| - Neoplasia maligna | |
| En curso | 150 (21,93%) |
| En remisión | 40 (5,85%) |
| - Accidente cerebrovascular | 41 (5,99%) |
| - Embarazo/puerperio <21 días | 3 (1,29%) |
| - Síndrome procoagulante | 27 (3,95%) |
| - Obesidad | 232 (33,92%) |
| - Síndrome varicoso | 93 (13,6%) |
| Principales factores predisponentes relacionados con el contexto | |
| - Cirugía reciente (3 meses) | 164 (23,98%) |
| Miembros inferiores | 61/164 (37,2%) |
| Neuroquirúrgica | 11/164 (6,71%) |
| Abdominal | 34/164 (20,73%) |
| Cardiovascular | 11/164 (6,71%) |
| Torácica | 5/164 (3,05%) |
| Otra | 46/164 (28,05%) |
| - Hospitalización reciente (3 meses) | 230 (33,63%) |
| Insuficiencia cardíaca | 16/230 (6,96%) |
| Fibrilación auricular | 6/230 (2,61%) |
| Otra causa | 214/230 (93,04%) |
| - Trauma mayor | 19 (2,78%) |
| - Acceso venoso central | 58 (8,48%) |
| - Infección | 111 (16,23%) |
| Neumonía | 41/111 (36,94%) |
| Infección del tracto urinario | 23/111 (20,72%) |
| VIH | 3/111 (2,7%) |
| Chagas | 3/111 (2,7%) |
| Otra | 50/111 (45,05%) |
| - Quimioterapia | 79 (11,55%) |
| - Reposo transitorio > 72 h | 186 (29,62%) |
| - Viaje prolongado | 42 (6,14%) |
| Hipertensión arterial | 383 (55,99%) |
| Diabetes | 98 (14,33%) |
| Extabaquismo | 188 (27,49%) |
| Tabaquismo | 76 (11,11%) |
| Dislipemia | 203 (29,68%) |
| Fibrilación auricular | 48 (7,02%) |
| Cardiopatía isquémica previa | 57 (8,33%) |
| Deambulación | |
| - Sin ayuda | 517 (75,58%) |
| - Asistida | 111 (16,23%) |
| - Postrado | 56 (8,19%) |
| Hemorragia mayor | 29 (4,26%) |
| Enfermedad autoinmune | 35 (5,12%) |
| Insuficiencia renal crónica | |
| - Manejo conservador | 44 (6,43%) |
| - Diálisis | 10 (1,46%) |
| Anticoagulación previa | 64 (9,36%) |
| - Motivo de anticoagulación | |
| Fibrilación auricular / aleteo auricular | 15/64 (23,44%) |
| ETV | 38/64 (59,38%) |
| Reemplazo valvular mecánico | 1/64 (1,56%) |
| Otros | 12/64 (18,75%) |
| - Adecuada§ | 31/64 (48,44%) |
| - Tipo de anticoagulante utilizado | |
| Acenocumarol | 41/64 (64,06%) |
| Warfarina | 3/64 (4,69%) |
| Enoxaparina | 11/64 (17,19%) |
| Apixabán | 1/64 (1,56%) |
| Dabigatrán | 6/64 (9,38%) |
| Rivaroxabán | 2/64 (3,13%) |
& Valor expresado como media y desviación estándar.
* Se considera el máximo nivel alcanzado de manera completa. Datos faltantes en 232 pacientes (33,92%).
§ RIN 2-3 al ingreso para AVK o con correcta dosis de anticoagulantes orales directos y HBPM.
El 9% de los pacientes tenía indicación de anticoagulación. Sin embargo, el grado de anticoagulación era inadecuado en más de la mitad de los casos.
Enfermedad actual
El TEP fue el motivo de internación en el 71% de los casos, mientras que el resto desarrolló TEP durante una hospitalización por otra causa.
En aquellos pacientes que ingresaron por TEP, el tiempo desde el inicio de los síntomas hasta la admisión fue de 48 h (RIC 8-168) y se realizó diagnóstico retrospectivo del TEP en el 10% de los casos luego de descartar otra sospecha diagnóstica. Por otro lado, solo el 68% de los sujetos que presentaron TEP durante la internación por otra causa presentaba profilaxis antitrombótica adecuada.
Los principales hallazgos al ingreso y estudios complementarios realizados se describen en la Tabla 2. La disnea (85%) fue la manifestación más frecuente, seguido por taquipnea (47%) y taquicardia (37%). La taquicardia sinusal (52%) y el patrón S1Q3T3 (20%) fueron los signos electrocardiográficos más frecuentemente hallados. Se realizó ecocardiograma en 625 pacientes (91%), que evidenció dilatación o disfunción del ventrículo derecho (VD) en el 41% y el 35% de los casos, respectivamente. La mediana de presión sistólica de la arteria pulmonar (PSAP) fue de 43mmHg (RIC 35-55). Se realizó asimismo eco-Doppler venoso de miembros inferiores en 534 pacientes y se constató trombosis venosa profunda (TVP) en 310 pacientes.
Tabla 2 Hallazgos al ingreso y estudios complementarios
| N (%) | |
|---|---|
| Síntomas y signos | |
| - Disnea | 582 (85,09%) |
| - Palpitaciones | 77 (11,26%) |
| - Angina | 61 (8,92%) |
| - Dolor pleurítico | 100 (14,62%) |
| - Síncope | 49 (7,16%) |
| - Hemoptisis | 21 (3,07%) |
| - Alteración del sensorio | 34 (4,97%) |
| - Dolor / edema unilateral de miembros inferiores | 135 (19,74%) |
| Frecuencia cardíaca (lpm) | 95,9 (±22,4) |
| - Taquicardia (>100 lpm) | 254 (37,35%) |
| Tensión arterial sistólica (mmHg) | 122,2 (±23,4) |
| - Hipotensión arterial | 79 (11,55%) |
| Frecuencia respiratoria (cpm) | 21,8 (±5,4) |
| - Taquipnea (> 20 cpm) | 309 (46,96%) |
| Temperatura (°C) | 36,2 (±0,5) |
| - Temperatura >37° | 35 (5,3%) |
| Saturación arterial de 02 (%) | 94 (89-97) |
| - Desaturación (SaO2 < 90%) | 167/667 (25,04%) |
| Score de Wells | 4 (2,5-6) |
| Electrocardiograma | |
| - Taquicardia sinusal | 354 (51,75%) |
| - P pulmonar | 16 (2,34%) |
| - Q DII-aVF | 41 (5,99%) |
| - T negativas de V1 a V4 | 110 (16,08%) |
| - Fibrilación/aleteo auricular | 59 (8,63%) |
| - Bloqueo completo de rama derecha | 68 (9,94%) |
| - Infradesnivel del segmento ST | 32 (4,68%) |
| - Patrón S1Q3T3 | 138 (20,18%) |
| - QR en V1 | 19 (2,78%) |
| Laboratorio | |
| - Hematocrito (%) | 37,4 (±6,6) |
| - Glóbulos blancos (mm3) | 10100 (7600-13000) |
| - Creatinina (mg/dL) | 0,91 (0,72-1,2) |
| - Plaquetas (mm3) | 204,5 (158-273) |
| - pH | 7,42 (7,39-7,46) |
| - Bicarbonato | 21,75 (19-24) |
| - Saturación arterial de oxígeno | 95 (91-97) |
| - PAFI | 299,05 (233,33-366,67) |
| - Medición de troponina | 477 (69,74%) |
| Valor positivo ‡ | 312/477 (65,41%) |
| - Dímero D | 215 (31,43%) |
| Valor positivo ‡ | 207/215 (96,28%) |
| - BNP | 56 (8,19%) |
| Valor positivo ‡ | 41/56 (73,21%) |
| - NT-proBNP | 152 (22,22%) |
| Valor positivo ‡ | 126/152 (82,89%) |
| Ecocardiograma transtorácico | 625 (91,37%) |
| - Función sistólica ventricular izquierda | |
| Conservada | 532/620 (85,81%) |
| Deterioro leve | 42/620 (6,77%) |
| Deterioro moderado | 19/620 (3,06%) |
| Deterioro grave | 27/620 (4,35%) |
| - Deterioro de función sistólica ventricular derecha | 206/595 (34,62%) |
| - Excursión sistólica del plano del anillo tricuspídeo | 18 (14-22) |
| - Presión sistólica de la arteria pulmonar | 43 (35-55) |
| - Dilatación del ventrículo derecho | 250/610 (40,98%) |
| - Trastorno de motilidad del ventrículo derecho | 128/580 (22,07%) |
| - Aplanamiento del septo interventricular | 118/569 (20,74%) |
| Centellograma ventilación perfusión | 92 (13,45%) |
| - Alta probabilidad | 74/92 (80,43%) |
| - Probabilidad intermedia | 4/92 (4,35%) |
| - Baja probabilidad / normal | 14/92 (15,22%) |
| Doppler de miembros inferiores | 534 (78,07%) |
| - Positivo para TVP | 310/534 (58,05%) |
| Angiotomografía multicorte | 557 (81,43%) |
| - Resultado positivo | 546/557 (98,03%) |
| - Dilatación del ventrículo derecho | 112/457 (24,51%) |
| - Diámetro de arteria pulmonar mayor que aorta | 67/429 (15,62%) |
| Arteriografía pulmonar | 54 (7,89%) |
| Localización de trombos* | |
| - Tronco arteria pulmonar | 23/590 (3,9%) |
| - Ambas ramas de la arteria pulmonar | 216/590 (36,61%) |
| - Una rama pulmonar | 112/590 (18,98%) |
| - Subsegmentario único | 69/590 (11,69%) |
| - Subsegmentario múltiple | 170/590 (28,81%) |
‡ Valor positivo de acuerdo con los parámetros del laboratorio local.
* Por arteriografía o angiotomografía.
El método diagnóstico más empleado fue la angiotomografía multicorte (81%) seguido por el centellograma ventilación/perfusión (14%) y la arteriografía pulmonar (8%). Solo 52 pacientes (8%) requirieron dos o más estudios diagnósticos específicos.
Al ingreso, 42% se presentó con anemia y la creatinina basal fue 0,91 mg/dL (RIC 0,72-1,2). Se evaluaron biomarcadores de lesión miocárdica en 83% de los pacientes, especialmente con medición de troponina (70%) que fue positivo en el 65% de los casos.
Estratificación de riesgo
La mediana del puntaje PESI fue de 83 (RIC 47-112), con el 41% de los pacientes de riesgo bajo/muy bajo, el 26% de riesgo intermedio y el restante 33% de riesgo alto/muy alto (Tabla 3). Por el contrario, al valorar el riesgo según la escala simplificada de PESI, solo el 26% fue catalogado como de riesgo bajo (PESIs de 0).
Tabla 3 Estratificación de riesgo y su relación con eventos (mortalidad intrahospitalaria y sangrados)
| N (%) | Mortalidad intrahospitalaria | p | |
|---|---|---|---|
| PESI | |||
| - Clase I | 107 (15,64%) | 3 (2,8%) | p < 0,001 |
| - Clase II | 173 (25,29%) | 9 (5,2%) | |
| - Clase III | 178 (26,02%) | 23 (12,92%) | |
| - Clase IV | 106 (15,5%) | 10 (9,43%) | |
| - Clase V | 120 (17,54%) | 38 (31,67%) | |
| PESIs | |||
| - PESI 0 | 179 (26,17%) | 3 (1,68%) | p < 0,001 |
| - PESI ≥ 1 | 505 (73,83%) | 80 (15,84%) | |
| Estratificación de riesgo según ESC | |||
| - Bajo riesgo | 164 (24,26%) | 3 (1,83%) | p < 0,001 |
| - Intermedio bajo-riesgo | 232 (34,32%) | 20 (8,62%) | |
| - Intermedio alto-riesgo | 178 (26,33%) | 22 (12,36%) | |
| - Alto riesgo | 102 (15,09%) | 38 (37,25%) | |
| N (%) | Sangardo BARC ≥ 3 | p | |
| RIETE | |||
| - Intermedio riesgo (1-4 puntos) | 594 (88,26%) | 23 (3,87%) | p = 0,6 |
| - Alto riesgo (> 4 puntos) | 79 (11,74%) | 3 (3,8%) | |
| HAS-BLED | |||
| - < 3 puntos | 607 (91,28%) | 23 (3,79%) | p = 0,4 |
| - ≥ 3 puntos | 58 (8,72%) | 3 (5,17%) |
Considerando variables clínicas, ecocardiográficas y parámetros de laboratorio según la clasificación de la ESC, los pacientes se estratificaron como de riesgo bajo (24%), riesgo intermedio-bajo (34%), riesgo intermedio-alto (26%) y riesgo alto (15%).
Por otro lado, al evaluar riesgo de sangrado de acuerdo con el puntaje RIETE, se obtuvo una mediana de 2,5 puntos (RIC 1-3,5) con el 12% de los pacientes con riesgo alto. Asimismo, se registró una mediana de HASBLED de 1 punto (RIC 0-2) con el 9% que presentaba un valor mayor o igual a 3 puntos.
Tratamiento durante la internación
En nuestro registro, el 75% de los pacientes estuvieron a cargo del servicio de cardiología, y el 78% requirió de internación en una unidad cerrada durante el episodio agudo. El 97% de los pacientes recibieron anticoagulación durante la internación, y utilizaron más frecuentemente como primer esquema terapéutico heparinas de bajo peso molecular (HBPM) (56%) o heparinas no fraccionadas (22%). El 3% restante no recibió anticoagulación, principalmente por contraindicaciones absolutas (30%) o relativas (22%).
Se implantó filtro de vena cava en 43 pacientes, principalmente en un contexto de contraindicación de anticoagulación (47%) o de recurrencia de TEP bajo anticoagulación (21%).
Se realizó terapia de reperfusión farmacológica, endovascular o quirúrgica en 91 pacientes (13%), con un tiempo a la reperfusión de 2 días (RIC 1-5). Los casos a cargo de cardiología recibieron más reperfusión en comparación con otras especialidades (16% vs. 7%; p < 0,01). Al evaluar su uso según la estratificación de riesgo, observamos que se realizó reperfusión en el 16% de los pacientes de riesgo intermedio-alto y solo en el 49% de los pacientes de riesgo alto. En el 77% de los pacientes de riesgo alto no reperfundidos, no existía contraindicación formal para efectuarla esta conducta fue estrictamente decisión del médico tratante.
El uso de líticos sistémicos fue la estrategia de reperfusión más utilizada (86%), principalmente estreptoquinasa (62%). La revascularización endovascular fue utilizada en 14 pacientes; la aspiración (57%), fragmentación (50%) y administración de líticos locales (36%) fueron las técnicas implementadas. En un solo paciente, se realizó revascularización quirúrgica.
Evolución hospitalaria
La mediana de internación fue de 8 días (RIC 5-14). Las principales complicaciones registradas se describen en la Tabla 4; se destaca un 15% de disfunción renal, 12% de infección concomitante y 7% de sangrado.
Tabla 4 Complicaciones en la internación
| N (%) | |
|---|---|
| Soporte hemodinámico | |
| - Inotrópicos | 73 (10,67%) |
| - Vasopresores | 58 (8,48%) |
| - Asistencia ventricular | 17 (2,49%) |
| Asistencia respiratoria | |
| - Ventilación no invasiva | 42 (6,46%) |
| - Asistencia respiratoria mecánica | 75 (11,54%) |
| Recurrencia de TEP | 14 (2,05%) |
| Insuficiencia cardíaca | 51 (7,46%) |
| Fibrilación auricular | 24 (3,51%) |
| Infección | 79 (11,55%) |
| Sangrado* | |
| - Tipo I-II | 22 (3,22%) |
| - Tipo III | 25 (3,65%) |
| - Tipo IV | 1 (0,15%) |
| - Tipo V | 1 (0,15%) |
| Disfunción renal& | |
| - Grado I | 60 (8,77%) |
| - Grado II | 26 (3,8%) |
| - Grado III | 15 (2,19%) |
| Óbito | 83 (12,13%) |
| - Relacionado al TEP | 42/83 (50,6%) |
| - Otras causas no cardiovasculares | 25/83 (30,12%) |
| - Causa cardiovascular | 13/83 (15,66%) |
| - Sangrado | 3/83 (3,62%) |
* Se utilizó la clasificación BARC para definir y estratificar los sangrados.
& Valorado según clasificación AKIN.
No hubo diferencias en los puntajes RIETE o HASBLED entre aquellos que presentaron sangrado mayor y quienes no (RIETE 2,5 [RIC 1-3,5] vs. 2,5 [RIC 1-3,5], p = ns; HASBLED 1 [RIC 1-2] vs. 1 [RIC 0-2]; p = ns).
La mortalidad global fue del 12%, con diferencia significativa según la estratificación de riesgo (Tabla 3). La causa de muerte fue en su mayoría relacionada con el TEP (51%), seguida de otras causas no cardiovasculares (30%), causas cardiovasculares (16%) y sangrado (4%).
Tratamiento al alta
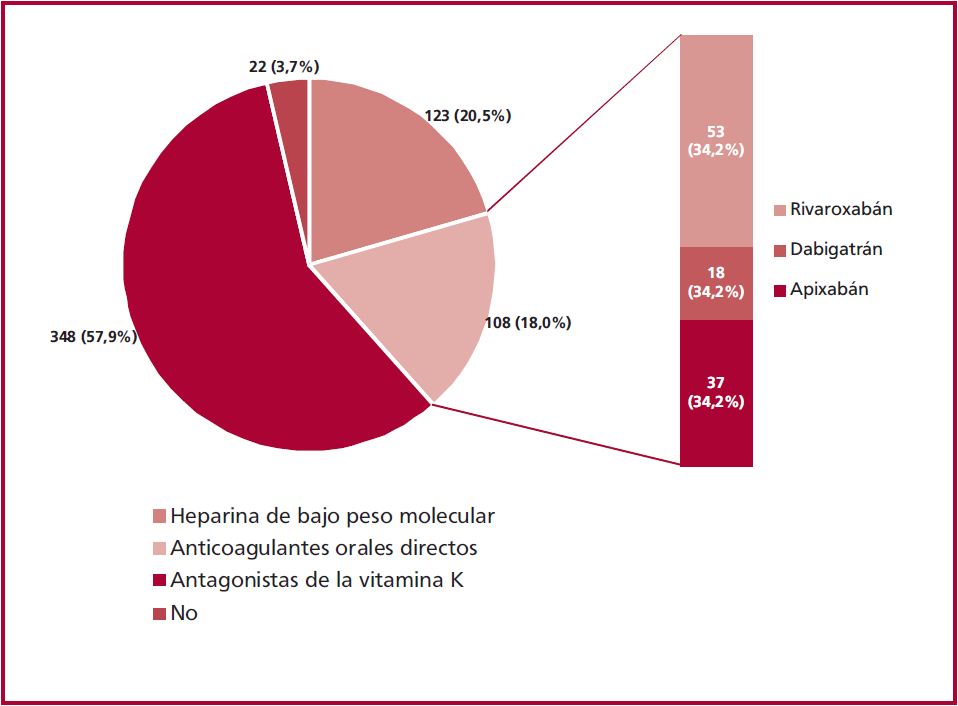
Se indicó anticoagulación al alta al 96% de los pacientes: al 60%, antagonistas de la vitamina K (AVK); al 21%, HBPM; y al 19%, ACOD (Figura 1). Uno de cada cuatro pacientes que egresaron con dicumarínicos no se encontraban en rango de anticoagulación al alta.
Los pacientes que recibieron ACOD al alta fueron más frecuentemente aquellos a cargo de cardiología (21% vs. otros servicios 12%; p = 0,012), con mejor nivel de educación (20% en secundarios/universitarios vs. 9% primario/mínimo; p = 0,013), cobertura privada/obra social (22% vs. 8% estatal/PAMI; p < 0,001) y cuadro de menor gravedad (PESI 84,4 ± 26,4 vs. 93,7 ± 31,3; p = 0,004). No se indicaron ACOD a pacientes que presentaron sangrado mayor durante la internación (0% vs. 19% en aquellos sin sangrado; p = 0,035).
DISCUSIÓN
Presentamos los datos del registro más grande de TEP en la Argentina y uno de los más grandes de la región, proyecto que fue eje central de un programa superador que incluyó actividades de capacitación y difusión para residentes de cardiología y la comunidad en general.
Las características basales de los pacientes incluidos son consistentes con los hallazgos de la bibliografía, lo que reafirma la heterogeneidad de esta patología al comprometer una población con un rango etario amplio (16-97 años) y con una variable presentación de factores predisponentes.
Si bien encontramos una presentación similar en cuanto al promedio de edad, la tendencia a mayor afección en el sexo femenino y la prevalencia de los factores predisponentes más relevantes como neoplasia activa, es llamativo el bajo número de pacientes con presentación idiopática o no provocada (2%) con respecto a otras series: el 9% en el registro SAC, 10 el 19% en ICOPER, 8 y hasta el 43% en el registro MASTER. 19 Quizás, la mejor comprensión de la fisiopatología y reconocimiento de factores predisponentes con el correr de los años haya permitido una mejor identificación de estos en nuestra población. Sin embargo, el hallazgo de una inadecuada indicación de profilaxis en pacientes que intercurrieron con TEP durante la internación por otra causa demuestra que todavía hay aspectos claves para mejorar con el fin de prevenir esta patología en nuestra práctica clínica diaria.
La angiotomografía se ha establecido como el método diagnóstico más utilizado y su uso aumenta en los sucesivos registros (37%, 55%, 86% y 81% en EMEPCO, [20] registro Brasilero, [21] SAC [10] y CONAREC XX, respectivamente) y desplaza al centellograma de ventilación/perfusión. Su mayor sensibilidad y especificidad probablemente sean responsables de una menor necesidad de estudios complementarios adicionales: el 8% de los pacientes requirieron dos o más estudios específicos comparados con el 31% evidenciado en el registro MASTER. 19 Se observó igualmente un aumento del uso de la arteriografía como método diagnóstico (8%) comparado con el registro SAC (1%). 18
El ecocardiograma en el TEP se ha convertido en una herramienta fundamental por su amplia disponibilidad y su capacidad de estratificar el riesgo 11,22; la dilatación y especialmente la disfunción del VD han demostrado ser predictores independientes de mortalidad. 23 En nuestro registro, la mortalidad de los pacientes con dilatación o disfunción del VD fue del 17%, y del 7% en aquellos que no evidenciaron compromiso de este (p < 0,001).
Se utilizó por primera vez en un registro latinoamericano la estratificación de riesgo sugerida por la ESC, 11 que combina parámetros clínicos con la pesquisa de lesión o disfunción ventricular, y se observó una buena correlación con la mortalidad intrahospitalaria según los diferentes estratos. Similares hallazgos se observaron con las escalas PESI y PESIs aunque estas deducciones deberían confirmarse con análisis específicos que exceden los objetivos del presente trabajo.
En cuanto al tratamiento, la elevada tasa de anticoagulación en la internación principalmente con HBPM se corresponde con la transición observada en diferentes publicaciones, lo que relega el uso de heparinas no fraccionadas. 24
Se trata de uno de los únicos registros que describen la tasa de reperfusión de acuerdo con la estratificación de riesgo, lo que permite la identificación de una baja tasa de reperfusión en los pacientes de alto riesgo a pesar de no existir contraindicación estricta para su uso. La indicación de terapia de reperfusión es avalada por diferentes sociedades 11,22 por su demostrada disminución de la mortalidad. 25,26 El aumento del riesgo de sangrado inherente a esta práctica podría ser la razón de su subutilización por parte de los médicos tratantes. 26
En ese sentido, nuestro estudio refleja la falta de herramientas para predecir sangrados en pacientes con TEP, ya que ni el puntaje RIETE ni el HAS-BLED pudieron identificar pacientes con mayor riesgo de sangrado en la internación. Si bien el puntaje HAS-BLED fue desarrollado para evaluar el riesgo de sangrado en pacientes con fibrilación auricular bajo tratamiento anticoagulante, su uso generalizado en la práctica diaria y la evidencia reciente de su potencial aplicación en pacientes con ETV fueron las razones para su inclusión en este registro. 16
La mortalidad registrada del 12% es comparable a lo observado en registros latinoamericanos 20,21 aunque llamativamente mayor del 7% reportado por el registro de la SAC. 10 La diferente clasificación utilizada para estratificar el riesgo del TEP y el menor número de casos incorporados en el citado registro hacen imposible una comparación directa. Impresiona, sin embargo, que la disminución de la mortalidad en pacientes con TEP observada en algunas series 24 no se ve reflejada en nuestro medio.
Los AVK continúan siendo el anticoagulante más indicado al alta, sin embargo uno de cada cuatro pacientes no se encontraba en rango terapéutico al egreso. La seguridad y eficacia demostrada de los ACOD en ensayos clínicos 27,28,29 y metaanálisis posteriores 30 los convierten en una alternativa atractiva en pacientes seleccionados. En ese aspecto, al ser el primer reporte del uso de ACOD por TEP en nuestro medio, es esperable una mayor utilización de estos fármacos en reemplazo de los AVK en los próximos años. Por el momento, su utilización se relacionó con el manejo por el servicio de cardiología y a un mejor estatus social del paciente probablemente en relación con el mayor costo del tratamiento.
Limitaciones del estudio
La inclusión de pacientes internados en centros con residencia de cardiología afiliados a CONAREC puede no ser representativa de la población general Argentina al restringir la participación a centros académicos de moderada-alta complejidad. Asimismo, no se aportan datos de pacientes con TEP de bajo riesgo con tratamiento ambulatorio. De forma similar, al haberse enrolado exclusivamente pacientes con TEP confirmado, existe también la posibilidad de que haya un subregistro de pacientes con TEP de mayor gravedad, en los cuales no se haya logrado la confirmación diagnóstica previa al deceso.
Por último, no hubo confirmación del diagnóstico de TEP, aceptando las interpretaciones de los estudios complementarios realizados por las instituciones participantes. Sin embargo, se realizó auditoría cruzada del 20% de los centros participantes a partir de un comité independiente que respalda los datos aportados.
A pesar de las limitaciones expuestas, la fortaleza de este trabajo se centra en la recopilación prospectiva de datos de la práctica real de un gran número de pacientes con TEP basados en pruebas de diagnóstico y prácticas clínicas en una amplia muestra de instituciones de nuestro país.
CONCLUSIONES
El TEP, en nuestro medio, se presenta como una patología que afecta a un grupo heterogéneo de pacientes, con elevada mortalidad en la internación directamente relacionada con el TEP en más de la mitad de los casos.
Si bien el tratamiento anticoagulante durante la internación es elevado, destacamos la baja utilización de terapias de reperfusión en pacientes de alto riesgo sin contraindicaciones para esta. Se trata, además, del primer reporte en nuestro país sobre el uso de anticoagulantes directos orales para TEP.