INTRODUCCIÓN
El dolor precordial representa del 5% al 20% de las consultas anuales en los departamentos de emergencias y casi un 25% de las internaciones hospitalarias. Su diagnóstico, muchas veces, es dificultoso, a lo que se suma el problema que implican la externacion de pacientes con patología coronaria aguda o las internaciones innecesarias en la unidad coronaria (del 30% al 70% de los casos). 1,2,3
En las últimas décadas, se han desarrollado diferentes sistemáticas para la evaluación de los pacientes con dolor precordial y sospecha de síndrome coronario agudo, la mayoría de las cuales incorporan unas horas de observación y mediciones seriadas de marcadores séricos de lesión miocárdica. La troponina de alta sensibilidad ha significado un aporte importante para la evaluación de este tipo de pacientes, principalmente por su alto valor predictivo negativo sumado a su rapida positivizacion en los casos de lesion miocardica. 4,5,6
En los últimos años y en concordancia con la sugerencia de las guías internacionales, hemos utilizado algoritmos diagnóstico con dos dosajes de troponina separados por 3 horas con el fin de evaluar la variación de la troponina en este período de tiempo y de tener una mayor ventana desde el comienzo de los síntomas.7 En esta misma revista publicamos en el año 2015 la experiencia inicial con un algoritmo de 3 h con troponina T de alta sensibilidad (TnTAs). 8 Diferentes estudios posteriores, mostraron que la variación que se podía encontrar con dos dosajes separados por una hora era proporcional a la de 3 h, por lo que se desarrollaron algoritmos rápidos con dos dosajes de troponina separados por 1 h, tomando como primera troponina la del ingreso a la institución. 9,10 Hoy este algoritmo figura como recomendación de la Sociedad Europea de Cardiología (SEC). 7 Sin embargo, como una limitación importante, todos estos hallazgos se basaron en suposiciones hipotéticas de estudios puramente observacionales, en los que el algoritmo SEC 0/1 h no se aplicó clínicamente. Se desconoce si estos resultados prometedores también se aplican a un entorno del mundo real con el uso rutinario del algoritmo SEC 0/1 h en pacientes no seleccionados. Por lo tanto, nuestro objetivo fue evaluar por primera vez en Latinoamérica el verdadero desempeño real del algoritmo SEC 0/1h con TnTAs incorporado en la rutina clínica, en un estudio prospectivo unicéntrico.
MATERIAL Y MÉTODOS
Estudio prospectivo observacional que incluyó pacientes que consultaron en el servicio de emergencias por sospecha de sindrome coronario agudo.
Eventos
Se analizaron por un cardiólogo ajeno al tratamiento inicial de los pacientes la manifestación de eventos basados en los resultados de laboratorio, estudios de ecocardiografía, pruebas funcionales, cinecoronariografía o tomografía coronaria. Dicho profesional fue el encargado de adjudicar los eventos finales.
Puntos finales
Infarto agudo de miocardio (IAM) a los 30 días.
Combinado de IAM, muerte o revascularización coronaria a los 30 días (MACE)
Se definió IAM de acuerdo con las últimas recomendaciones de la definición universal de infarto. 11 En resumen, se diagnosticó infarto de miocardio cuando había evidencia de necrosis de miocardio en asociación con un entorno clínico compatible con isquemia miocárdica. La necrosis miocárdica se diagnosticó por al menos un valor TnTAs por encima del percentil 99 junto con un aumento o descenso significativo.
Se definió a la revascularización coronaria como la realización de angioplastia o cirugía de bypass coronario.
Evaluación rutinaria de los pacientes
Los pacientes se sometieron a una evaluación clínica que incluyó la historia clínica, el examen físico, análisis de sangre, incluidas mediciones seriales de TnTAs, ECG de 12 derivaciones, radiografía de tórax, monitoreo continuo del ritmo del ECG y oximetría de pulso. El algoritmo SEC 0/1 h formaba parte de los procedimientos operativos estándares locales para el tratamiento de pacientes con sospecha de infarto sin elevación del ST. El manejo de los pacientes se dejó completamente a discreción del médico tratante, que tenía la legitimación completa de anular cualquier recomendación de triaje del algoritmo SEC 0/1 h.
Algoritmo SEC 0/1 h
El algoritmo SEC 0/1 h, que siempre se debe utilizar junto con toda la información clínica disponible, incluido el ECG, clasifica a los pacientes que presentan sospecha de infarto sin elevación del ST en“externar”,“observar”e“internar” sobre la base en las concentraciones de corte de TnTAs específicas del ensayo obtenido en la presentación y después de una hora.
Seguimiento
En todos los pacientes incluidos, se realizó seguimiento a los 30 días del evento índice por consultorios externos o telefónicamente.
Análisis estadistico
Las variables discretas se expresan en porcentajes y las continuas, segun su distribucion, como media con su correspondiente desviacion estandar, o mediana con su correspondiente intervalo intercuartil P25- P75. Para el analisis de la normalidad, se utilizó la prueba de Kolmogorov Smirnov. Para la comparacion de variables discretas, se usará la prueba de chi cuadrado y para las continuas se empleará la prueba de la t de Student o la de Mann-Whitney segun distribucion de la muestra. Se realizó el análisis de sobrevida de Kaplan Meier y la prueba log Rank en búsqueda de diferencias. Se consideró estadísticamente significativa una p menor de 0,05 a dos colas.
Consideraciones éticas
A todos los participantes del estudio se les solicitó consentimiento informado escrito antes de su inclusión. Dicho consentimiento fue sometido a aprobación por el Comité de Ética de nuestra institución. Este estudio se llevó a cabo en cumplimiento con la ley nacional de protección de datos personales 25 326. El estudio fue conducido de acuerdo a las normas éticas nacionales (Ley CABA 3301, Ley Nacional de Investigación Clínica en Seres Humanos, Declaración de Helsinki y otras.
RESULTADOS
Entre marzo del 2016 y marzo 2017, 1351 p fueron incluidos en la base de datos. La mediana de edad de 61 ± 9 años, el 61,8% de los cuales eran hombres; el 12,4%, diabéticos; y el 13,5%, tabaquistas actuales (Tabla 1). El 35,8% tenían antecedentes de un evento coronario previo y el 3,3% tenían un valor de aclaramiento de creatinina calculado < 30 mL/min.
Tabla 1 Características basales de los pacientes incluidos
| Variable | Valor n: 1464 |
|---|---|
| Edad-años | 61±14 |
| Hipertensión - % | 51,2 |
| Tabaquismo - % | 13,5 |
| Dislipemia- % | 48,1 |
| Antecedentes familiares - % | 9,6 |
| Sexo masculino - % | 61,8 |
| Diabetes - % | 12,4 |
| Evento coronario previo - % | 35,8 |
| Angioplastia coronaria previa - % | 24,8 |
| Aclaramiento (clearence) de creatinina < 30 mL/min - % | 3,3 |
En relación con las características del ECG al ingreso, el 70,2% no presentaba alteraciones agudas, el 26,4% presentó alteraciones denominadas inespecíficas de la repolarización (cambios tipo T en dos derivaciones o menos, alteraciones de la repolarización sin depresión significativa del segmento ST, bloqueos de rama sin clara relación con el evento isquémico, cambios típicos de hipertrofia ventricular izquierda o alteraciones de la repolarización probablemente secundarios a drogas) y, finalmente, el 3,4% presentó alteraciones significativas del segmento ST o la onda T.
La mediana de tiempo desde el inicio del dolor a la consulta fue de 4 (2-7) horas, y la duración en el servicio de emergencias hasta la definición de la conducta (internación, externación o necesidad de más estudios) resultó de 143 (120-150) min. El tiempo entre los dos dosajes de troponina resultó de 65 ± 5 min. De los pacientes evaluados en el 26,2% se decidió la internación para profundizar estudios, mientras que el resto se externó. La distribución de las decisiones en relación con el algoritmo obtenido se muestra en la Figura 1.
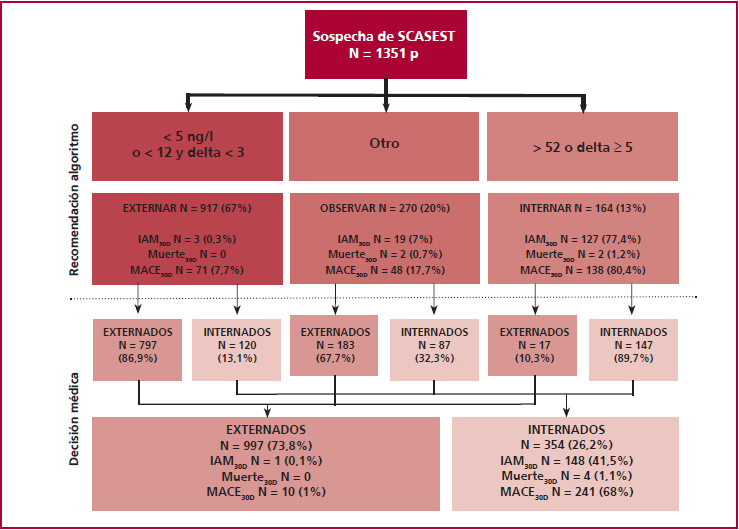
Fig. 1 Diagrama de flujo de la clasificación de los pacientes incluidos. Las recomendaciones del algoritmo se representan en el panel superior, mientras que las decisiones médicas finales (pacientes ambulatorios versus pacientes hospitalizados) se representan en el panel inferior
El seguimiento logrado fue del 99,8%, ya que solo se perdieron 3 p. La tasa de IAM a los 30 días resultó del 11%; síndrome coronario agudo, del 20,6%; la mortalidad cardiovascular, del 0,29%; y el MACE, del 13,1%.
Desempeño del algoritmo para el evento IAM
Al analizar la conducta según el algoritmo 917 (67%) pacientes fueron clasificados como “externar”; 270 (20%) p, a “observar”; y 164 (13%), a “internar”. En la rama “externar”, el 86,9% fueron manejados ambulatoriamente y la tasa global de infarto fue de 0,3%, todos ellos en pacientes internados. La sensibilidad para esta rama resultó del 98% y el valor predictivo negativo para IAM resultó del 99,7%. Para el grupo “internar”, el algoritmo tuvo una especificidad del 98,3% y un valor predictivo positivo del 77,4%. El grupo restante de “observar” presentó una tasa del evento IAM del 7% a los 30 días.
Desempeño del algoritmo para el punto final combinado
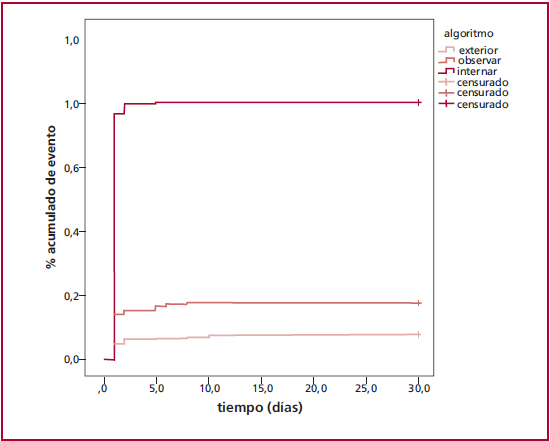
En relación con el punto final secundario de IAM, muerte y revascularización coronaria dentro de los 30 días el grupo “externar” presentó una tasa del evento del 7,7% versus el 17,7% en el grupo “observar” y 65,7% en el grupo “internar”. Las diferencias entre los grupos fueron estadísticamente significativas (p < 0,001) (Figura 2). Teniendo en cuenta que la mortalidad fue 0, la diferencia existió a expensas de las revascularizaciones. El análisis de estos 71 eventos de revascularización mostró que 65 se realizaron mediante angioplastia y el resto por cirugía, y que de ellas 3 fueron por infarto y 68 por angina inestable.
Desempeño de acuerdo con el ECG de ingreso
En relación con el ECG debido analizamos el comportamiento del algoritmo entre los que no tenían alteraciones y el resto. Esta división se realizó teniendo en cuenta la baja tasa de pacientes con alteraciones isquémicas específica en el ECG. En el grupo sin alteraciones, la tasa de eventos para el MACE fue de 10,6%; en “externar”, de 5,6% (0,13% IAM); en “observar”, del 13,9% (4,6% IAM); y del 80%, en “internar” (71% IAM) (p < 0,001). En el grupo con alteraciones, la tasa de MACE fue 37,3%; del 15,7%, en “externar” (1% IAM); del 24,7%, en “observar” (11,3% IAM); y del 83,4%, en “internar” (80% IAM) (p < 0,001). La curva ROC fue de 0,77 en el grupo sin alteraciones y 0,80 en el que presenta alteraciones (p = 0,56).
Desempeño según tiempo desde el inicio del dolor
Teniendo en cuenta los tiempos de positivización del marcador, analizamos el comportamiento del algoritmo de acuerdo con la mediana de tiempo a la consulta que fue de 4 h. En los que se presentaron con menos de 4 h, el grupo “externar” tuvo una tasa de MACE del 4,8% (0% IAM); en el grupo “observar” fue del 18,3% (8% IAM); en “internar”, del 80,7% (78,2% IAM).
Discusión
Este trabajo prospectivo, realizado con el objetivo de evaluar el comportamiento del algoritmo propuesto por la SEC tiene a nuestro parecer algunos hallazgos que nos gustaría compartir.
Primero, queremos remarcar, que el protocolo propuesto pudo ser aplicado en una población lo suficientemente amplia de pacientes consecutivos, con un tiempo entre los dosajes de 65 min de media, muy cercano al propuesto de 60 min. Esto, en un análisis indirecto, parece impactar en el tiempo de permanencia en guardia a la decisión, más corto que el que publicamos anteriormente en esta revista con el algoritmo de 3 h (143 [120-150]) min versus 270 ± 150 min, p < 0,001).
Segundo, la distribución de pacientes en los distintos grupos, externar, observar e internar (67%, 20%, 13%), fue similar a la encontrada por Reichlin y cols. en su artículo de validación (59,5%, 24,1% y 16,4%, respectivamente) o en el artículo que dio origen al protocolo del mismo autor (60%, 17%, 23%, respectivamente).10 Esto significó que, en nuestro caso, el 80% de los pacientes se definió para externación o internación según el algoritmo y que solo el 20% de los casos requirió profundizar la observación, lo que muestra una gran capacidad de definición del protocolo.
Tercero, el grupo “externación” mostró una tasa de IAM a los 30 días del 0,3%, tan baja como en el resto de las publicaciones, haciendo que el valor predictivo negativo del protocolo sea extremadamente alto para un evento duro como infarto. Este hecho ocurrió en una población que consultó al servicio de emergencias con relativamente poco tiempo desde el inicio de los síntomas, situación que teóricamente, podría reducir la capacidad del algoritmo por el poco tiempo para la elevación de los marcadores. En nuestro trabajo, la capacidad de discriminación fue muy buena, incluso cuando se analizaron los pacientes con menos de 4 h de síntomas. En relación con esto último, consideramos de todos modos, la necesidad de mantener una conducta de prudencia frente a los pacientes con una consulta muy cercana al inicio del dolor.
Cuarto, al analizar el comportamiento del algoritmo para el evento combinado vemos que la tasa de eventos en el grupo externar es significativamente mayor que para IAM solo. Esto a expensas de un mayor número de revascularizaciones. En la mayoría de las series publicadas, este dato no aparece, porque en muchos casos el hecho que lleva a la revascularización depende de la subjetividad del médico tratante. Twerenbold y cols. en un artículo de revisión recientemente publicado en JACC resaltan el hecho de que el valor del marcador no debe ser el único factor que guíe la conducta en la guardia, ya que existe un grupo de pacientes con eventos coronarios y marcadores negativos. 12 En nuestro caso, la tasa de revascularización correspondió al 7,7% de los pacientes en el grupo “externación”, con un 7,4% definidos como anginas inestables. Este número no es despreciable, pero por la metodología de nuestro trabajo no podemos definir cuál hubiese sido la evolución de estos pacientes a 30 días si no eran internados. De todas maneras, nos hace pensar que la sola aplicación del algoritmo no es suficiente para descartar que nuestro paciente este sufriendo un evento coronario, particularmente un cuadro de angina inestable.
Conclusiones
El algoritmo de 1 hora pudo ser aplicado en todos los pacientes evaluados y presentó una buena capacidad para estratificar a las personas que consultan con sospecha de infarto agudo de miocardio con un gran valor predictivo negativo para excluir el evento de infarto a los 30 días. Dicha capacidad disminuye cuando el evento considerado es la necesidad de revascularización coronaria.