INTRODUCCIÓN
El infarto agudo de miocardio (IAM) es una de las principales causas de muerte y discapacidad en todo el mundo. Es por ello, que la estratificación oportuna de pacientes con síntomas sugestivos de IAM es crucial para proporcionar un tratamiento rápido y efectivo. Por otro lado, su pronta exclusión permite reducir el tiempo del paciente en el departamento de emergencias (DE), acelerar la identificación y el tratamiento de la causa real de los síntomas y evitar costos sustanciales para el sistema sanitario. 1,2
Los pacientes con diabetes mellitus (DM) merecen especial atención, ya que representan un grupo vulnerable en el que la incidencia de IAM se encuentra incrementada y en los que una presentación atípica es más frecuente.
Las últimas guías europeas para el manejo de pacientes con síndromes coronarios agudos (SCA) sin elevación del segmento ST recomiendan el uso del algoritmo de 0/1 hora (ESC 0/1-h) para estratificar a los pacientes (p.), según los valores de troponina de alta sensibilidad (TnAS) al ingreso y su variación absoluta en una hora. 3 Los valores de corte han sido establecidos de manera uniforme para toda la población, pero es escasa la evidencia respecto a si estos son extrapolables a los p. con DM. Estos últimos, a su vez, parecen tener niveles basales crónicamente elevados de TnAS en comparación a los p. sin DM. Debido a esto, es posible que el algoritmo propuesto por la sociedad europea de cardiología para evaluación de dolor torácico tenga resultados diferentes al ser aplicado en esta población.
Partiendo de ello, realizamos este análisis con el objetivo de validar dicho algoritmo en una población de p. con DM evaluados en un centro de referencia de nuestro país.
MATERIAL Y MÉTODOS
Entre enero y agosto de 2018, se llevó a cabo un estudio observacional, descriptivo, unicéntrico, con carga de datos de forma prospectiva, en el que se incluyeron 1355 p. mayores de 18 años que consultaron de manera consecutiva al DE por síntomas sugestivos de SCA y electrocardiograma (ECG) sin elevación del segmento ST.
Evaluación rutinaria de los pacientes
Los p. fueron sometidos a una evaluación clínica que incluyó la confección de la historia clínica, el examen físico, análisis bioquímicos de rutina, lo que incluye mediciones seriadas de TnAS, ECG de 12 derivaciones, radiografía de tórax, monitoreo continuo del ritmo del ECG y oximetría de pulso. El algoritmo ESC 0/1-h formaba parte de los procedimientos operativos estándares locales para la evaluación de p. con sospecha de IAM sin elevación del segmento ST (IAMSEST). El manejo de los p. se dejó completamente a discreción del médico tratante, que tenía la legitimación completa de anular cualquier recomendación del algoritmo ESC 0/1-h.
Algoritmo ESC 0/1-h
El algoritmo ESC 0/1-h, que siempre debe ser utilizado junto con toda la información clínica disponible, incluido el ECG, clasifica a los p. que presentan sospecha de IAMSEST en rule out o ‘externar’, ‘observar’ y rule in o ‘internar’ basándose en las mediciones de TnAS obtenidas al ingreso y después de una hora (Figura 1).
Seguimiento
En todos los p., se realizó seguimiento a 30 d del evento índice por consultorios externos o telefónicamente.
Eventos
La manifestación de eventos cardiovasculares basada en los resultados de laboratorio, ecocardiografía, pruebas funcionales, cinecoronariografía (CCG) o angiotomografía coronaria fue analizada por un cardiólogo ajeno al tratamiento inicial de los pacientes. Dicho profesional fue el encargado de adjudicar los eventos finales.
Definiciones
Fueron definidos como p. con DM aquellos que refirieron verbalmente tener dicho diagnóstico o que se encontraban medicados regularmente con fármacos antihiperglucemiantes.
El diagnóstico de IAM se realizó sobre la base de la cuarta definición universal que incluye detección de aumento o descenso de la TnAS, con al menos un valor por encima del percentilo 99 del límite superior de referencia, y al menos uno de los siguientes: síntomas de isquemia, cambios significativos del ST-T o bloqueo de rama izquierda nuevos o presuntamente nuevos en el ECG, desarrollo de ondas Q patológicas, imagen de nueva o presuntamente nueva pérdida de viabilidad miocárdica o trastornos de la motilidad parietal regional, trombo intracoronario detectado mediante angiografía o autopsia. 4
El diagnóstico de SCA se realizó en base a las recomendaciones de las guías de la Sociedad Argentina de Cardiología. 5
Medición de troponina
Nuestro laboratorio trabaja con troponina T de alta sensibilidad (TnTAS), Elecsys 2010 de Roche Diagnostic, cuyo percentilo 99 para la población sana de referencia es de 14 ng/L, con un coeficiente de variación de 10% para 13 ng/L, un límite de blanco de 3 ng/L y un límite de detección de 5 ng/L. 6
Análisis estadístico
Las variables continuas fueron expresadas como media y desviación estándar, o mediana y rango intercuartilo de acuerdo con las características de su distribución. Para el análisis de la normalidad, se utilizó la prueba de Kolmogorov-Smirnov o Shapiro-Wilkins, según corresponda. Las variables categóricas se analizaron mediante la prueba de Chi cuadrado (X2) o prueba de Fisher, y las variables numéricas mediante la prueba de t de Student o prueba de U de Mann-Whitney, de acuerdo con su distribución. Se calcularon las curvas ROC. Se analizaron diferencias absolutas con su intervalo del 95% para los valores predictivos.
Se consideró con significancia estadística un error tipo I menor o igual al 5% (p <0,05 a dos colas). Se utilizó para la realización del análisis estadístico el software IBM SPSS versión 25.0 (para Mac iOS).
Consideraciones éticas
A todos los participantes del estudio se les solicitó la firma del consentimiento informado para su inclusión. En este, se indicaba claramente el propósito del estudio, que todos los datos provistos eran confidenciales y los mecanismos empleados para resguardar la identidad de los pacientes incluidos. Se explicó que la participación era voluntaria y que el paciente podía negarse a participar sin que eso conlleve ninguna represalia ni diferencias en su atención médica, así como el derecho a retirarse en cualquier momento si así lo deseara.
Durante el proceso de reclutamiento, el investigador explicó verbalmente al paciente la información contenida en el consentimiento informado y contestó todas las preguntas del participante al respecto. El consentimiento fue sometido a aprobación por el comité de ética de nuestro centro, aunque ya se encontraba bajo las normativas del Comité de Ética Central.
Este estudio se llevó a cabo en cumplimiento con la Ley Nacional de Protección de Datos Personales n.° 25 326, por lo que la identidad de los pacientes y todos sus datos personales permanecerán de forma anónima, y tendrán acceso a estos datos solo los investigadores y miembros del comité de docencia e investigación y de ética en investigación, si así lo requiriese.
El estudio fue conducido de acuerdo con las normas éticas nacionales (Ley n.° 3301, Ley Nacional de Investigación Clínica en Seres Humanos, Declaración de Helsinki y otras).
RESULTADOS
En total, 1140 de los 1351 p. fueron incluidos en el análisis, luego de aplicar los criterios de inclusión y exclusión. De ellos 1016 (89,2%) no tenían DM (grupo 1) y 124 (10,8%) tenían DM (grupo 2). Estos últimos eran más añosos, presentaban más factores de riesgo cardiovasculares (hipertensión y dislipemia) y más comorbilidades (IAM o revascularización previa, enfermedad vascular periférica, enfermedad renal crónica). Además, los valores de TnTAS a 0 y 1 h fueron significativamente más elevados en estos p. (Tabla 1).
Tabla 1 Comparación de las características basales entre la población general y los pacientes con diabetes
| Grupo 1 (sin DM) n = 1016 | Grupo 2 (con DM) n = 124 | p | ||
|---|---|---|---|---|
| Edad (años) | 60 (49-71) | 64 (51-76) | <0,001 | |
| Sexo masculino | 1477 (64%) | 75 (60,4 %) | 0,345 | |
| Tiempo desde dolor- (horas) | 4 (2-12) | 4 (2-12) | 0,543 | |
| Factores de riesgo cardiovasculares | ||||
| Hipertensión | 466 (45,9%) | 103 (83,1%) | <0,001 | |
| Hipercolesterolemia | 425 (41,8%) | 94 (75,8%) | <0,001 | |
| Tabaquismo | 138 (13,6%) | 19 (15,3%) | 0,336 | |
| Antecedentes | ||||
| Infarto previo | 143 (14,2%) | 31 (25%) | <0,001 | |
| ATC previa | 225 (22,1%) | 42 (33,9%) | <0,001 | |
| CRM previa | 67 (6,6%) | 19 (15,3%) | <0,001 | |
| Enfermedad vascular periférica | 19 (1,9 %) | 10 (8,1%) | <0,001 | |
| ACV/AIT | 10 (1 %) | 0 | <0,001 | |
| Enfermedad renal crónica | 10 (1 %) | 7 (5,6%) | <0,001 | |
| Valor de troponina | ||||
| TnTAS al ingreso (ng/L) | 8 (5-12) | 13 (8-27) | <0,001 | |
| TnTAS 1 hora (ng/L) | 9 (6-15) | 13 (8-27) | <0,001 | |
DM: Diabetes mellitus; ATC: Angioplastia transluminal percutánea; CRM: Cirugía de revascularización miocárdica; ACV/AIT: Accidente cerebrovascular / accidente isquémico transitorio; TnTAS: Troponina T de alta sensibilidad.
La incidencia total de SCA fue de 17,3% y la de IAM de 8,1% y es significativamente mayor en el grupo con DM (grupo 1 14,4% con SCA y 7,9% IAM, grupo 2 41,5% SCA y 22% de IAM, p <0,01).
El ESC 0/1-h clasificó al grupo 2 de la siguiente manera: 50 p. (40%) como “externar”, 45 p. (36%) como “observar” y 29 p. (23%) como “internar”. De los “externar”, 10 p. (20%) se interpretaron finalmente como SCA y requirieron CCG, pero ninguno cumplió criterios de IAM. Sin embargo, el 18% fueron revascularizados (el 14% por vía percutánea [ATC] y el 4% por vía quirúrgica [CRM]). De los “internar”, 26 p. (93%) se interpretaron como SCA (el 82,8% con IAM), el 86% fueron a CCG y el 62% se revascularizaron (el 34,5% por ATC y el 27,5% por CRM). Cabe destacar que 31% de los p. no requirieron revascularización y que el 44% de los revascularizados recibió tratamiento quirúrgico. En cuanto a los 45 p. asignados a “observar” (36%), el 32% fueron interpretados como SCA y el 27% fueron a CCG, pero solo el 6,8% sufrió un IAM. De ellos, el 18% fue revascularizado (el 16% por ATC y el 2,3% por CRM).
Dejando a un lado los eventos cardiovasculares diagnosticados en la consulta índice, solo se constató un evento cardiovascular a 30 d de seguimiento (Tabla 2).
Tabla 2 Manejo de los pacientes con diabetes de acuerdo con los grupos del algoritmo
| Rule-out n = 50 | Observación n = 45 | Rule-in n = 29 | p | |||
|---|---|---|---|---|---|---|
| Manejo | ||||||
| Manejo ambulatorio | 36 (73,5%) | 31 (70,5%) | 1 (3,4%) | <0,001 | ||
| Procedimientos dentro de los 30 d | ||||||
| Prueba funcional | 7 (14,3%) | 4 (9,1%) | 0 | <0,001 | ||
| Tomografía coronaria | 1 (2%) | 0 | 2 (6,9%) | <0,001 | ||
| Coronariografía | 10 (20%) | 12 (27,3%) | 25 (86,2%) | <0,001 | ||
| Revascularización | 9 (18,1%) | 8 (18,1%) | 18 (62%) | <0,001 | ||
| ATC | 7 (14%) | 7 (15,9%) | 10 (34,4%) | <0,001 | ||
| CRM | 2 (4,1%) | 1 (2,3%) | 8 (27,5%) | <0,001 | ||
| Evolución a los 30 d | ||||||
| Síndrome coronario agudo | 10 (20%) | 14 (31,8%) | 26 (93,1%) | <0,001 | ||
| En la visita inicial | 10 (20%) | 14 (31,8%) | 27 (93,1%) | |||
| Infarto de miocardio | 0 | 3 (6,8%) | 24 (82,8%) | <0,001 | ||
| En la visita inicial | 0 | 3 (6,8%) | 24 (82,8%) | <0,001 | ||
| Muerte total | 1 (2%) | 1 (0,1%) | 0 | 0 | ||
| Muerte cardiovascular | 1 (2%) | 0 | 0 | |||
ATC: Angioplastia transluminal percutánea; CRM: Cirugía de revascularización miocárdica.
De acuerdo con estos resultados, la seguridad para “externar”, cuantificada como sensibilidad para IAM-SEST, fue similar en ambos grupos (grupo 1 98,5% vs. grupo 2 100%, p. 0,865) y el valor predictivo negativo (VPN) también lo fue (99,8% vs. 100%, p. 0,44). Sin embargo, en cuanto a la eficacia para “externar”, esta fue significativamente menor en el grupo 2 (72,1% vs. 40.3%, p <0.001). En cuanto a la precisión para “internar” pacientes, la especificidad fue mayor en el grupo 1 que en el grupo 2 (97,2% vs. 90,9%, p <0,001) pero el valor predictivo positivo (VPP), por prevalencia, fue mayor en el grupo 2 que en el grupo 1 (76% vs. 83%, p <0,001). Así, la eficacia para “internar” fue significativamente mayor en el grupo 2 (8,6% vs. 23%, p <0,001) (Tabla 3).
Tabla 3 Desempeño del algoritmo en pacientes con diabetes y sin esta
| Grupo 1 (sin DM) n = 1016 | Grupo 2 (con DM) n = 124 | Diferencia | p | |
|---|---|---|---|---|
| Sensibilidad para rule out | 98,5 (95,6-100) | 100 | 0,5 (0,2, 0,8) | 0,865 |
| VPN para rule-out | 99,8 (98-100) | 100 | 0,2 (0,1, 0,5) | 0,445 |
| Proporción de pacientes para rule out | 733 (72,1%) | 50 (40,3 %) | <0,001 | |
| Especificidad para rule in | 97,2 (96-98,4) | 90,9 (83,3-98,95) | -6,3 ( -10, -2) | <0,001 |
| VPP para rule in | 76 (70,1-84) | 83 (76,1-88) | -7 ( -11, -4) | <0,001 |
| Proporción de pacientes para rule in | 87 (8,6%) | 29 (23 %) | <0,001 |
ATC: Angioplastia transluminal percutánea; CRM: Cirugía de revascularización miocárdica.
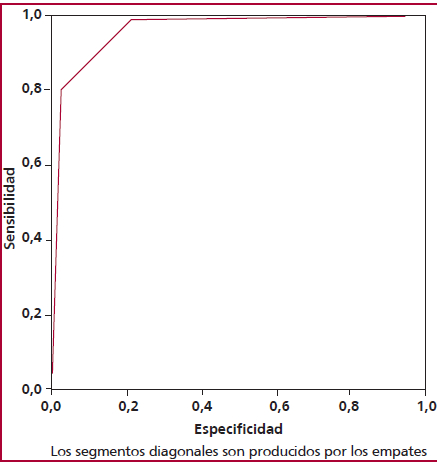
La curva ROC para el evento IAM en el grupo 1 (Figura 2) fue de 0,960 (IC95% 0,941-0,980) y para el grupo 2 (Figura 3) de 0,947 (IC95% 0,903-0,990), sin diferencias significativas (p = 0,028).
DISCUSIÓN
En este análisis evaluamos el comportamiento del ESC 0/1-h para estratificar a p. con diabetes con dolor torácico agudo según el riesgo de presentar un IAMSEST o SCA sin elevación del segmento ST.
Inicialmente pudimos comprobar que estos p presentan valores basales de TnTAS más elevados que aquellos sin DM, incluso sin estar cursando un IAMSEST. Esto podría deberse a múltiples factores: edad más avanzada, deterioro de la función renal, síndrome metabólico, disfunción microvascular. 7,8,9,10,11 En este trabajo, la población de pacientes con diabetes tuvo una mayor edad, mayor prevalencia de hipertensión, enfermedad coronaria crónica y falla renal, lo que va en línea con los trabajos de la bibliografía internacional. Esta situación fue la razón principal para evaluar el comportamiento del algoritmo en el escenarios de valores “crónicamente” más elevados que en la población sin diabetes.
Dado que este aumento de la troponina se ha observado incluso en p. con diagnóstico reciente de DM y en aquellos sin evidencia de disfunción macrovascular, hipertensión o falla renal, se especula que podría existir algún mecanismo fisiopatológico directo que lo justificara. 12,13,14 Se ha demostrado una asociación independiente entre hiperglucemia crónica y elevación de troponina, que se mantiene incluso después de ajustar por las características basales y comorbilidades de los p. Asimismo, un estudio previo de Yiu y cols. reveló una asociación entre la rigidez arterial medida por la velocidad de la onda del pulso y elevación de troponina en p. con DM sin enfermedad macrovascular establecida. 15 Por lo tanto, además de los factores de riesgo cardiovascular clásicos, otros factores podrían jugar un papel importante.
En 2019, Haller y cols. estudiaron también el comportamiento del ESC 0/1-h en p. con DM y al igual que nosotros encontraron que el algoritmo mantiene una alta sensibilidad y VPN para “externar”, pero que la proporción de p. externados es menor que en la población general. 16 Esto podría deberse precisamente a la elevación de los valores basales de TnAS que presentan los p. con DM, aún sin estar cursando un SCA. Tal vez, la optimización del punto de corte permitiría incrementar la eficacia del método.
Respecto al grupo “internar”, queda claro que los p. con DM presentan per se un perfil de riesgo cardiovascular más elevado y que, por ello, son propensos a otras formas de lesión miocárdica que pueden imitar al IAM. Esto se ve reflejado en el porcentaje de p. clasificados para “internar” que, si bien presentaban TnAS elevada, no requirieron revascularización. Esto justificaría la mayor especificidad alcanzada por el algoritmo en p. sin DM. Por otra parte, la alta prevalencia de enfermedad coronaria en este subgrupo explicaría el alto VPP encontrado.
En relación con el grupo “externar”, el valor predictivo negativo resultó tan alto como en el grupo sin diabetes. A pesar de que este es un buen resultado vale la pena aclarar algunos conceptos que pueden tener impacto cuando estos resultados se llevan a la práctica diaria: 1) el algoritmo está diseñado con el punto final de infarto y es por eso que lo evaluamos con ese evento. Sin embargo, descartar infarto no es igual a descartar síndrome coronario agudo y, por esta razón, nos interesó analizar este punto final. Muller y colaboradores, como responsables del algoritmo original, argumentan que el evento síndrome coronario agudo es un punto final más “blando” para adjudicar que el de infarto y, por esto, decidieron utilizar este último. Estamos de acuerdo con este concepto, sin embargo, es importante recalcar que cuando un paciente entra en la categoría de “externar” no debe ser inmediatamente externado.2) En nuestra población de estudio, el total de pacientes en el grupo “externar” que recibió revascularización lo hizo en la visita índice y no al alta, y esto se debió a que el médico de emergencias decidió la internación de pacientes a pesar del rótulo “externar”, basado fundamentalmente en la sospecha clínica por el relato del dolor.
A diferencia del trabajo de Haller, en el que el ESC 0/1-h solo definió la conducta en el 52%, en nuestra población nos permitió resolver algo más del 63% de los casos, comportamiento aún alejado del 80,7% observado en la población general.
Dado que la seguridad y la sencillez son las características más importantes que debe cumplir un algoritmo diagnóstico, podemos decir que nuestros hallazgos avalarían el uso del ESC 0/1-h en p. con DM.
LIMITACIONES
Es importante recalcar que nuestro trabajo se llevó a cabo en un centro monovalente donde el primer punto de contacto del paciente es un médico cardiólogo. Teniendo en cuenta que esto no es lo que ocurre en todos los centros y que la experiencia en la valoración de pacientes con dolor torácico tiene impacto en las conductas sería importante validar estos resultados en centros con otras características.
Por otro lado, la definición de DM que utilizamos en el trabajo, basada en la medicación (97%) y la autorreferencia del paciente puede haber subdiagnosticado la prevalencia de esta condición.
CONCLUSIONES
El uso del algoritmo ESC 0/1-h en p con DM mostró tener una sensibilidad y un VPN para “externar” comparable a la población general, pero una eficacia inferior que podría ser mejorada elevando el punto de corte. En cuando al grupo “internar”, presentó menor especificidad pero alto valor predictivo positivo. Este desempeño lo transforma en una herramienta útil para la estratificación de pacientes con diabetes en la práctica diaria.