Introducción
Existen pocas patologías con escasas manifestaciones dermatológicas, y que potencialmente pueden ser fatales o generar muchas secuelas en los pacientes. El trabajo principal sobre esta patología, del año 1836, de la ahora denominada Angina de Ludwig (AL), corresponde a Wilhelm Friedrich von Ludwig, médico alemán cirujano y obstetra, quien había observado en pacientes con infecciones dentarias graves “una extraña enfermedad que asfixiaba hasta la muerte” y que característicamente presentaba un eritema leve en la región cervical anterior1. En la actualidad, gracias a los avances terapéuticos, esta entidad tiene una letalidad del 5%, aproximadamente 2.
En la etiología de la AL deben considerarse una variedad heterogénea de infecciones que involucran los espacios sublingual y submaxilar. Sin embargo, los criterios diagnósticos están restringidos a una infección que, comenzado en el piso de la boca, como una celulitis agresiva, termina afectando al espacio submandibular, si bien no compromete los linfáticos, y tampoco generalmente desarrolla abscesos, tiene, no obstante, una rápida propagación y progresa hasta afectar de manera bilateral la región anatómica mencionada. 2
Caso clínico
Paciente femenina de 74 años, con antecedentes de hipertensión arterial no controlada, intolerancia a la glucosa, enfermedad de Alzheimer y dependencia moderada. Consulta al Servicio de Urgencias por compromiso de conciencia, inapetencia y oligoanuria de 48 horas de evolución asociado a malestar general.
Al examen físico destaca: a- hipotensión on presión arterial media de 53 mm/Hg, b- fiebre de 37,8ºC, c- sopor profundo, d- palidez, e- deshidración, f- puñopercusión positiva a derecha.
En los exámenes de laboratorio destacan: hematocrito 27,3%; hemoglobina 8,9 mg/dl; leucocitosis de 17800 Cel/mm3; neutrofilia de 84,4% y creatinina de 3,25 mg/dl.
Se ingresa a Unidad de Tratamiento Intermedio, se realizan los siguientes exámenes: pielotac normal, orina completa no inflamatoria y urocultivo pendiente, y con el diagnóstico presuntivo de una complicación consistente en una infección urinaria, empíricamente se indicó tratamiento con ceftriaxona 1 g/ día EV.
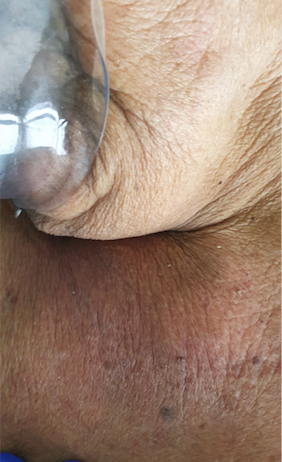
Es evaluada por Dermatología a las 24 hrs. de ingreso por sospecha de candidiasis oral, evidenciándose malas condiciones generales. Al examen físico se describe: a- edentada, b- algorra, c- edema y sensibilidad de las encías inferiores, d- eritema y edema sensible en región cervical anterior (Fig. 1 y 2).
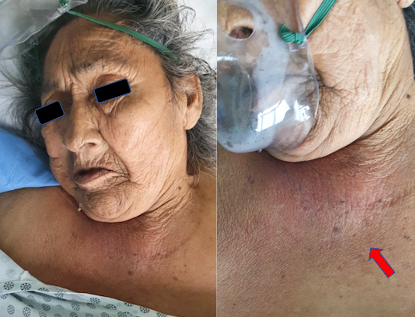
Figura 1: A la izquierda zona cervical anterior y pecho que evidencia eritema violáceo. A la derecha acercamiento del eritema cervical anterior.
Se realiza Angiotac de tórax y cuello, que muestra múltiples imágenes hipodensas a nivel de espacio sublingual y submandibular bilateral, comunicando con la región supraclavicular derecha y preesternal, con leve desplazamiento mediastínico hacia izquierda, con diagnóstico de AL. Se modifica el esquema antibiótico a vancomicina 500mg cada 12 horas, clindamicina 600mg cada 8 horas y meropenem 1g cada 8 horas EV y se solicita evaluación urgente a Cirugía, quienes deciden ingresarlo al pabellón para desbridamiento quirúrgico.
Previo a su traslado la paciente presenta taquicardia ventricular y paro cardiorespiratorio, sin respuesta a medidas de reanimación, falleciendo a las 29 horas de su ingreso.
Conclusiones
La AL no suele ser un diagnóstico fácil y requiere de muchas habilidades y conocimiento clínico y al igual que sus diagnósticos diferenciales; como el flegmon amigdaliano, el absceso periamigdalino, la sialoadenitis submandibular, entre otros. Por eso requiere el estudio de tac, exámenes de laboratorio y hemocultivos de forma precoz, para iniciar terapia antibiótica a la brevedad.
Comentarios
Este caso es concordante con la evolución de una AL, tal como describen las primera publicaciones de los estudios de Bross-Soriano, Costain y Marrie y Wolfe, en 18 pacientes operados con distintos técnicas quirúrgicas cervicales, aplicando los primeros criterios diagnósticos establecidos por Grodinsky en 1939. Fue en estos pacientes que se demostró que esta entidad se presenta como una celulitis de rápida extensión anatómica, abarcando distintos compartimientos cervicales, y no como un absceso bilateral, ya que tras el drenaje quirúrgico presenta poca o ninguna secreción purulenta.3
El origen o causa odontogénica es la primera y casi única causa reportada en la literatura, lo que nos obliga a examinar en forma detallada esta superficie4,6. Paciente con enfermedades previas no controladas como diabetes mellitus o inmunosupresión suelen tener mayor incidencia de AL5.
Clínicamente la AL se inicia como infección oral, muchas veces asintomática, que luego agrega fiebre (60%), malestar general, escalofríos y debilidad generalizada. Los síntomas de vía aérea superior como trismo, disfagia y tiraje sugieren el compromiso de las vías respiratorias, e implican mayor mortalidad. Del punto de vista dermatológico es característico un eritema color rosado violáceo en la región cervical anterior hasta el manubrio esternal, que muchas veces pasa desapercibido al examen físico de ingreso5.
Los microorganismos involucrados provienen principalmente de la microbiota bucal, por ende, son infecciones polimicrobianas, provocadas por Streptococcus del grupo viridans (40%), seguidos por Staphylococcus aureus (27%) y Staphylococcus epidermidis (23%). También se describen anaerobios Gram negativos como Enterococcus, E. coli, Fusobacterium, y otras especies de Streptococcus, Staphylococcus, Klebsiella pneumoniae y Actinomyces.5,6
Existe predilección por ciertos agentes según la comorbilidad concurrente, como Klebsiella spp. en diabéticos, Actinomyces, Peptostreptococcus, Fusobacterium, Bacteroides en pacientes con infecciones periodontales, y bacilos aeróbicos Gram negativos y Staphylococcus aureus meticilino resistentes (MRSA) en inmunosuprimidos. Además, se ha descrito el Streptococcus anginosus como una cepa con mayor letalidad.6
El diagnóstico es clínico, vinculado con los estudios de imágenes. La tomografía muestra signos sugerentes que incluyen engrosamiento de tejidos blandos, aumento de la densidad del tejido graso, distorsión en la densidad y pérdida de espacio submandibular con aparición de burbujas gaseosa en los tejidos blandos (signo de la burbuja), edema del tejido muscular y líquido perifocal. Este examen tiene una sensibilidad del 95% y una especificidad del 53%, pero cuando se combina con el examen clínico la especificidad aumenta el 80%.7
La resonancia magnética cervical puede ser una alternativa y es más precisa en la discriminación de compromiso de tejidos blandos y de la detección de un absceso, con un valor predictivo positivo (VVP) mayor, de hasta 0.95. Sin embargo, hay que considerar las limitaciones, como su alto costo, bajo acceso, preparación y tiempo, que puede ser valiosos en el pronóstico de estos pacientes.8
En cuanto al tratamiento, deben ser ingresados en unidades de cuidados intermedio o intensivo, y tratados por un equipo interdisciplinario. El uso de antibióticos de amplio espectro en forma precoz sigue siendo la primera línea terapéutica, y recomendándose esquemas biasociados de antibióticos, como ceftriaxona + metronidazol, ampicilina/sulbactam o imipenem + vancomicina, durante al menos 2 semanas, y hasta que haya una mejoría clínica, porque las acciones sinérgicas de estas asociaciones permiten una disminución de la mortalidad hasta en el 56% de los casos.9
La principal causa de mortalidad suelen estar vinculada con la obstrucción de las vías aéreas más que por sepsis, por lo cual es vital el tratamiento precoz de vía aérea, siendo la traqueotomía el procedimiento de elección. 10
El aseo quirúrgico precoz es mandatorio luego del estudio de imágenes, y es de buena práctica también enviar una muestra de tejido para estudio microbiológico y antibiograma. Se deben considerar las complicaciones mecánicas tales como la obstrucción de vía área, la asfixia, las neumonías por aspiración, las de carácter infeccioso como la mediastinitis y/o la fascitis necrotizante, esta debido a la extensión infecciosa que afecta los espacios retrofaríngeos y/o parafaríngeos su tasa de mortalidad alcanza un 40% al 60%. Otras complicaciones descritas incluyen la celulitis necrotizante cervicofacial, la pericarditis, el aneurisma y la rotura de la arteria carótida, la trombosis de la vena yugular, el empiema pleural por neumonías complicadas y el síndrome de dificultad respiratoria aguda (SDRA) .11,12